Содержание
- 1 Внутрисуставные поражения колена (M23)
- 2 Хроническая нестабильность коленного сустава
- 3 S80—S89 Травмы колена и голени
- 4 Внутрисуставные поражения колена
- 5 МКБ-10: S83 — Вывих, растяжение и перенапряжение капсульно-связочного аппарата коленного сустава
- 6 Хроническая нестабильность коленного сустава
- 7 M20—M25 Другие поражения суставов
- 8 Травмы, слабые связки и болезни нарушают стабильность колена
- 9 Нестабильность коленного сустава код по мкб 10
Внутрисуставные поражения колена (M23)
Исключены:
- анкилоз (M24.6)
- текущая травма — см. травму колена и нижней конечности (S80-S89)
- деформация колена (M21.-)
- поражения надколенника (M22.-)
- рассекающий остеохондрит (M93.2)
- повторяющиеся вывихи или подвывихи (M24.4)
- надколенника (M22.0-M22.1)
Следующие дополнительные пятые знаки, обозначающие локализацию поражения, даны для факультативного использования с соответствующими подрубриками в рубрике M23.-; см. также примечание в разделе M00-M99.
- 0 Множественная локализация
- 1 Передняя крестовидная или Передний рог медиального связка мениска
- 2 Задняя крестовидная связка или Задний рог медиального мениска
- 3 Внутренняя коллатеральная или Другой и неуточненный связка медиальный мениск
- 4 Наружная коллатеральная или Передний рог латерального связка мениска
- 5 Задний рог латерального мениска
- 6 Другой и неуточненный латеральный мениск
- 7 Капсулярная связка
- 9 Неуточненная связка или Неуточненный мениск
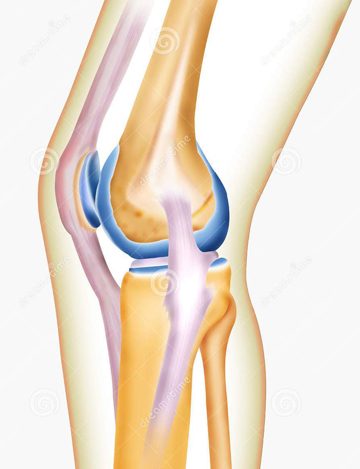
Хроническая нестабильность коленного сустава
Рубрика МКБ-10: M23.5
Содержание
Определение и общие сведения [ править ]
Этиология и патогенез [ править ]
Наиболее очевидная причина — это напряженная физическая активность.
Повреждение элементов капсульносвязочного аппарата коленного сустава с течением времени приводит к прогрессированию его нестабильности с последующим вовлечением в процесс ранее не поврежденных структур.
Клинические проявления [ править ]
Жалобы пациентов разнообразны и не всегда указывают на нестабильность коленного сустава. Пациенты могут жаловаться:
— на дискомфорт в коленном суставе при полусогнутом положении конечности, при подъеме и спуске по лестнице, а также при ходьбе на длинные дистанции;
— на боль под надколенником, которая возникает вследствие прогиба большеберцовой кости кзади;
— на неустойчивость в суставе при ходьбе по неровной местности;
— на боль во внутреннем отделе сустава, что связано с дегенеративными изменениями в суставе.
При осмотре обращают внимание на характер походки, наличие хромоты. При всех видах нестабильности коленного сустава следует уделять внимание оси нижней конечности (варусное или вальгусное отклонение, рекурвация). Осмотр продолжают в положении пациента лежа для сравнения со здоровой конечностью.
Хроническая нестабильность коленного сустава: Диагностика [ править ]
Проводится по общепринятой методике в двух стандартных проекциях, также выполняются функциональные рентгенограммы.
Прежде всего рентгенография необходима для выявления отрывных переломов и исключения повреждения мыщелков бедренной кости и голени.
При хронической передней нестабильности коленного сустава отмечают ряд характерных рентгенологических признаков:
— сужение межмыщелковой вырезки;
— сужение суставной щели;
— наличие периферических остеофитов на большеберцовой кости, верхнем и нижнем полюсе надколенника;
— углубление передней менискальной бороздки на латеральном мыщелке бедренной кости;
— гипертрофию и заостренность бугорка межмыщелкового возвышения.
б) Компьютерная томография
КТ не считается рутинным исследованием, она выполняется пациентам при недостаточной информативности других видов обследования.
С помощью КТ хорошо визуализируются костные и костно-хрящевые повреждения. При КТ могут выполняться различные динамические тесты со сгибанием в коленном суставе под различным углом.
в) Магнитно-резонансная томография
МРТ — наиболее информативный из неинвазивных методов исследования, позволяющий визуализировать как костные, так и мягкотканные структуры коленного сустава.
г) Ультразвуковое исследование
УЗИ позволяет по эхогенности структуры исследовать состояние мягких тканей коленного сустава, поверхность кости и хряща, а также по снижению эхогенности определить отек тканей, скопление жидкости в полости сустава или околосуставных образованиях. УЗИ используется для выявления повреждений менисков коленного сустава, коллатеральных связок, мягкотканных структур, окружающих коленный сустав.
В настоящее время артроскопическая диагностика выполняется непосредственно перед оперативной стабилизацией коленного сустава.
При диагностической артроскопии авторы используют стандартные доступы: переднелатеральный, переднемедиальный и верхнепателлярный латеральный.
Эти стандартные доступы позволяют обследовать 90-95% всех отделов коленного сустава, что в большинстве случаев дает возможность точно диагностировать ту или иную патологию. При необходимости используются дополнительные доступы:
Диагностическая артроскопия коленного сустава проводится под проводниковой анестезией или общим обезболиванием. Коленный сустав находится в положении сгибания под углом 30-45. Используется принудительное наполнение сустава либо жидкостью, либо газом для более безопасного введения артроскопа в полость сустава.
Дифференциальный диагноз [ править ]
Хроническая нестабильность коленного сустава: Лечение [ править ]
1. В случаях хронической компенсированной формы передней нестабильности коленного сустава лечение заключается в иммобилизации ортезами с последующим восстановлением подвижности сустава и функции активных стабилизаторов (мышц).
При субкомпенсированной и декомпенсированной формах передней нестабильности возникает необходимость в хирургическом вмешательстве, которое направлено на восстановление целостности в первую очередь статических стабилизаторов. В комплекс лечения обязательно включают функциональное лечение для усиления активных стабилизаторов.
Необходимо также отметить, что переходы из субкомпенсированной в компенсированную форму в результате лечения в основном возможны при переднемедиальном виде нестабильности, поскольку эта анатомическая область имеет наибольшее количество вторичных стабилизаторов, что благоприятно сказывается на результате лечения.
Лечение пациентов с передней нестабильностью коленного сустава зависит от многих факторов, а именно: возраста, вида профессиональной деятельности, уровня спортивной подготовки, сопутствующих внутрисуставных повреждений, степени нестабильности, риска повторного повреждения и срока с момента получения травмы.
Неоперативное лечение хронической нестабильности коленного сустава имеет целью уменьшение болей и отека сустава, предотвращение эпизодов его нестабильности, восстановление полной амплитуды движений в суставе и нормальной ходьбы пациента. Основными его элементами являются упражнения по закрытой и открытой кинетической цепи, направленные на усиление активной мышечной стабилизации сустава. Пациентам рекомендуют избегать движений и занятий спортом, которые провоцируют возникновение симптомов нестабильности, а при нагрузке советуют использовать ортезы, которые помогают предотвратить повреждение других внутрисуставных структур (менисков, хряща). Хотя ортезы не восстанавливают нормальную биомеханику коленного сустава, они улучшают субъективную оценку его функции либо из-за усиления проприоцепции, либо за счет того, что служат постоянным источником тактильных ощущений, напоминая о необходимости оберегать поврежденную конечность.
2. В случае развития хронической задней нестабильности коленного сустава при компенсированной форме проводится консервативное лечение, которое включает в себя лечебную гимнастику, направленную на укрепление мышц, препятствующих патологическому заднему смещению голени, массаж, электростимуляцию четырехглавой мышцы бедра.
В литературе имеются большие разногласия по поводу лечения задней нестабильности коленного сустава. Некоторые авторы любой ценой пытаются восстановить ЗКС (Задняя крестообразная связка). Другие, учитывая технические сложности, связанные с восстановлением центральной оси, проводят пластику активных и пассивных структур коленного сустава, обеспечивающих устойчивое положение при отведении или приведении, а также контролируемую внутреннюю или наружную ротацию голени. Методы реконструкции включают:
— пластику местными тканями;
— пластику с использованием синтетических тканей, одно- и двухканальные способы;
— открытые и артроскопические методы.
Субкомпенсированная или декомпенсированная задняя нестабильность коленного сустава может быть устранена только оперативно. С этой целью выполняют внутрисуставные аутопластические или аллопластические (например, лавсанопластика) и внесуставные (направленные на активацию деятельности околосуставных мышц) стабилизирующие операции.
S80—S89 Травмы колена и голени
S80 Поверхностная травма голени
- S80.0 Ушиб коленного сустава
- S80.1 Ушиб другой уточненной и неуточненной части голени
- S80.7 Множественные поверхностные травмы голени
- S80.8 Другие поверхностные травмы голени
- S80.9 Поверхностная травма голени неуточненная
S81 Открытая рана голени
- S81.0 Открытая рана коленного сустава
- S81.7 Множественные открытые раны голени
- S81.8 Открытая рана других частей голени
- S81.9 Открытая рана голени неуточненной локализации
S82 Перелом костей голени, включая голеностопный сустав
- S82.00 Перелом надколенника закрытый
- S82.01 Перелом надколенника открытый
- S82.10 Перелом проксимального отдела большеберцовой кости закрытый
- S82.11 Перелом проксимального отдела большеберцовой кости открытый
- S82.20 Перелом тела [диафиза] большеберцовой кости закрытый
- S82.21 Перелом тела [диафиза] большеберцовой кости открытый
- S82.30 Перелом дистального отдела большеберцовой кости закрытый
- S82.31 Перелом дистального отдела большеберцовой кости открытый
- S82.40 Перелом малоберцовой кости закрытый
- S82.41 Перелом малоберцовой кости открытый
- S82.50 Перелом внутренней [медиальной] лодыжки закрытый
- S82.51 Перелом внутренней [медиальной] лодыжки открытый
- S82.60 Перелом наружной [латеральной] лодыжки закрытый
- S82.61 Перелом наружной [латеральной] лодыжки открытый
- S82.70 Множественные переломы голени закрытые
- S82.71 Множественные переломы голени открытые
- S82.80 Переломы других отделов голени закрытый
- S82.81 Переломы других отделов голени открытый
- S82.90 Перелом неуточненного отдела голени закрытый
- S82.91 Перелом неуточненного отдела голени открытый
S83 Вывих, растяжение и перенапряжение капсульно-связочного аппарата коленного сустава
- S83.0 Вывих надколенника
- S83.1 Вывих коленного сустава
- S83.2 Разрыв мениска свежий
- S83.3 Разрыв суставного хряща коленного сустава свежий
- S83.4 Растяжение, разрыв и перенапряжение наружной внутренней боковой связки
- S83.5 Растяжение, разрыв и перенапряжение передней задней крестообразной связки коленного сустава
- S83.6 Растяжение, разрыв и перенапряжение других и неуточненных элементов коленного сустава
- S83.7 Травма нескольких структур коленного сустава
S84 Травма нервов на уровне голени
- S84.0 Травма большеберцового нерва на уровне голени
- S84.1 Травма малоберцового нерва на уровне голени
- S84.2 Травма кожного чувствительного нерва на уровне голени
- S84.7 Травма нескольких нервов на уровне голени
- S84.8 Травма других нервов на уровне голени
- S84.9 Травма неуточненного нерва на уровне голени
S85 Травма кровеносных сосудов на уровне голени
- S85.0 Травма подколенной артерии
- S85.1 Травма большеберцовой передней задней артерии
- S85.2 Травма малоберцовой артерии
- S85.3 Травма большой подкожной вены на уровне голени
- S85.4 Травма малой подкожной вены на уровне голени
- S85.5 Травма подколенной вены
- S85.7 Травма нескольких кровеносных сосудов на уровне голени
- S85.8 Травма других кровеносных сосудов на уровне голени
- S85.9 Травма неуточненного кровеносного сосуда на уровне голени
S86 Травма мышцы и сухожилия на уровне голени
- S86.0 Травма пяточного [ахиллова] сухожилия
- S86.1 Травма другой их мышцы мышц и сухожилия ий задней мышечной группы на уровне голени
- S86.2 Травма мышцы мышц и сухожилия ий передней мышечной группы на уровне голени
- S86.3 Травма мышцы мышц и сухожилия ий малоберцовой мышечной группы на уровне голени
- S86.7 Травма нескольких мышц и сухожилий на уровне голени
- S86.8 Травма других мышц и сухожилий на уровне голени
- S86.9 Травма неуточненных мышц и сухожилий на уровне голени
S87 Размозжение голени
- S87.0 Размозжение коленного сустава
- S87.8 Размозжение другой и неуточненной части голени
S88 Травматическая ампутация голени
- S88.0 Травматическая ампутация на уровне коленного сустава
- S88.1 Травматическая ампутация на уровне между коленным и голеностопным суставами
- S88.9 Травматическая ампутация голени на неуточненном уровне
S89 Другие и неуточненные травмы голени
- S89.7 Множественные травмы голени
- S89.8 Другие уточненные травмы голени
- S89.9 Травма голени неуточненная
Внутрисуставные поражения колена
Исключены:
- анкилоз (M24.6)
- текущая травма — см. травму колена и нижней конечности (S80-S89)
- деформация колена (M21.-)
- поражения надколенника (M22.-)
- рассекающий остеохондрит (M93.2)
- повторяющиеся вывихи или подвывихи (M24.4)
- надколенника (M22.0-M22.1)
Следующие дополнительные пятые знаки, обозначающие локализацию поражения, даны для факультативного использования с соответствующими подрубриками в рубрике M23.-; см. также примечание в разделе M00-M99.
- 0 Множественная локализация
- 1 Передняя крестовидная или Передний рог медиального связка мениска
- 2 Задняя крестовидная связка или Задний рог медиального мениска
- 3 Внутренняя коллатеральная или Другой и неуточненный связка медиальный мениск
- 4 Наружная коллатеральная или Передний рог латерального связка мениска
- 5 Задний рог латерального мениска
- 6 Другой и неуточненный латеральный мениск
- 7 Капсулярная связка
- 9 Неуточненная связка или Неуточненный мениск
МКБ-10: S83 — Вывих, растяжение и перенапряжение капсульно-связочного аппарата коленного сустава
Диагноз с кодом S83 включает 8 уточняющих диагнозов (подрубрик МКБ-10):
Цепочка в классификации:
1 Классы МКБ-10
2 S00-T98 Травмы, отравления и некоторые другие последствия воздействия внешних причин
3 S80-S89 Травмы колена и голени
4 S83 Вывих, растяжение и перенапряжение капсульно-связочного аппарата коленного сустава
В диагноз не входят:
– поражение:
• внутреннее связок коленного сустава (M23.-)
• надколенника (M22.0-M22.3) вывих коленного сустава:
• застарелый (M24.3)
• патологический (M24.3)
• повторяющийся [привычный] (M24.4)
mkb10.su — Международная классификация болезней 10-го пересмотра. Онлайн-версия 2019 года с поиском болезней по коду и расшифровкой.
МКБ-10-код M23.5
You are here: Главная > МКБ-10 > M00-M99 > M00-M25 > M20-M25 > M23
Хроническая нестабильность коленного сустава
МКБ-10 код M23.5 для Хроническая нестабильность коленного сустава
ICD-10-CM 10th Revision 2016

ICD-10-GM ICD-10 in Deutsch

МКБ-10 ICD-10 на русском




ICD-10 International Statistical Classification of Diseases and Related Health Problems 10th Revision
ICD-10 is the 10th revision of the International Statistical Classification of Diseases and Related Health Problems (ICD), a medical classification list by the World Health Organization (WHO).
It contains codes for diseases, signs and symptoms, abnormal findings, complaints, social circumstances, and external causes of injury or diseases.
The Anatomical Therapeutic Chemical (ATC) Classification System is used for the classification of active ingredients of drugs according to the organ or system on which they act and their therapeutic, pharmacological and chemical properties.
It is controlled by the World Health Organization Collaborating Centre for Drug Statistics Methodology (WHOCC).
The defined daily dose (DDD) is a statistical measure of drug consumption, defined by the World Health Organization (WHO).
| Видео (кликните для воспроизведения). |
It is used to standardize the comparison of drug usage between different drugs or between different health care environments.
M20—M25 Другие поражения суставов
M20 Приобретенные деформации пальцев рук и ног
- M20.0 Деформация пальцев
- M20.1 Наружное искривление большого пальца hallus valgus приобретенное
- M20.2 Ригидный большой палец стопы
- M20.3 Другие деформации большого пальца стопы приобретенные
- M20.4 Другие молоткообразные пальцы стопы приобретенные
- M20.5 Другие деформации пальца цев стопы приобретенные
- M20.6 Приобретенные деформации пальца цев стопы неуточненные
M21 Другие приобретенные деформации конечностей
- M21.0 Вальгусная деформация, не классифицированная в других рубриках
- M21.1 Варусная деформация, не классифицированная в других рубриках
- M21.2 Сгибательная деформация
- M21.3 Свисание стопы или кисти приобретенное
- M21.4 Плоская стопа [per planus] приобретенная
- M21.5 Приобретенная когтеобразная кисть, косорукость, полая стопа с высоким сводом и искривленная стопа косолапость
- M21.6 Другие приобретенные деформации лодыжки и стопы
- M21.7 Разная длина конечностей приобретенная
- M21.8 Другие уточненные приобретенные деформации конечностей
- M21.9 Приобретенная деформация конечностей неуточненная
M22 Поражения надколенника
- M22.0 Привычный вывих надколенника
- M22.1 Привычный подвывих надколенника
- M22.2 Нарушения между надколенником и бедренной костью
- M22.3 Другие поражения надколенника
- M22.4 Хондромаляция надколенника
- M22.8 Другие поражения надколенника
- M22.9 Поражение надколенника неуточненное
M23 Внутрисуставные поражения колена
- M23.0 Кистозный мениск
- M23.1 Дисковидный мениск врожденный
- M23.2 Поражение мениска в результате старого разрыва или травмы
- M23.3 Другие поражения мениска
- M23.4 Свободное тело в коленном суставе
- M23.5 Хроническая нестабильность коленного сустава
- M23.6 Другие спонтанные разрывы связки ок колена
- M23.8 Другие внутренние поражения колена
- M23.9 Внутреннее поражение коленного сустава неуточненное
M24 Другие специфические поражения суставов
- M24.0 Свободное тело в суставе
- M24.1 Другие нарушения суставного хряща
- M24.2 Поражение связок
- M24.3 Патологическое смещение и подвывих сустава, не классифицированное в других рубриках
- M24.4 Повторяющиеся вывихи и подвывихи сустава
- M24.5 Контрактура сустава
- M24.6 Анкилоз сустава
- M24.7 Протрузия вертлужной впадины
- M24.8 Другие уточненные поражения суставов, не классифицированные в других рубриках
- M24.9 Поражение сустава неуточненное
M25 Другие поражения суставов, не классифицированные в других рубриках
- M25.0 Гемартроз
- M25.1 Фистула сустава
- M25.2 Болтающийся сустав
- M25.3 Другая нестабильность сустава
- M25.4 Выпот в суставе
- M25.5 Боль в суставе
- M25.6 Тугоподвижность сустава, не классифицированная в других рубриках
- M25.7 Остеофит
- M25.8 Другие уточненные болезни суставов
- M25.9 Болезнь сустава неуточненная
Травмы, слабые связки и болезни нарушают стабильность колена
Стабильность суставов — это основной показатель их функциональности и работоспособности. Если она нарушена, опорно-двигательные суставные функции резко ограничиваются. В основном это происходит при повреждениях суставной капсулы или связок. Одной из распространённых патологий является нестабильность коленного сустава. По каким причинам наступает нестабильность колена, как она проявляется и каким образом её лечить?

Нестабильность коленного сустава: причины, симптомы, лечение
Международная классификация болезней МКБ 10 определяет нестабильность коленного сустава под следующими кодами:
- М24.2 — поражения связок вследствие травмы или слабости.
- М24.3 — патологические вывихи и подвывихи.
- М24.4 — повторяющиеся (привычные) подвывихи и вывихи.
- М25.3 — другая нестабильность сустава.
Рассмотрим подробнее каждую группу болезней, приводящих к нестабильности КС.
Нестабильность коленного сустава из-за поражения связок (М24.2)
Причинами нестабильности коленного сустава являются травмы связок или слабость мышечно-связочного аппарата. В первую очередь это касается крестообразных связок (передней ПКС и задней ЗКС) и коллатеральных (малоберцовой и большеберцовой).
Виды травм, приводящих к нестабильности КС
Привести к нестабильности колена могут травмы, полученные в результате:
- прямых ударов в области колена (при этом страдает связка на противоположной стороне);
- резкой внезапной остановки или изменения направления движения;
- подворачивании колена внутрь или наружу при фиксированной голени;
- прыжках или падениях с большой высоты;
- беге по неровной поверхности;
- ДТП.

Слабость связок коленного сустава
Причинами несовершенства связок являются:
- врожденные особенности (удлинённые, малоэластичные связки);
- ослабление связок после операции, длительной иммобилизации;
- дистрофия связок из-за эндокринных нарушений (например, при повышенном содержании эстрогена);
- период активного роста.
Виды нестабильности
В зависимости от направления смещения КС выделяют:
- переднюю, заднюю, переднезаднюю нестабильность;
- латеральную (наружную) и медиальную (внутреннюю);
- комбинированную (переднемедиальную, переднелатеральную, заднемедиальную, заднелатеральную) нестабильность.
По характеру симптомов:
- компенсированная (отсутствие боли, сохранность опорных и двигательных функций);
- субкомпенсационная (возможны боли, хромота, но опорные функции сохранены);
- декомпенсационная (отёчность колена, атрофия мышц, опора на больную ногу причиняет боль).
Симптомы нестабильности колена
Наиболее тяжкая нестабильность возникает при повреждениях внутрисуставных крестообразных связок колена.

Частыми симптомами при этом являются:
- гемартроз, сопровождающийся скоплением крови в суставной полости;
- сильные отеки;
- острые боли при попытках согнуть колено или опереться на него.
Если отеки сохраняются более суток, это свидетельствует о наличии выпота в сустав.
При тяжелой запущенной стадии нестабильности коленного сустава возникает атрофия четырёхглавой мышцы, которой предшествует обычно падение мышечного тонуса. У спортсменов атрофия квадрицепса наступает очень быстро из-за выбывания из режима усиленных тренировок.
Диагностика нестабильности
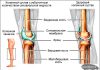
Нестабильность КС определяют по величине смещения бедренной кости относительно большеберцовой (б/б) при помощи тестов переднего/заднего выдвижного ящика. Всего существует три степени нестабильности. Замеряют смещение артрометром.

Подробнее о степенях, симптомах и тестировании различных повреждений коленных связок читаем в этой статье.
Другие способы обследования:
- рентгенография в 2-х проекциях;
- функциональная рентгенография (голень смещают максимально вперёд или назад);
- 4-программное биомеханическое исследование (стопы, опорные реакции, углы сгибания КС, головки квадрицепса);
- тонометрическое, электромиографическое и динамометрическое обследование квадрицепса и других мышц больной ноги.
Также производится сопоставление степеней гонартроза и нестабильности колена.
Лечение нестабильности коленного сустава
Консервативным путём лечится только нестабильность колена первой степени.
- Сразу после травмы на коленный сустав рекомендуется наложить компресс из льда.
- Больное колено обездвиживается при помощи отреза или тугого эластичного бинта.
- Применяются также особые клейкие ленты (тейпы), которые в виде пластыря наклеиваются в местах крепления связок.
- Если было кровоизлияние в колено, проводится срочная пункция: из суставной полости удаляется экссудат, после чего производится промывание антисептическими и антибактериальными средствами.
- При острых болях назначаются анестетики, новокаиновая блокада, НПВС.
- Выпот в сустав хорошо подаётся лечению глюкокортикостероидами, которые иногда вводят прямо внутрь сустава.
- Применяются методы физиотерапии (электрофорез и фонофорез лекарственный, электромиостимуляция, магнитная или лазерная терапия).
- Важное значение для укрепления связок имеет ЛФК.

Хирургическое лечение
Нестабильность колена второй или третьей степени устраняется только хирургическим путём. Основная методика — аутотрансплантация.
Рассмотрим один из способов укрепления ЗКС.
- Трансплантат изготавливают из собственной связки, сухожилий и фиброзной оболочки капсулы, отсекают от б/б кости, прошивают лавсановой нитью и проводят через жировое тело Гоффа в суставную полость и канал, сформированный в б/б кости.
- После операции колено фиксируется под углом 165 градусов гипсовой повязкой на три недели.
- Стабилизация происходит за счёт смещения голени вперёд и увеличения напряжения в четырёхглавой мышце.
Помимо этого способа, используются и другие методики:
- Укрепление ЗКС с использованием трансплантата из сухожилия икроножной мышцы.
- Восстановление ПКС при помощи сухожилия полусухожильной мышцы.
- При переднелатеральной (антеролатеральной) нестабильности практикуют паллиативную операцию с формированием лоскута из бедренной широкой фасции, который затем отсекают в проксимальной части и проводят через выемку мыщелка к наружной коллатеральной связке. Стабилизация происходит за счёт ограничения переднего смещения и ротации голени.
- Переднемедиальная (антеромедиальная) нестабильность устраняется путём увеличения флексации сухожилия большой «гусиной лапки».

Реабилитация
Реабилитация после аутотрансплантации проводится в течение полугода.
- В комплекс ЛФК включаются дозированные нагрузки, увеличивающие подвижность и разгибательные возможности КС, путём укрепления внутренней головки квадрицепса, а также бедренных задних мышц. Эффективны также упражнения с эспандерами, резиновыми лентами, которые выполняются лёжа, сидя, стоя у гимнастической стенки.
- Проводится электростимуляция при помощи аппаратов Стимул, корректоров движений и др. средств.
Нестабильность из-за вывихов и подвывихов
Шифр нестабильности коленного сустава по вине патологических вывихов и подвывихов в международной классификации болезней — М24.3. Патологические вывихи происходят из-за травм.
Вывихом колена называется полное смещение суставных поверхностей, при котором они утрачивают контакт друг с другом.
При этом возможны два типа вывихов:
- мыщелки бёдра покидают углубления на большеберцовой кости — вывих коленного сустава;
- коленная чашечка выходит из желобка бедра — вывих надколенника.
Также вывихи различают по направлению (задние, передние, внутренние, наружные).
Подвывих колена диагностируется при сохранении частичного контакта суставных поверхностей, которые смещаются не полностью.

Основные симптомы вывиха:
- резкая боль;
- сильные отеки;
- выраженная деформация конечности;
- колено свободно гуляет во всех направлениях;
- при вывихах надколенника — коленная чашечка проваливается вглубь колена.
При подвывихах симптомы более сглажено.
Привычные подвывихи колена
В международной классификации привычные подвывихи шифруются под символом М24.4.
Привычные подвывихи периодически повторяются, больные обычно умеют самостоятельно их вправлять. Чаще всего самопроизвольно смещается коленная чашечка.
Причинами привычных подвывихов являются:
- анатомические особенности связок (например, удлиненная собственная связка надколенника);
- гипермобильность суставов на почве сверхэластичности связок;
- невыпеченный разрыв связки или вывих колена.
Подробнее о вывихах и подвывихах колена, в том числе и привычных, и о их лечении читаем здесь.
Другая нестабильность сустава (М25.3)
Все другие патологии в международной классификации проходят как неуточненные или БДУ (без дополнительных уточнений). Обычно под ними понимаются все остальные болезни, не указанные в МКБ
Помимо повреждений, анатомических особенностей связок, вывихов и подвывихов, привести к ней могут:
- Деформирующий артроз: на поздней стадии ведёт к нестабильности из-за наростов (остеофитов) на суставных поверхностях, их деформаций и нарушений конгруэнтности.
- Послеоперационные осложнения в виде гонартроза.
- Неспецифические и специфические виды артрита
Нестабильность коленного сустава — это серьёзный симптом, который говорит о патологиях связок, травматических повреждениях либо о каких-то других болезнях. Не оставляйте его без внимания, обязательно идите к врачу!
Нестабильность коленного сустава код по мкб 10
Тазобедренный артрит (коксит)
Заболевания ног и суставов — беда пожилых людей. Но бывают и исключения. Артрит тазобедренного сустава — воспалительный процесс, который чаще встречается у молодых людей: большинство больных имеют возраст до 45 лет.
Что это за болезнь
Артритом тазобедренного сустава (он же коксит), называются все воспалительные процессы в районе тазобедренного сустава.

Код МКБ-10. А вот за лечением нужно обращаться к ревматологу, травматологу или же хирургу.
От других артритов коксит отличается многими особенностями, ведь тазобедренный сустав — самый крупный у человека, залегает глубоко и покрыт мягкими тканями.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Воспалительный процесс начинаться может как с оболочки сустава (первично-синовиальный), так и с вертлужной впадины или бедренной кости (первично-костный).
Так как видов коксита немало, то и причины могут быть очень разные. В целом, причинами могут быть:
- Нарушения метаболизма.
- Непосильная нагрузка на тазобедренный сустав.
- Инфекции.
- Аутоиммунные болезни.
Инфекции — одна из самых частых причин коксита. Воспаления в тазобедренном суставе возникнуть способны на фоне туберкулеза, болезни Лайма, менингококковой инфекции, бруцеллезе.
Среди других причин — аллергии разных видов, болезни Крона и Бехтерева и т. д. Виновниками могут стать дисплазия и лишний вес, а также травмы.
Симптомы тазобедренных артритов зависят от того, что именно вызвало воспаление. Так, при гонорейном «варианте» начало болезни бурное и сопровождается высокой температурой. В остальных случаях болезнь развивается медленно.

Но чаще всего встречаются следующие симптомы:
- Боли. Они тоже зависят от вида артрита. Так, если коксит гнойный, боли острые и сильный, при туберкулезном же они ноющие и умеренные. Если же он подагрический, боль приходит внезапно и не менее внезапно пропадает. При ревматоидном коксите боль и скованность беспокоят только утром.
- Снижена подвижность сустава, контрактура. При некоторых видах коксита может возникнуть вывих (или подвывих) бедренной кости, точнее, её головки. Именно это и провоцирует образование контрактуры.
- Кожные складки в области ягодиц (а также паха) на начальных этапах сглажены.
- Также при любых воспалительных процессах в тазобедренном суставе может наблюдаться его припухлость, повышение температуры (общее и локальное, в области суставов), интоксикация, опухание и т. д.
Особенностью болей может быть и то, что они отдают в сустав коленный, что мешает диагностике.
Разновидностей коксита есть много. Стоит выделить несколько категорий. Итак, коксит может быть:
Самыми «популярными» видами воспалений тазобедренного сустава являются кокситы острый пиогенный, а также туберкулезный. Остальные виды развиваются намного реже.
Также делят его на разновидности по стадиям развития недуга.
Тазобедренный артрит у детей
Чаще всего начинается этот недуг у дошкольников от трех и до шести лет или же в подростковый период. Связывают её с интенсивным ростом костей. Девочки кокситом страдают чаще.

Воспаление сустава у ребенка может быть вызвано любым воспалительным процессом в организме. Вызвать воспаление может туберкулез, а также детские инфекции (например, ангин, стафилококк или пневмококк).
Неинфекционный вариант коксита может возникнуть как реакция на какое-то лекарство, из-за волчанки или ревматоидного артрита. К инвалидности болезнь у детей приводит довольно редко, особенно если лечение проведено было своевременно.
Диагностика
Для того, чтобы выявить коксит, используются следующие методы:
- УЗИ. Самый недорогой, но достаточно информативный. Изменения в суставной щели и остеопороз, характерные для этого недуга, при помощи УЗИ обнаружить реально;
- Магнитно-резонансное исследование. Самое информативное в случае с кокситом;
- Также нужно провести пункцию тазобедренного сустава. Для диагностики может понадобиться микробиологическое исследование суставной жидкости;
- Могут понадобиться рентген и общий анализ крови.
О природе заболевания вам также расскажут в этом коротком видео.
Лечение традиционное
Лечение немыслимо без покоя для больных суставов, поэтому может быть рекомендован постельный режим. Чтобы иммобилизировать тазобедренный сустав, могут наложить повязку из гипса.
В целом же, лечение коксита может проводиться медикаментозно, хирургически или ортопедическими методами.
Среди хирургических методов наиболее популярны следующие:
- Артропластика. Нужна больше всего после того, как устранено воспаление. Обычно её делают пациентам старшего возраста.
- Некрэктомия.
- Остеотомия коррегирующая. Позволяет придать тазобедренному суставу его физиологическое положение.
- Резекция внутрисуставная. Помогает восстановить двигательную функцию без риска.
- Резекция внесуставная. Не подходит при туберкулезном коксите.
Также возможна трансплантация хряща, металлическая пластина (имитирует поверхность сустава), и эндопротезирование (проводят в самых тяжелых случаях).
Среди медикаментов наиболее применимы:
- Нестероидные противовоспалительные. Без них невозможно лечение никаких артритов. При коксите используются диклофенак, ибупрофен, кетопрофен и др. Облегчение чувствуется уже после первых приемов. Но и побочных эффектов тоже немало.
- Обезболивающие местные. Это и мази (вольтарен, апизатрон, бенгей) и уколы.
- Миорелаксанты. Напряжение мышц при коксите сопровождаются непроизвольными их сокращениями. Расслабление позволит снизить болевые ощущения. Используются такие лекарства, как сирдалуд, баклофен и мидокалм.
- Антибиотики. Незаменимы при инфекционном коксите.
- Минералы. Не совсем лечебные препараты, но при коксите минерализация костных тканей просто необходима. Чаще всего назначаются «Кальцемин», «Биовиталь» или «Витрум Кальций», но есть и другие варианты.
После выписки из стационара назначаются физиотерапевтические процедуры, массаж и ЛФК. Упражнения при разных стадиях и видах коксита могут различаться.
При деструктивном коксите можно начинать упражнения лежа и в гипсовой повязке. Это могут быть поочередные подъемы ног с попыткой коснуться поднятой руки, сгибание больной ноги при помощи здоровой, упор на носки и кисти рук (лежа на животе).
Ходячим больным с деструктивным кокситом рекомендованы упражнения с палкой (поднимание и отведение нижних конечностей и отведение той же руки с палкой).
При коксите туберкулезном полезно в лежачем положении разводить ноги и руки в стороны, махи ногами (положение лежа). Ходячим больным можно выполнять глубокие приседания и ходить лыжным шагом.
Лечение народное
Среди народных лекарств от коксита популярны:
- яблочный уксус (внутрь и наружно),
- чесночная настойка,
- березовый сок,
- настойка цветов каштана или сирени,
- мази из лавровых листьев и можжевеловой хвои,
- лечение листьями ольхи или березы.
Ими обкладывают больного и накрывают его одеялом.
Все это не устранит причины коксита, но снимет боли и воспаления.
Профилактика
Так как коксит вызывается многими болезнями и проблемами организма, профилактика заключается в регулярных обследованиях всего организма. Кроме того, обязательно нужно питаться правильно и двигаться активно. Пусть в вашей жизни будет место велосипеду, плаванию, аэробике в воде и просто активной ходьбе пешком. Следите за весом, не позволяйте никаким болезням развиться и нейтрализуйте все очаги воспаления в организме своевременно. Удаляйте или лечите заболевшие зубы, нейтрализуйте туберкулез на ранней стадии и проводите профилактику всех недугов, к которым вы склонны.
| Видео (кликните для воспроизведения). |
Артрит тазобедренного сустава может поразить любого человека и стать следствием равнодушного отношения к своему здоровью. Чтобы вылечить этот недуг, нужно не только снять воспаления, но и в первую очередь избавиться от болезни, вызвавшей коксит.
Источники
Иорданишвили, А. К. Диагностика и лечение заболеваний височно-нижнечелюстного сустава у людей пожилого и старческого возраста / А. К. Иорданишвили, Л. Н. Солдатова, Г. А. Рыжак. — М. : Нормедиздат, 2011. — 200 c.
Малышева, И. С. Отложение солей и подагра. Диагностика лечение и профилактика / И. С. Малышева. — М. : Вектор, 2014. — 937 c.
Котельников, Г. П. Остеоартроз / Г. П. Котельников, Ю. В. Ларцев. — М. : ГЭОТАР-Медиа, 2009. — 220 c.- Вечерская, Ирина 100 рецептов при болезнях суставов / Ирина Вечерская. — М. : Центрполиграф, 2013. — 160 c.
- Родионова, О. Н. Артрит. Лучшие методы восстановления и профилактики / О. Н. Родионова. — М. : Вектор, 2013. — 160 c.


Добрый день! Я работаю ортопедом в государственной поликлинике 11 лет в г. Москва.
Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова;
Специальность: ортопед;
Стаж: 11 лет.