Содержание
Шишки на пальцах ног — причины появления и как лечить
Различные деформации стопы в быту принято называть «шишками». Преимущественно шишки появляются на больших пальцах ног и связаны с вальгусной деформацией первого пальца. От этого ортопедического заболевания страдают преимущественно люди женского пола в возрастной категории старше 65 лет.
Статистический анализ, выполненный в 2013 году, выявил присутствие вальгусного искривления большого пальца стопы у 23% больных от 18 до 65 лет и 35,7% у людей после 65 лет.
Другие причины
Другие распространенные заболевание, приводящие к образованию шишек на ступнях:
- Артроз плюснефалангового сустава.
- Воспаление слизистой сумки плюснефалангового сустава.
- Артрит в области плюснефалангового сустава.
- Молоткообразная деформация.
- Стопа портного (деформация Тейлора).
- Подагрические тофусы.
Причины появления и чем они опасны
Изменениями формы стопы, в большинстве случаев, страдают лица трудоспособного возраста с повышенной физической активностью.
Скелет человека не отличается фиксированностью и стабильностью структуры. Кости и суставы, отвечая за улучшенную адаптацию к внешним воздействиям, подвергаются постоянным разрушениям и перестроениям. Стремясь к структурному балансу, ступня проходит процесс перемодулирования, порой приводящий к различным патологиям.
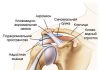
Часто встречающийся Hallux valgus в переводе с латыни означает большой палец, который имеет отклонение от прямой линии. У пациентов с образованиями в виде шишек на стопе наблюдается искривление сустава первого пальца.
Благодаря научным исследованиям выявлено, что у больных с вальгусной деформацией присутствует пронация стопы. Биомеханика ступни, изменение походки зачастую является следствием заболевания, а не причиной.
Образование косточек на больших пальцах ног происходит благодаря комбинации двух факторов, связанных с нарушением биомеханики:
- Нарушение пронации.
- Увеличение подвижности плюсневой кости.
Отклонения приводят к избыточному давлению в момент отталкивания от поверхности на плюснефаланговый сустав большого пальца. Происходит растяжение сухожилий для противодействия усилию и уменьшению подвижности сустава. Постоянное нахождение сухожилий в растянутом состоянии приводит к сгибанию большого пальца наружу, поворачивая ногтевую пластину к мизинцу.
Артрозы конечностей связаны с генетической предрасположенностью и повышенными нагрузками. Причины приобретенного артроза первого плюснефалангового сустава:
- Профессиональные занятия спортом, сопровождающиеся травмами и перегрузками суставов.
- Расстройства в эндокринной и обменной системах.
- Возрастные изменения.
- Наличие провоцирующих заболеваний, таких как псориаз, артриты и др.
- Нарушения в системе кровообращения.
- Отравления токсическими веществами.
Артроз первого плюснефалангового сустава
Непосредственное влияние на появление артрозных образований оказывает старение и стирание хрящевой ткани. Деформация суставов происходит за счет разрастания костной ткани.
Бурсит плюснефалангового сустава может развиваться по причине костных деформаций Hallux valgus или появляться самостоятельно при постоянном травмировании слизистой сумки. Наносить травмы может слишком тесная обувь, постоянно трущаяся о суставы.
Если своевременно не принять меры воспаление превратиться в хроническое и приведет к отклонению кости плюсны. На пальцах образуются наросты, вызывающие характерный болевой синдром.
При артрите воспалительные процессы в мягких тканях, опухоли, вызванные скоплением синовиальной жидкости, приводят к появлению шишек. Явления, обуславливающие артрит суставов:
- Болезнь суставов и тканей (подагра).
- Инфекционные болезни.
- Одновременные поражения многих соединительных тканей, вызываемые ревматоидным артритом.
Артриты сопровождаются сильными болями и являются причинами сокращения жизни в среднем от 3 до 7 лет.
Молоткообразная деформация проявляется на малых пальцах ступни и часто сопровождает вальгусную деформацию и плоскостопие. Основная видимая причина болезни – узкая обувь маленького размера.
Деформация Тейлора в первый раз была выявлена в 19 веке у людей, занимающихся портновским делом. В то время портные проводили время за работой в сидячем положении со скрещенными ногами, опираясь на наружный край стопы. В наши дни причинами искривления мизинца служат:
- Свойственные от рождения слабые связки и мышцы.
- Неправильная ходьба, связанная с косолапием и неверным распределением нагрузки.
- Узкая обувь.
Появление подагрических тофусовобусловлено нарушением обмена в организме, связанным с плохим выведением органических веществ, результатов переработки пуриновых оснований.
Факторы, влияющие на образование тофусов:
- Нарушение порядка потребления воды в течение суток.
- Большое количество продуктов с пуринами в рационе.
- Наличие вредных привычек.
Таким образом, условно обстоятельства, служащие основанием для появления шишек на пальцах стопы, делятся на:
К внешним относятся:
- Длительное ношение узкой неудобной обуви на высоких каблуках.
- Интенсивная статическая нагрузка на стопу.
- Нарушение биомеханики.
Негативно сказываются на состоянии суставов:
- Малоподвижный образ жизни, ослабляющий мышечную деятельность организма.
- Лишний вес.
- Вредные привычки.
- Неправильный рацион.
- Экологические проблемы.
- Профессиональная деятельность.
К внутренним причинам относятся:
- Генетическая предрасположенность.
- Высокая подвижность суставов.
- Аномальное слияние костей стопы, хроническое воспаление суставов, выражающее ревматоидным артритом.
- Контрактура икроножной мышцы.
- Сопутствующие заболевания.
Шишки на ногах – серьезные патологии, приводящее к:
- Болевым синдромам.
- Изменению манеры ходьбы.
- Трудностям с выбором обуви по размеру.
- Снижению активности.
- Ухудшению общего состояния организма.
На первых стадиях всех патологий, связанных с образованиями на пальцах ступни, у пациента присутствуют болевые ощущения в суставах после длительной нагрузки.
Характерные признаки заболевания, приводящего к образованию Hallux valgus, проявляются постепенно. В ходе рентгенограммы выделяют 3 степени деформации большого пальца стопы:
- Наблюдается искривление первого пальца наружу не более 30 0 , I плюсневая кость отклонена до 20 0 .
- Наклон большого пальца наружу от 30 0 до 45 0 , отклонение I люсневой кости до 25 0 .
- Наклон первого пальца наружу более чем на 45 0 , I плюсневая кость отклонена кнутри от 25 0 до 35 0 .
Далее проявляются следующие симптомы:
- Изменение угла наклона большого пальца.
- Появление образования в виде небольшой шишки сбоку от пальца.
- Натоптыши на внутренней стороне ступни.
- Вросшие ногти.
- Внутренний воспалительный процесс, сопровождающийся покраснениями, отеками и ярко выраженными болевыми синдромами.
- Молоткообразная деформация пальцев стоп.
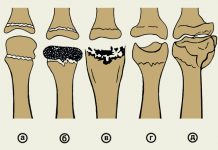
Артроз относится к медленно прогрессирующей патологии, приводящей к костным разрастаниям на пальцевых сгибах. Сустав начинает действовать ограниченно, а затем становится практически обездвиженным.
При бурсите плюснефалангового сустава у основания большого пальца или на мизинце появляется мягкая припухлость, с характерным красноватым оттенком. С течением болезни ощущение физического страдания начинает беспокоить в состоянии покоя, движения могут быть ограничены.
Для шишек, образовывающихся в результате артрита, характерно покраснение в области основания пальца, опухоль суставной поверхности. При пальпации образование мягкое. Возможно повышение температуры у пациента.
При молоткообразной деформации ходьба затруднена, ощущается ярко выраженный болевой синдром, пальцы искривлены, а на коже появляются мозоли и натоптыши.
При деформациях Тейлора косточка появляется в районе основания V плюсневой кости. Для патологии характерно отклонение мизинца кнутри, а порой и вверх, что отрицательно сказывается на подборе и ношении обуви. Не редки воспаления в области костного образования, сопровождающиеся покраснением и отечностью.
Подагра чаще наблюдается у мужчин, поэтому они более подвержены высыпаниям в виде подагрических тофусов. Образования различных размеров проявляются не только на ступне, но и в области ушных раковин. Они плотные на ощупь, с белой творожистой массой внутри, являющейся кристаллами уратов. При прорывании место тофуса превращается в долго незаживающий свищ.
Диагностика
Основным способом распознавания Hallux valgus служит рентгенографический метод, выполняемый в трех проекциях. Он помогает установить точный диагноз на любых стадиях и выбрать правильное лечение.
Для диагностирования артроза при первичном обращении к врачу необходимо исключить схожие заболевания, для чего изучаются пробы крови. Так же проводятся исследования суставов: рентгенографические и ультразвуковые.
Для распознавания бурсита врачом проводится:
- Специальный опрос больного.
- Медицинское обследование с помощью ощупывания.
- Рентген.
- Ультразвуковое обследование для исключения других заболеваний.
С помощью комплексного обследования пациента диагностируется артрит в области плюснефалангового сустава. Проводятся следующие мероприятия:
- Исследование при помощи рентгенографии.
- Выполнение магнитно-резонансной томографии.
- Изучение анализов мочи и крови.
- Исследование синовиальной жидкости.
Молоткообразную деформацию легко установить при помощи первичного визуального осмотра. Задача клинического обследования определить сопутствующие заболевания и провести мониторинг нервной системы.
Для диагностирования деформации Тейлора важнейшим является рентгенографический метод, помогающий оценить расположение костей стопы и степень искривления.
Распознавание тофусов не представляет сложности при хронической подагре, сопровождающейся отсутствием лечения, не соблюдением диеты и употреблением алкоголя. Анализ мочи лишь подтвердит первоначальный диагноз. Возможно использование рентгенографического метода, УЗИ суставов и магнитно-резонансной томографии для распознавания тофусов, не видимых на поверхности.
Диагностирование любых шишек на пальцах стопы проводится с помощью специального обследования квалифицированными врачами, назначающими индивидуальный способ лечения.
Что делать и как лечить
Чем меньшей деформации подвергся сустав в процессе заболевания, тем проще его излечить. Для восстановления применяются методы:
На начальном этапе заболевания желаемые результаты приносит консервативное лечение, связанное с такими мерами:
- Прекращение внешних воздействий, приводящих к деформации.
- Локализация воспалительных процессов.
Для лечения воспалительных процессов применяются:
- Лекарственные препараты.
- Внутритканевые инъекции.
Пациентам важно помнить, что лекарства следует применять в небольших количествах лишь для снятия воспалений, а инъекции приводят к ускорению износа хрящевой ткани.
К методам нехирургического лечения шишек на стопе относятся:
- Подобранные врачом ортопедические стельки.
- Одевание на ночь отводящих шин большого пальца ступни.
- Нанесение тейпа (специальной клейкой ленты) на поврежденные участки.
- Применение особых ортопедических устройств (ортезов).
- Индивидуально подобранная обувь для лечения и профилактики нарушений, подобранная врачом.
- Специальные массажи.
- Лечебная физкультура.
- Специальная гимнастика.
- Физиотерапевтические мероприятия, призванные устранить боль.
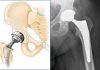
Все операции по удалению шишек делятся на:
- Проводимые на мягких тканях.
- Выполняемые на костях.
- Выполняемые комбинированным методом.
За метод оперативного вмешательства отвечает хирург, наблюдающий пациента. Современные методы предусматривают видимый результат и достаточно быструю реабилитацию. Уже через неделю при несложных операциях возможно передвигаться без посторонней помощи в удобной свободной обуви.
Важно помнить, что следует внимательно относиться к своему здоровью и не пренебрегать визитами к врачу при любых изменениях в организме. Шишки на пальцах ног являются не только эстетической проблемой, но и сложным заболеванием суставов, поддающимся быстрому лечению на начальных стадиях.
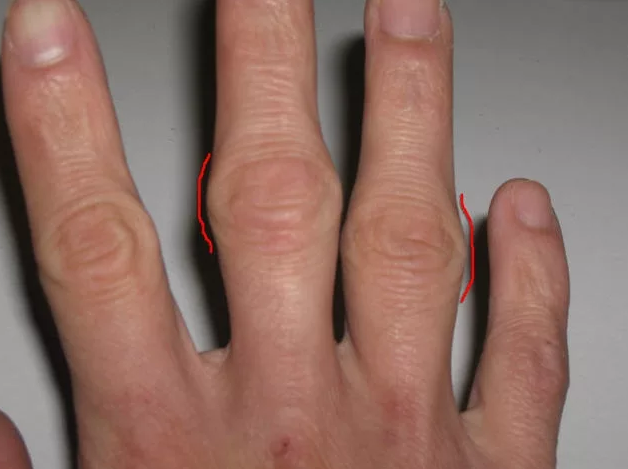
Если растет шишка (нарост) на суставе указательного пальца: причины и что делать
Образование шишки на руке считается проявлением патологического характера, которое касается именно суставов. Нередко проявление шишки и нароста на указательном пальце формируется в результате нарушения определенных процессов обменного характера, также проявление возникает у пациентов, которые страдают артрозом или же артритом. Нередки ситуации, когда причиной возникновения образования становится сбой гормонального баланса.
Что может стать причиной шишки на пальце рук?
- Артроз, который поражает именно суставы рук называется полиостеоартрозом или же остеоартрозом. Изменения, которые характерны для данной патологии вызываются нарушением процессов обмена в мягких тканях, костях или же суставах. В результате определенных дистрофических процессов хрящ сильно истончается и даже разрушается, начинается образование остеофитов, на последней стадии развития заболевания происходит деформация суставов. Это приводит к тому, что на указательном пальце формируется определенная шиша.
- Гигрома. Заболевание основано на расширении капсулы сустава. В определенных случаях происходит расширение оболочки сухожилия. Опухоль считается доброкачественной. Чаще всего она возникает у людей, которые активно работают руками и на указательный палец приходится значительная нагрузка. Например, пианисты, операторы компьютеров, массажисты.
- Артриты. Данное заболевание поражает суставы, что провоцирует возникновение изменений в костной и хрящевой тканях. Патология сочетается с серьезными болями, с образованием шишек и отеков, а также повышением температуры в области поражения.
Чем это опасно?
Если растет шишка (нарост) на суставе указательного пальца – это симптом, который требует оперативного диагностирования. Проще всего разобраться с гигромой, так как данная патология не имеет серьезных последствий и в состоянии покоя, при правильном питании может быстро пройти самостоятельно.
Если же речь идет об артрозе, то тут нужно быть крайне внимательными. Все дело в том, что заболевание может развиваться весьма интенсивно, а последствием может стать полная утрата подвижности сустава. Кроме всего прочего, могут возникать серьезные боли, отеки и пр.
Диагностика
- Осмотр визуального характера, оценка симптомов.
- Рентгенография и пункция шишки.
- Специализированное исследование гистологии.
- Клинические анализы.
- Томография компьютерного типа.
Особенности лечения
Если растет шишка (нарост) на суставе указательного пальца, то в первую очередь определяется причина, по которой формируется проявление, после чего назначается комплексное лечение.
- Средства нестероидного формата с противовоспалительным эффектом. В зависимости от патологии и уровня ее развития назначают Кетонал, Мовалис, Диклофенак, Ибупрофен. Данные препараты показаны в том случае, если у пациента наблюдается выраженный синдром болевого типа, при покраснении кожи и повышении температуры, а также в случае возникновения серьезной отечности.
- Хондропротекторы. Данные препараты позволяют остановить дегенеративные изменения в ткани хряща. Рекомендуется применять курс в течении трех-четырех месяцев. Среди огромного количества препаратов особой популярностью пользуются: Дона, Артра, Адванс, Терафлекс, Румалон.
- Если обнаружена бактериальная этимология заболевания, то формируется необходимость назначения антибиотиков – Сумамед, Амоксиклав, Эритромицин.
- Для того, чтобы улучшить процессы обменного характера, что в свою очередь станет основой формирования быстрого процесса восстановления, назначаются средства сосудистого типа – Трентал, Актовегин. В процессе использования таких препаратов формируется улучшенное кровообращение и восстановление обменных процессов. Данные препараты принимаются курсом в 10-15 процедур.
- Комплексы витаминов и минералов – Никомед, Кальцемин.
Отметим, что гормональные препараты при образовании шишек на руках применяются редко. Но все же их применение возможно если формируются серьезные поражения.
Средства внешнего применения
Рекомендуется также использование средств в виде кремов и мазей для внешнего воздействия. Хороший эффект дают такие средства: Долгит, Апизартрон, Диклофенак, Фастум-гель.
Данные средства позволяют снизить уровень болевых проявлений, а также улучшают питание тканей, снимают воспалительные процессы и отеки. Отлично помогает Бишофит, который рекомендуется использовать в виде ванночек или же компрессов.
Физиотерапия
Лечение таких уплотнений должно быть комплексным, и в комплекс воздействий входит также ряд физиотерапевтических процедур: электрофорез, аппликации парафина и грязи, магнитотерапия.
| Видео (кликните для воспроизведения). |
Основной целью данной манипуляции считается введение лекарственных препаратов непосредственно в область поражения. Чаще всего используют Дипросан – средство противовоспалительного характера, а также Амицил и Неомицин – антибиотики. После проведения манипуляций накладывается специальная повязка с отрезом.
Шишки на пальцах ног
Шишка на пальце ноги является следствием различных деформаций стоп и заболеваний опорно-двигательного аппарата. Пациенты, которые обращаются за медицинской помощью к врачу-ортопеду, часто жалуются на болезненные наросты, мешающие нормально ходить и носить привычную обувь.
Согласно статистике, у женщин шишки появляются гораздо чаще, чем у мужчин. С возрастом вероятность образования наростов значительно повышается, и они обнаруживаются примерно у 30% людей пенсионного возраста.
Основной причиной появления шишек на ногах является деформация стоп по типу вальгусного искривления большого пальца. Данное нарушение обусловлено отклонением в строении костного и связочного аппарата стоп и может сочетаться с другими типами деформаций. К ним относятся:
- поперечное плоскостопие;
- подошвенные мозоли и натоптыши;
- возникновение шишки на мизинце;
- молоткообразное искривление указательного пальца;
- врастание ногтя.
Поперечное плоскостопие формируется вследствие врожденной слабости связок и мышц ступней. Первая плюсневая кость постепенно отклоняется от центральной оси стопы, и происходит уплощение поперечного свода.
Стоит отметить, что в детском и подростковом возрасте шишки на пальцах ног практически никогда не возникают. Это свидетельствует о том, что для развития патологического процесса необходимо влияние дополнительных провоцирующих факторов, которые могут быть как внешними, так и внутренними.
- ношение узкой, жесткой обуви на высоком каблуке. Платформа или каблук выше 5 см излишне нагружают переднюю часть ступни, а зауженный носок усугубляет ситуацию. Вследствие неправильного распределения нагрузки и ограничения свободы между пальцами ног, развивается воспалительный процесс в плюснефаланговых суставах. Это приводит к появлению наростов в виде шишек в основании первого и последнего пальцев;
- чрезмерная масса тела – еще один фактор, способствующий усилению давления на стопы сверху и перегружающий стопы;
- профессиональная деятельность, связанная с продолжительным стоянием либо ходьбой.
Помимо внешних, есть и внутренние причины – шишки на пальцах ног могут образовываться в период беременности и кормления грудью, при менопаузе. Эндокринные патологии (сахарный диабет, нарушение функции щитовидной железы) также могут оказать негативное влияние на здоровье стоп и способствовать развитию деформаций и наростов.
Отклонение кнаружи и внутренняя ротация (разворот внутрь) плюсневой кости большого пальца в значительной степени способствует изменениям в костных сочленениях. Мышцы, удерживающие большой палец в анатомически правильном положении, начинают работать по-другому, и головка плюсневой кости утрачивает опорную функцию.
В результате перераспределения нагрузки страдают головки остальных плюсневых костей, которые не выдерживают давления и начинают деформироваться. Из-за того, что мелкие косточки сдавливаются, происходит травмирование мягких тканей снизу и на сгибе пальцев.
Вследствие нарушения кровотока в кровеносных сосудах ступней подкожная жировая клетчатка истончается, а мягкие ткани лишаются амортизационной защиты. Это приводит к формированию натоптышей и мозолей преимущественно возле основания среднего и безымянного пальцев.
Вальгусная деформация прогрессирует благодаря ношению стандартной обуви, рассчитанной на здоровую стопу и сдавливающей сустав большого пальца. Постоянное трение и давление приводят к воспалению суставной сумки, так называемому бурситу.
Хроническое воспаление, в свою очередь, приводит к увеличению шишки на суставе. На данном этапе ситуацию можно скорректировать заменой стандартной обуви на ортопедические модели. В противном случае деформация будет усиливаться, что чревато отклонением последней кости плюсны и образованием болезненного нароста сбоку от мизинца.
При поперечном плоскостопии повышается нагрузка на основания второй и третьей плюсневой кости, и растет давление на связки и мышцы-сгибатели соответствующих пальцев. В результате рефлекторного сокращения мышечных структур происходит сгибание пальцев в межфаланговых и разгибание в плюснефаланговых суставах. То есть пальцы приподнимаются по отношению к тыльной поверхности стоп, и развивается молоткообразная деформация, что сопровождается образованием шишек на фаланге второго и третьего пальца.
В тяжелых случаях возможно развитие подвывиха либо вывиха фаланг пальцев, а также стойкой контрактуры, когда пальцы остаются в искривленном положении.
Механизм образования шишек
Поперечное плоскостопие и вальгусная деформация проходят 3 стадии развития. На первой стадии первый палец отклонен не больше чем на 15°, а последний, мизинец, смещается на 6-8°. Такое расширение латерального отдела стопы получило название «деформации Тейлора» или «стопы портного».
Как и в давние времена, сегодняшние пациенты жалуются на утомляемость ног и тяжесть в стопах после долго хождения, преходящий болевой синдром в суставе большого пальца. На этой стадии места, где в будущем появятся шишки, становятся красными и припухшими.
Для второй стадии плоскостопия характерно усиление интенсивности симптомов, и дальнейшее смещение костей плюсны, сопровождаемое возникновением твердых шишек рядом с первым и последним пальцем, а также мозолями на подошве. Болевой синдром приобретает постоянный характер и не стихает даже в состоянии покоя.
На третьей стадии стопа деформируется еще сильнее, и шишка растет на приподнятых фалангах второго, третьего и четвертого пальца, чему в немалой степени способствует их молоткообразное искривление.
Подагрические тофусы
Если растет одна или несколько шишек на пальцах ног, то причиной этому может быть такое заболевание, как подагра. При ее продолжительном течении рядом с суставами образуются так называемые тофусы, которые представляют собой скопление кристаллов мочевой кислоты. Именно эти образования заставляют пациентов обращаться к врачу, поскольку справиться с болью и воспалением никак не удается.
Клиническими симптомами подагры являются следующие:
- тофусы локализуются преимущественно над суставами пальцев рук и ног, но могут появиться в области ушных раковин и верхней части лица;
- размер шишек варьируется от нескольких миллиметров до 6-8, а порой и 10 сантиметров.
- внутри тофуса накапливается желто-белая масса – соли уратов;
- консистенция образований плотная, при надавливании болезненность не возникает;
- при контакте с тесной обувью тофусы могут воспаляться, не исключено их инфицирование и нагноение;
- иногда в подагрическом узле образуются свищи, и содержимое выходит наружу.
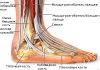
Гигрома стопы
Гигрома представляет собой доброкачественное новообразование с серозной жидкостью внутри и наиболее часто возникает около сухожильных влагалищ и суставов. В большинстве случаев его можно встретить на тыльной поверхности ступней.
Гигромы не опасны, однако могут причинять значительные неудобства, а при больших размерах сдавливать окружающие структуры и воспаляться. В зависимости от расположения гигрома может быть мягкой и эластичной либо затвердевать по типу подошвенного натоптыша.
Понять, что выросла гигрома, можно по следующим характерным признакам:
- четкие контуры, ровная поверхность, плотная консистенция;
- форма круглая или овальная, напоминающая яйцо;
- может болеть при надавливании;
- кожный покров над гигромой и рядом с ней иногда краснеет и шелушится, повышается локальная температура.
Гигромы стоп нередко остаются незамеченными до тех пор, пока не начинают доставлять неудобства при ходьбе и болеть. При сдавлении нервных корешков болевой синдром приобретает неутихающий характер, а задетые кровеносные сосуды вызывают нарушение кровообращения и похолодание стоп.
В ряде случаев гигромы абсолютно не мешают человеку и не болят, но это не является поводом для отказа от лечения. Вылечить гигрому на ранних стадиях можно консервативными методами, при их неэффективности проводят хирургическое удаление новообразования.
Почему появляются гигромы? Врачи не пришли к единому мнению относительно причин, но факторами, способствующими образованию гигром, считаются следующие:
- генетическая предрасположенность;
- травмы стоп;
- тесная и узкая обувь;
- высокие физические нагрузки на ноги;
- суставные патологии.
Патологии суставов
Шишки на пальцах ног являются одним из симптомов остеоартроза, который характеризуется разрушением хрящевых тканей суставов. Уже на второй стадии этой болезни головки плюсневых костей утолщаются, и разрастается соединительная ткань вокруг суставов. Вследствие этого стопа начинает деформироваться по типу вальгуса, пальцы искривляются, а их подвижность постепенно снижается.
Стоит отметить, что остеоартроз стоп – это серьезная патология, нередко приводящая к инвалидности. Поэтому необходимо обязательно посетить доктора и выяснить, как лечить суставы.
Шишки и узловатые образования характерны и для артрита любого происхождения – инфекционного, ревматоидного и пр. Лечебная тактика будет зависеть от причины, которая вызвала данный симптом.
Основными направлениями терапии наростов на пальцах являются:
- устранение воспаления;
- избавление пациента от боли;
- восстановление двигательной способности ступни, если она была нарушена;
- предотвращение различных осложнений;
- профилактические мероприятия.
Один из эффективных методов консервативного лечения – ношение ортопедических приспособлений. Чтобы замедлить или даже остановить деформацию, используются межпальцевые прокладки, специальные манжеты для предохранения костей плюсны от излишнего давления, а также всевозможные фиксаторы и бандажи для стоп.
Если деформация успела приобрести угрожающий характер, то пациентам рекомендуют заказать индивидуальный пошив обуви с учетом конкретных особенностей. Таким образом, болезненные отделы ступней разгружаются, и прогрессирование болезни замедляется.
Хирургические операции
При поперечном плоскостопии и вальгусной деформации проводят операции на мягких тканях и костях, а также комбинированные вмешательства. Чаще всего требуется удалить костные наросты либо делать частичную резекцию костных структур.
Хирургическое удаление гигромы называется бурсэктомией и выполняется под местным или общим наркозом. Производится резекция бурсы, то есть всей синовиальной сумки и капсулы патологического образования. После операции накладывают гипсовую повязку для скорейшего восстановления сустава. В настоящее время методом выбора удаления гигром является лазер, поскольку в ходе операции не повреждаются окружающие ткани, отсутствуют осложнения, и укорачивается реабилитационный период.
Народные методы
Стоит отметить, что избавиться от шишек на ногах народными средствами нельзя, и даже на начальных стадиях болезни необходима грамотная врачебная консультация. Доктор порекомендует, как выбрать подходящую обувь, направит на физиопроцедуры и ЛФК.
Однако средства, приготовленные согласно народным рецептам, могут отлично дополнить основную терапию – уменьшить воспалительный процесс и снять болевой синдром. Например, ножные ванны с добавлением йода и соли помогут улучшить кровообращение и убрать усталость после тяжелого дня. Понадобится 1 ст. л. поваренной соли, 10 капель йода и 1 литр теплой воды.
К болезненным местам можно прикладывать различные компрессы и примочки из натертой картошки, прополиса, лопуха со скипидаром и пр. Эти продукты обладают противовоспалительным и релаксирующим действием.
При появлении шишек не следует заниматься самолечением, а сразу обратиться к врачу-ортопеду, который расскажет, как их убрать. Наросты на ногах могут иметь разное происхождение, и нужно обязательно установить причину их образования. Вполне возможно, что, обратившись в клинику сразу, вы сможете избежать хирургического вмешательства и тяжелых осложнений. Будьте здоровы!
Особенности лечения шишки на суставах пальцев руки
Шишка на пальце руки считается патологическим проявлением разных патологий суставов. Нарост не является заболеванием. Часто появляются шишки у пациентов, страдающих артритом, артрозом. Основной причиной их возникновения считается нарушение обменного процесса. Костный нарост появляется и на фоне гормональной патологии.
Медицинские показания
Из-за нарушения водно-солевого баланса на большом пальце руки, реже — на суставе среднего пальца, появляются шишечки. На их формирование влияют следующие факторы:
- неправильное питание, злоупотребление жирными и жареными блюдами;
- длительный контакт с водой либо холодным воздухом;
- подагра;
- отложение солей.
Нарост на пальце руки приносит многочисленные неудобства. Пациент постоянно жалуется на боль, особенно ночью. Это ограничивает гибкость суставов. Они становятся неподвижными. Снижается их работоспособность. Травматологи выделяют следующие причины шишек на пальцах рук:
- наследственность;
- однократная травма;
- повторная травма.
Ученые доказали, что в последнем случае наблюдается постоянное напряжение травмированного участка. Это приводит к развитию патологического состояния. В молодости растут шишки на фалангах чаще, чем в старости. Они классифицируются по типу, количеству и локализации. Травматологи различают однокамерные и многокамерные косточки на пальцах рук.
Типы капсулы нароста:
Симптоматика и диагностика
Косточка на среднем пальце представлена в виде упругой и плотной опухоли, у которой ровная поверхность и шарообразная форма. Так как ее основание крепится к окружающим тканям, она прочно зафиксирована в одной точке. Иногда шишка срастается с костью. Если прощупать пораженный палец на руке, можно выявить рисовые тела с высокой подвижностью. Если надавить на нарост, боль не появится. В противном случае, есть риск развития хронической стадии. Шишки суставов увеличиваются постепенно. На первом этапе они не провоцируют дискомфорт.
Если шишка увеличивается, пациент может испытывать следующие симптомы:
- тянущая боль при сдавливании;
- покраснение кожи;
- проявление клиники воспалительного процесса.
Параллельно утолщается кожа над капсулой. Размер шишек может достигать 5 см. Если появились наросты на суставе указательного пальца, либо пострадал мизинец, безымянный палец, рекомендуется пройти МРТ, пункцию, рентгенографию, УЗИ. С помощью последнего метода тщательно исследуется структура новообразования. Лечебная манипуляция проводится после сдачи лабораторных исследований.
В запущенной форме шишка самопроизвольно вскрывается. При этом ее содержимое вытекает в расположенные вблизи ткани либо наружу. Нельзя самостоятельно вскрывать наросты. Они могут повторно наполниться жидкостью.
При травмировании шишка на суставе пальца руки может спровоцировать нагноение, затруднив мелкую моторику.
Терапевтические манипуляции
Чтобы избавиться от нароста, рекомендуется проконсультироваться с травматологом. Если явление выявлено на поздней стадии, шишка большого размера удаляется оперативно. На начальном этапе лечебная манипуляция заключается в воздействии:
- ультрафиолетом;
- электрофорезом;
- парафиновыми аппликациями.
Если причина — это нарушение обмена веществ, рекомендуется пересмотреть питание пациента. Для этого потребуется помощь диетолога. Медикаментозное лечение шишки на пальцах рук заключается в приеме следующих средств:
- Анальгетики местного применения — растолченная таблетка Анальгина заливается 10% спиртовой настойкой. Полученным раствором смазывается шишка на ночь.
- Противовоспалительный крем и мазь — препараты этой группы используются на первом этапе болезни. Чаще применяется мазь Глюкозамин. Она устраняет воспаление, быстро восстанавливая разрушенный хрящ.
- Применение НПВП.
Вышеперечисленные средства используются после консультации с лечащим врачом. На фоне самолечения шишки прогрессируют в размерах, способствуя потери подвижности суставов.
Как проводится пункция?
Цель манипуляции — ввод в полость шишки лекарственного средства. Чаще используется Дипроспан — противовоспалительный препарат. Если в нарост проникла инфекция, вводится антибиотик (Амицил, Неомицин). После манипуляции накладывается повязка с ортезом. Больному пальцу нужен покой. На фоне таких рекомендаций снижается выработка синовиальной жидкости.При появлении шишек на суставах пальцев рук лечение может проводиться следующее: пораженный палец крепко зажимается и раздавливается. Можно выполнить такую процедуру с помощью пластмассового предмета. В этом случае жидкость истечет в окружающие ткани. При этом инфицирование и воспаление недопустимо, так как жидкость стерильна.
После такой процедуры накладывается повязка с ортезом на 2 недели. Это необходимо для быстрого заживления раны. Если шишка имеет большие размеры либо появилось много наростов, проводится операция — бурсэктомия. Специалисты выделяют следующие показания к ее проведению:
- появление болей в суставах;
- ограниченная подвижность при сгибании;
- косметический дефект;
- быстрый рост нароста.
Операция длится 30 минут. Перед ее началом пациенту вводится местный наркоз. Сама процедура выполняется в амбулаторных условиях. Хирургом вырезается капсула с жидкостью. Затем отделяется ножка шишки от кости. Хирурги накладывают швы, которые снимают через 10 дней. При наличии большого нароста используется общая анестезия. После операции пациент направляется в стационар.
Дополнительные манипуляции
Можно устранить шишку путем лазерного выпаривания. Процедура выполняется под местным наркозом. Чаще используется углекислотный лазер с коагулирующим и дезинфицирующим воздействием. С помощью высокоэнергетического луча хирург рассекает кожный покров, удаляя капсулу. Полость обрабатывается, накладываются внутренние швы.
Рана ушивается снаружи. По завершении манипуляции накладывается стерильная повязка. Палец фиксируется гипсовым либо брейсовым ортезом, который обеспечивает свободное движение и комфорт. После лазерного выпаривания рекомендуется выполнять некоторые упражнения. Аналогичная методика выполняется на раннем этапе появления нароста. С помощью упражнений восстанавливается подвижность суставов. Простые манипуляции рекомендуется выполнять 2–3 раза в день:- Руки вытягивают перед собой, ладонями к полу. Пальцы растопыривают сильно, а затем сжимают в кулак.
- Сжимание–разжимание экспандера на протяжении минуты.
- Сгибание–разгибание запястий внутрь и наружу. За 1 раз выполняется 2–3 подхода.
Народное лечение
Шишка на пальцах может лечиться народными средствами после консультации с врачом. Можно использовать компрессы из голубой глины. Аналогично применяется мед. Перед процедурой рука разогревается в емкости с водой. Каждое утром натощак рекомендуется пить капустный сок.Другая манипуляция — нагревание медной монеты, которая затем прикладывается на шишку. Курс лечения состоит из 2-10 таких сеансов.
Другие эффективные народные средства от шишек на руках:
- Применение медной пластины, предварительно прошедшей процесс накаливания. Затем она погружается в солевой раствор. Медь прикладывается к пальцу и обматывается бинтом на 3 дня. Через указанный срок палец промывается, а манипуляция повторяется.
- Медуза — ее кусочки фиксируются бинтом к проблемному участку.
- Сок из белокочанной капусты — овощ пропускается через мясорубку. Полученная масса отжимается марлей. Сок употребляется в течение месяца.
- Чайный гриб прикладывается к проблемному месту.
- Алоэ с медом — перемешивание меда с соком алоэ. В смесь добавляется ржаная мука. Готовится лепешка, которая прикладывается к шишке. Сверху надевается полиэтилен.
| Видео (кликните для воспроизведения). |
Профилактика появления шишек на руках заключается в ограничении механических нагрузок.
При генетической предрасположенности к наростам рекомендуется избегать травм, защищать суставы.
Физическую работу следует выполнять, равномерно распределяя ее между обеими руками. Можно использовать эластичное бинтование. Особое внимание уделяется лечению бурсита и тендовагинита. Такие заболевания провоцируют появление наростов.
Источники
Орехова, Л. В. Артрит. Новые решения для отчаявшихся / Л. В. Орехова, А. Ю. Полянина. — М. : Этерна, 2006. — 288 c.
Реуцкий, И. А. Диагностика ревматических заболеваний. Руководство для врачей / И. А. Реуцкий, В. Ф. Маринин, А. В. Глотов. — М. : Медицинское информационное агентство, 2011. — 440 c.
Давид, М. Рэйд Справочник по остеопорозу / Давид М. Рэйд. — М. : Практическая медицина, 2015. — 128 c.- Насонова, В. А. Ревматизм / В. А. Насонова, И. А. Бронзов. — М. : Медицина, 2016. — 192 c.

Добрый день! Я работаю ортопедом в государственной поликлинике 11 лет в г. Москва.
Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова;
Специальность: ортопед;
Стаж: 11 лет.