Содержание
Этиология и патогенез ревматизма
Все эти данные указывают на тесную связь ревматизма и стрептококковой инфекции. Однако, если этиологическая роль стрептококка при ревматизме доказана, то патогенетические механизмы развития заболевания все еще остаются недостаточно ясными. Согласно современным представлениям, ревматизм, как и инфектартрит, является инфекционно-аллергическим заболеванием с системным поражением соединительной ткани и относится к коллагеновым болезням.
Значение аллергического звена в патогенезе ревматизма убедительно показано в классических экспериментах Kjinge, Д. Е. Альперна и других авторов, которые, подвергая кроликов повторным инъекциям лошадиной сыворотки, получили у них острый или хронический полиартрит с поражением сердца и с образованием в миокарде узелков, похожих на гранулемы Ашофа-Талалаева. Murphy и Swift получили такие же изменения сердца при подкожных инъекциях стрептококка кроликам. Изучая патогенез ревматизма, Cavelti получил у крыс поражения клапанов сердца, похожие на изменения их при данном заболевании, при введении стрептококка в смеси с гомологичной сердечной тканью.
Значение аллергии в этиологии ревматизма подтверждает также и то, что между перенесенной ангиной и первыми проявлениями ревматизма проходит обычно 7-14 дней, т. е. такой же срок, в который обычно осуществляется сенсибилизация экспериментальных животных. Ревматизм имеет клинические черты, присущие аллергическому заболеванию: «летучий» артрит, повышение проницаемости, аллергическая сыпь, эозинофилия, выраженная диспротеинемия. Рецидивы ревматизма могут возникать под влиянием самых разнообразных неспецифических факторов (травма, охлаждение и т. д.), что указывает на наличие у этих больных парааллергии. На значение аллергии указывает также эффективность десенсибилизирующих средств.
После известных работ Cavelti, обнаружившего при иммунизации кроликов смесью стрептококка и ткани сердца аутоантитела к сердцу, и работ Steffen, доказавшего наличие аутоантител у больных ревматизмом, этиология ревматизма была уточнена и ревматизм стали рассматривать как аутоиммунное заболевание.
С точки зрения этой теории решающая роль в этиологии ревматизма отводится изменениям иммунологической реактивности, причем нарушение иммунных механизмов, хотя и вызывается инфекцией, но в дальнейшем развивается самостоятельно.
Аутоаллергическая теория коллагеновых болезней и ее критика достаточно подробно освещены нами выше в разделе об инфекционном неспецифическом полиартрите. Поэтому, не излагая ее здесь подробно, укажем лишь, что хотя механизм возникновения аутоаллергии еще полностью не выяснен эта теория в настоящее время является наиболее приемлемой для объяснения патогенеза ревматизма и других коллагеновых болезней.
Osztovics и Marcsek (1962), исследовав 265 детей, больных ревматизмом, обнаружили в крови у 97% аутоантитела (был применен метод истощения антиглобулина), в то время как у здоровых детей аутоантитела были найдены лишь в 5,5% случаев.
Таким образом, патогенез ревматизма весьма близок патогенезу инфекционного неспецифического полиартрита с той лишь разницей, что этиология ревматизма доказана и всеми признана, тогда как этиология ревматоидного артрита все еще является предметом дискуссий. Однако теория аутоаллергии (также, как и при инфектартрите) не в состоянии полностью объяснить происхождение ревматизма, в частности относительно редкого заболевания ревматизмом лиц, перенесших стрептококковую инфекцию (из них только 3% заболевают ревматизмом). Большинство авторов объясняет этот факт с позиций значения индивидуальной реактивности организма по отношению к стрептококковой инфекции, а именно слабостью защитных механизмов данного организма, определяемой состоянием его нервной и эндокринной систем, особенностями обмена веществ, а также конституциональными и наследственными факторами. Лишь при наличии подобного «предрасположения» организм отвечает гиперергической реакцией на поступление стрептококкового антигена и развитием системной дезорганизации соединительной ткани и процессов аутоаллергии.
А. И. Нестеров полагает, что длительное влияние стрептококкового антигена (гуморальным и рефлекторным путем) на центральную нервную систему вызывает нарушения ее функционального состояния, а это в свою очередь обусловливает нарушения центральной регуляции процессов иммуногенеза, гипофизарно-надпочечниковой системы, обмена веществ и т. д. и изменение общей и тканевой реактивности больного.
Значение нервного компонента в патогенезе ревматизма подчеркивали также А. Д. Сперанский, Н. И. Лепорский, М. В. Черноруцкий и многие другие.
И. А. Бронзов (1961 – 1963) при исследовании 173 больных в активной фазе ревматизма обнаружил у них нарушения функционального состояния центральной нервной системы, проявляющиеся нарушениями со стороны психоэмоциональной сферы и значительными изменениями электроэнцефалограммы. При этом особенности изменения функционального состояния центральной нервной системы были связаны со степенью активности болезни. Выявленные им изменения автор рассматривает как проявление нарушения адаптационных функций центральной нервной системы у больных ревматизмом.
Безусловное значение в формировании патологической реактивности у больных ревматизмом имеют и эндокринные факторы и, в частности, гипоталамо-гипофизарно-надпочечниковая система. Однако большинство авторов считает неверным придавать этому фактору решающее значение, как это делает Селье, относящий ревматизм и другие коллагеновые болезни к «болезням адаптации», возникающим вследствие нарушения защитной функции гипофизарно-надпочечниковой системы.
Читайте также:
- Лечение острого ревматизма.
- РЕВМАТИЗМ
- Ревматизм.
- Ревматические болезни. Ревматизм
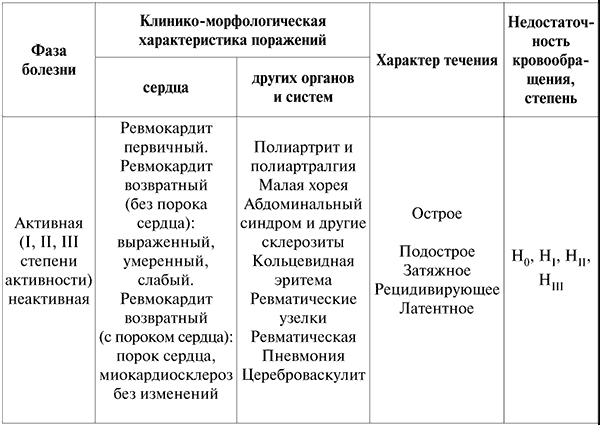
• Ревматизм (болезнь Сокольского — Буйо) — инфекционно-аллергическое заболевание с преимущественным поражением сердца и сосудов, волнообразным течением, периодами обострения и затихания.
Этнология.Возбудителем является (i-гемолитический стрептококк группы А, который вызывает сенсибилизацию организма (повторные ангины). Большое значение в возникновении болезни имеют генетические факторы и возраст.
тор пролиферации фибробластов, способствующий пролиферации и созреванию фибробластов. В результате некроза образуется фактор некроза опухоли (ФНО), который углубляет процессы некроза ткани, повреждает эндотелий капилляров и таким образом способствует образованию микротромбов в области поражения, вызывает пролиферацию В-лимфоцитов, ответственных за образование циркулирующих антител. Пролиферация фибробластов в конечном итоге приводит к склерозу на месте повреждения. Все описанные изменения реализуются морфологически в виде сочетания реакций гиперчувствительности немедленного или замедленного типа. При ревматизме системная дезорганизация соединительной ткани (клапанов, стромы, пристеночного эндокарда и эпикарда) складывается из 4 фаз:
— мукоидного набухания (обратимый процесс);
— фибриноидных изменений (необратимый процесс);
— клеточной воспалительной реакции;
— склероза.
Мукоидное набухание и фибриноидные изменения вплоть до некроза являются выражением реакции ГНТ. Клеточная воспалительная реакция отражает гиперчувствительность замедленного типа. В результате клеточной реакции формируется гранулема, в центре которой располагается фибриноидный некроз, вокруг веерообразно располагаются клетки макрофа-гального типа с крупными гиперхромными ядрами. Гранулема, состоящая из таких крупных макрофагов, называется цветущей. В последующем клетки начинают вытягиваться, образуется большое количество фибробластов. Такая гранулема называется увядающей. В конечном итоге фибробласты замещают макрофаги, образуют большое количество коллагеновых волокон. Эту гранулему называют рубцующейся. Все описанные изменения гранулемы сопровождаются присутствием в окружающей ткани лимфоцитов и плазматических клеток.
Морфогенез ревматической гранулемы был подробно описан Л.Ашоффом (1904) и позднее В.Т.Талалаевым (1921), поэтому эту гранулему называют еще ашофф-талалаевской.
Гранулема располагается в соединительной ткани клапанов, пристеночного эндокарда, миокарда, эпикарда, адвентиции сосудов.
При ревматизме наблюдается также неспецифическая клеточная реакция, имеющая очаговый или диффузный характер. Эта реакция представлена лимфогистиоцитарными инфильтратами в строме различных органов. Кроме того, при ревматизме возникают распространенные васкулиты, которые рассматриваются как неспецифическая реакция. Васкулиты встречаются в различных органах и тканях.
Клинико-морфологические формы.В зависимости от преимущественного поражения того или иного органа различают 4 формы ревматизма: кардиоваскулярную, полиартритическую, нодоз-ную и церебральную.
Кардиоваскулярная форма. Эта форма наиболее частая, встречается как у взрослых, так и у детей. Основные проявления заболевания касаются сердца и сосудов. В соединительной ткани всех слоев сердца развиваются воспалительные и дистрофические изменения.
Эндокардит — главное проявление этой формы ревматизма. По локализации различают клапанный, хордальный, пристеночный эндокардит. Наиболее выраженные изменения обычно развиваются в створках левого предсердно-желудочкового (митрального) и аортального клапанов. Поражение створок правого предсердно-желудочкового (трехстворчатого) клапана встречается редко, сочетается с поражением митрального или аортального клапанов.
Выделяют 4 вида ревматического клапанного эндокардита: диффузный (или вальвулит), острый бородавчатый, фибропла-стический, возвратно-бородавчатый.
Диффузный эндокардит (вальвулит В.Т.Талалаева) характеризуется мукоидным набуханием, отеком соединительнотканной основы клапана, полнокровием капилляров. Эндотелий не поражен, тромботические наложения отсутствуют. При проведении лечения процесс обратим, структура клапанов восстанавливается полностью.
Острый бородавчатый эндокардит сопровождается не только мукоидным набуханием, но и фибриноидным некрозом соединительной ткани и эндотелия клапанов. Особенно сильно страдают края клапанов. В результате деструкции эндотелия создаются условия для образования тромбов, которые располагаются по краю клапана и представлены в основном фибрином (белый тромб). Тромботические наложения на клапанах называют бородавками.
Фибропластический эндокардит развивается как следствие двух предыдущих форм эндокардита и характеризуется преобладанием процессов склероза и рубцевания.
Возвратно-бородавчатый эндокардит проявляется процессами дезорганизации соединительной ткани в склерозированных клапанах. Обязательным компонентом этого эндокардита являются некроз эндотелия и образование на клапанах бородавок (тромботических наложений различного размера).
В исходе эндокардита развиваются склероз, гиалиноз клапанов, и формируется порок сердца.
Порок сердца при ревматизме представлен либо стенозом, либо недостаточностью клапанов. Наиболее часто встречается
комбинация этих видов пороков. Поражаются чаще всего митральный (75 %) и аортальный (до 25 %) клапаны. Нередко наблюдается сочетание митрального и аортального пороков сердца. В результате дистрофических изменений, некроза и склероза створки утолщаются, деформируются, срастаются, в них откладывается известь. Всегда отмечаются склероз и петрификация фиброзного кольца. Хорды клапанов утолщены, укорочены и склерозированы. Створки клапанов подтянуты к папиллярным мышцам. Отверстие клапанов обычно резко сужено, имеет вид рыбьей пасти (порок сердца типа «воронки»). Если преобладает недостаточность клапанов, то возникает порок типа «диафрагма», который всегда сопровождается выраженной рабочей гипертрофией левого желудочка сердца. Длительное существование у больного порока сердца приводит в конечном итоге к развитию острой или хронической сердечно-сосудистой недостаточности, которые являются причиной гибели больных.
Миокардит — одно из частых проявлений ревматизма. Выделяют 3 формы миокардита: узелковый (гранулематозный), диффузный интерстициальный (межуточный) экссудативный, очаговый интерстициальный (межуточный) экссудативный.
Узелковый миокардит характеризуется образованием гранулем в периваскулярной соединительной ткани различных отделов сердца. Гранулемы находятся в различных фазах развития: «цветущие», «увядающие», «рубцующиеся». В миоцитах отмечается различной степени выраженности белковая или жировая дистрофия. Узелковый миокардит заканчивается диффузным мелкоочаговым кардиосклерозом.
Диффузный интерстициальный экссудативный миокардит описан М.А.Скворцовым. Встречается преимущественно у детей, характеризуется диффузной инфильтрацией стромы лимфоцитами, гистиоцитами, нейтрофильными и эозинофильными лейкоцитами. Сосуды полнокровные, выражен отек стромы. Миокард теряет тонус, становится дряблым, полости сердца расширяются, поэтому клиническим проявлением этого миокардита всегда является тяжелая сердечно-сосудистая недостаточность. В исходе в миокарде развивается диффузный кардиосклероз.
Очаговый интерстициальный экссудативный миокардит имеет такие же морфологические проявления, что и диффузный, только процесс носит очаговый характер. Клинически протекает обычно латентно. В исходе возникает очаговый кардиосклероз.
Перикардит при ревматизме бывает серозным, фибринозным и серозно-фибринозным. При этом следует отметить, что для ревматизма характерен полисерозит. Перикардит заканчивается образованием спаек в полости перикарда. Иногда возможны полная облитерация полости перикарда и даже обызвествление фибринозных наложений (панцирное сердце).
При сочетании поражения всех слоев сердца при ревматизме говорят о панкардите, если поражены эндокард и перикард, то говорят оревматическом кардите.
Ревматические васкулиты, особенно микроциркуляторного русла, очень характерны. В артериях и артериолах развиваются фибриноидный некроз, тромбоз, пролиферация эндотелиальных и адвентициальных клеток. Проницаемость стенок сосудов повышена. Возможны диапедезные кровоизлияния и иногда более крупные кровоизлияния. В исходе ревматических васкулитов возникает артериосклероз.
Пол и артритическая форма ревматизма. Встречается у 10—15 % больных. Поражаются главным образом мелкие и крупные суставы. В полости суставов развивается се-розно-фибринозное воспаление. Синовиальная оболочка полнокровная, выражены васкулиты, пролиферация синовиоцитов, соединительная ткань подвергается мукоидному набуханию, в полости сустава формируется экссудат (обычно серозный). Суставной хрящ в процесс не вовлекается, поэтому при ревматизме деформации суставов обычно не наблюдается. Изменения других органов и тканей обычно выражены слабо, хотя отмечается выраженное в той или иной мере поражение сердца и сосудов.
Нодозная (узловатая) форма ревматизма. Встречается у детей. Характеризуется явлениями дезорганизации соединительной ткани в околосуставной области и по ходу сухожилий. В участках поражения обнаруживаются крупные очаги фибриноидного некроза, окруженные клеточной реакцией (лимфоциты, макрофаги, гистиоциты). Развивается так называемая нодозная эритема. При благоприятном течении на месте этих узлов образуются небольшие рубчики. В других органах у таких больных также находят характерные изменения, но яркая клиническая симптоматика отсутствует.
Церебральная форма ревматизма. Обусловлена развитием ревматического васкулита. Встречается у детей, называется малой хореей. Кроме ревматических васкулитов, особенно на уровне микроциркуляции, находят дистрофические и некробиотические изменения мозговой ткани, мелкие кровоизлияния. Поражение других органов и тканей представлено слабо, хотя всегда выявляется при целенаправленном обследовании.
Следует отметить, что при всех формах ревматизма имеет место заинтересованность иммунной системы, в которой выявляется гиперплазия лимфоидной ткани и плазмоклеточная трансформация.
Осложненияревматизма чаще всего связаны с развитием тромбоэмболического синдрома, обусловленного бородавчатым эндокардитом. При пороке сердца развивается сердечно-сосуди-
стая недостаточность, которая связана с декомпенсацией миокарда. Иногда различные осложнения может вызвать спаечный процесс в полостях перикарда, плевры, брюшной полости.
| | | следующая лекция ==> | |
| Проектирование сетей временного обеспечения строительной площадки водой, электроэнергией и теплом | | | СИСТЕМНАЯ КРАСНАЯ ВОЛЧАНКА |
Дата добавления: 2014-01-03 ; Просмотров: 390 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Основные звенья патогенеза ревматизма
А. И. Нестеров представляет себе основные звенья патогенеза ревматизма в виде следующей схемы:
- Очаговая стрептококковая инфекция (чаще всего тонзиллярная).
- Индивидуальная слабость защитных механизмов в отношении инфекции бета-гемолитическим стрептококком группы А.
- Нарушение иммуногенеза в связи с инфекционно-токсическим воздействием из очага инфекции на ткани, центральную нервную систему и эндокринные железы и на рефлекторно-защитные адаптационные механизмы.
- Влияние стрептококкового антигена (фермента гиалуронидазы) на систему гиалуроновая кислота – гиалуронидаза с последующей деполимеризацией мукополисахаридов основного вещества соединительной ткани и связанное с этим повышенное образование кислых мукополисахаридов и повышение проницаемости капиллярной стенки.
- Вызванное повышением проницаемости капилляров патологическое поступление из крови в ткани (и обратно) белковых тел и энзимов с последовательными аллерго-гиперергическими изменениями в тканях на основе реакции антиген – антитело.
- Прогрессирующая эволюция этих реакций в аутоаллергические процессы с формированием хронического инфекционно-аллергического рецидивирующего заболевания.
В последнее время усилилось внимание к наследственному фактору в патогенезе ревматизма. Установлено, что члены семей больных ревматизмом в 2-3 раза чаще заболевают ревматизмом, чем члены тех семей, где ревматизм отсутствует (Ravault и Vignon, Warnez и др.).
| Видео (кликните для воспроизведения). |
Таким образом, даже основные звенья патогенеза ревматизма представляются весьма сложным. Отдельные звенья его (например, механизмы возникновения аллергии, аутоаллергии, механизм нарушений иммуногенеза) все еще недостаточно изучены. Однако достижения последних лет – установление этиологической роли стрептококка, значения аутоаллергических процессов, изучение гистоморфологических изменений соединительной ткани – в значительной мере приблизили нас к пониманию сущности этого заболевания.
Патогенез ревматизма суставов
К основным клиническим проявлениям ревматизма относятся полиартрит, кардит, хорея, краевая эритема и подкожные узелки.
Острый ревматический кардит. Острый ревматический кардит впервые проявляется шумами митральной или аортальной регургитации. Недостаточность левого предсердно-желудочкового (митрального) клапана встречается чаще, чем клапана аорты. В более тяжелых случаях на первый план могут выйти симптомы перикардита или застойной сердечной недостаточности. Сердечная недостаточность, развившаяся в острой фазе болезни, может привести к смерти больного. Возникшее острое’ поражение клапанов может приобрести хроническую форму и привести в конечном итоге к серьезной инвалидизации пациента. Клиническая картина кардита может варьировать от стремительного фатального течения до вялого, незаметного воспаления. Следует иметь в .виду, что у подавляющего большинства больных, с кардитами симптомы со стороны сердца могут отсутствовать. Они возникают лишь в тяжелых случаях при развитии сердечной недостаточности или накоплении перикардиального выпота. В связи с этим, если нет внесердечных проявлений ревматизма, таких как полиартрит и хорея, ревматический кардит часто остается недиагностированным, а это в свою очередь приводит к тому, что в подобных случаях ревматическое поражение сердца у больного может быть обнаружено без очевидных или анамнестических указаний на перенесенный ревматизм.
Таблица 186-1 Критерии ревматизма Джонса (пересмотренные)
| Большие проявления | Малые проявления |
| Кардит Полиартрит Хорея Краевая эритема Подкожные узелки |
Лихорадка Артралгия Ревматизм или ревматическое поражение сердца в анамнезе Ускоренная СОЭ или положительный С-РБ Увеличение интервала Р-R |
Наличие у больного двух больших проявлений или одного большого и двух малых с большой долей вероятности указывает на ревматическое поражение. Это может подтверждаться признаками стрептококковой инфекции: недавняя перенесенная скарлатина; положительные посевы из глотки, в которых выделены стрептококки группы А; повышенный титр антистрептолизина О или других стрептококковых антител. Из: American Heart Association, 1965.
Клинически кардит проявляется тахикардией, выраженность которой не соответствует выраженности лихорадки. Часто выслушивается ритм галопа. Сердечные сокращения могут приобретать маятникообразный, или эмбриональный, ритм. В ряде случаев выявляют нарушения ритма сердца или шум трения перикарда. Замедление проводимости может привести к блокаде сердца различной степени и выпадению сердечных сокращений. На ЭКГ нередко можно обнаружить увеличение интервала Р-R, а также другие изменения, которые, однако, при отсутствии клинических признаков кардита имеют благоприятный прогноз. Таким образом, изолированные электрокардиографические изменения, не сопровождающиеся шумами сердца или расширением его границ, сами по себе еще не представляют надежного диагностического критерия ревматизма. При перикардите возникают прекардиальные боли. Одновременно выслушивается шум трения.
Однозначно клинический диагноз кардита может быть поставлен при наличии одного или более из следующих условий: 1) появление новых или изменение характера старых органических шумов сердца; 2) заметное увеличение размеров сердца, подтвержденное при рентгенографии или флюороскопии; 3) выслушивание шума трения перикардита или появление перикардиального выпота, что лучше всего выявляется с помощью эхокардиографии; 4) возникновение симптомов застойной сердечной недостаточности. Ревматический кардит практически всегда сопровождается появлением грубых шумов сердца.
Ревматизм : подкожные узелки.
Как правило, они небольших размеров, не более булавочной головки; представляют собой безболезненную припухлость в области костных образований, вследствие чего часто остаются незамеченными. Подвижность кожи в этой области сохранена. Характерна их локализация над сухожилиями разгибателей кистей и стоп, локтей, по краям лодыжек, кожи головы, над лопаткой и вдоль остистых отростков позвонков.
Ревматизм : хорея (хорея Сиденгама, малая хорея, пляска Святого Витта).
Это расстройство центральной нервной системы характеризуется внезапными, бесцельными, беспорядочными движениями, мышечной слабостью, эмоциональной нестабильностью. Хорея представляет собой позднее проявление ревматизма, поэтому она не всегда сопровождается другими его проявлениями.
Будучи составным элементом одной и той же атаки ревматизма, полиартрит всегда исчезает к тому времени, когда хорея только появляется. В то время, когда хорея становится ведущим проявлением ревматизма, у больного впервые можно обнаружить кардит. Латентный период при хорее длится до нескольких месяцев, и болезнь становится клинически выраженной спустя продолжительное время после предшествующей стрептококковой инфекции, тогда как другие клинические проявления ревматизма уже исчезли. В том числе, если не отмечали никаких предшествовавших ранее признаков ревматизма, говорят о чистой хорее.
Клинические признаки хореи нарастают постепенно. Пациенты становятся необычно нервозными и суетливыми, у них возникают трудности при письме, рисовании и выполнении работ руками. Они спотыкаются или падают при ходьбе, роняют вещи, на лице появляются гримасы. По мере того как болезнь прогрессирует, спазматические движения распространяются на все туловище. Мышечная слабость может стать настолько выраженной, что больной теряет способность передвигаться, говорить или сидеть. Нередко развиваются параличи. Беспорядочные, резкие спазматические движения могут стать такими сильными, что для предотвращения травм больного носилки и кровати необходимо обложить мягкими подушками. Симптомы усиливаются при возбуждении, напряжении или утомлении, но стихают во время сна. Типична эмоциональная нестабильность. Стимуляторы центральной нервной системы усугубляют, а седативные препараты подавляют хореиформную активность.
Ревматизм : краевая эритема.
Для ревматизма характерна розовая быстро исчезающая сыпь. Эритематозные области часто имеют четкие центры и круглые или звездчатые края. Размеры их существенно варьируют. Эритематозные области локализуются главным образом на туловище и проксимальных отделах конечностей. На лице они практически не встречаются. Эритема носит транзиторный, мигрирующий характер, может возникнуть под действием тепла; не сопровождается зудом или уплотнением кожи; Эритематозные участки при надавливании бледнеют.
Ревматизм : Малые клинические проявления ревматизма.
К ним относятся клинические признаки, часто встречающиеся у больных с ревматизмом, но выявляемые и при других заболеваниях, в связи с чем их диагностическая ценность значительно снижается. Это лихорадка, артралгия, боли в области живота, тахикардия и носовые кровотечения.
Патогенез ревматизма суставов
Этиологическая связь стрептококков группы А с ревматизмом коротко может быть подтверждена следующими фактами. Во-первых, многочисленные клинические и эпидемиологические исследования продемонстрировали тесную связь инфекции, вызванной стрептококками группы А, с ревматизмом. Во-первых, в острой фазе ревматизма практически всегда обнаруживаются иммунологические признаки перенесенной ранее стрептококковой инфекции (повышенные титры антител к стрептококковым антителам). Более того, в проспективных длительных исследованиях было показано, что ревматизм обостряется только вслед за интеркуррентной стрептококковой инфекцией. В-третьих, как первичные, так и повторные атаки ревматизма можно предотвратить адекватным лечением или профилактикой стрептококковой инфекции с помощью антибактериальной терапии. Воротами инфекции при начале ревматического процесса служит глотка. Стрептококковые поражения кожи или горла, вызванные некоторыми штаммами группы А, видимо, практически никогда не вызывают ревматизма.
Механизм, в соответствии с которым стрептококки группы А запускают патологический процесс, остается неизвестным. Ревматизм развивается у относительно небольшого процента лиц, перенесших стрептококковое заболевание горла. После того как через несколько дней или недель после острой стрептококковой инфекции развивается ревматизм, в пораженных органах микроорганизмы уже не обнаруживаются. Не было установлено причинной связи какой-либо из составных частей стрептококка с последующим развитием заболевания. Ни одна из них не выступает в качестве прямого тканевого токсина или антигена, вызывающего реакцию гиперчувствительности. Была выявлена перекрестная реактивность нескольких стрептококковых антигенов с тканями сердца и других органов. Однако их непосредственное отношение к патогенезу ревматизма не доказано, и аутоиммунный ответ, вызванный стрептококком, остается единственной популярной, но недоказанной патогенетической концепцией, объясняющей механизм ревматического процесса.
Ревматизм : патологические изменения.
Морфологические изменения при ревматизме затрагивают весь организм. При этом отмечается избирательная тропность к соединительной ткани. Локальные воспалительные очаги возникают главным образом вокруг мелких кровеносных сосудов.
Ревматизм : изменения сердечно-сосудистой системы.
Острый ревматизм, сопровождаясь ревматическим эндокардитом, приводит к бородавчатому вальвулиту, представляющему собой наиболее тяжелое, неизлечимое поражение сердца. Заживление оканчивается фиброзным утолщением и слипанием клапанных швов и сухожильных хорд, что вызывает недостаточность клапанов или стеноз различной степени выраженности. Деформация с последующим функциональным расстройством чаще всего затрагивает левый предсердно-желудочковый (митральный) клапан и клапан аорты, реже — правый предсердно-желудочковый (трехстворчатый) клапан, и практически никогда не встречается ревматического поражения клапанов легочного ствола. Ревмaтический перикардит (гл. 194) сопровождается появлением серо-фибринозного выпота с наложением на поверхности сердца волокнистых элементов фибрина. Может возникнуть кальцификация перикарда, не сопровождающаяся, однако, его. слипанием.
Поражение суставов при ревматизме
Поражение суставов при ревматизме имеет свои особенности: оно протекает по типу аллергического синовита, с локализацией в мягких суставных и периартикулярных тканях и без поражения костно-хрящевого скелета сустава. Эта особенность и определяет клинические проявления ревматических артритов. Как правило, наблюдается множественное поражение суставов, т. е. полиартрит. В противоположность инфектартриту для ревматизма характерно поражение крупных суставов и в первую очередь коленных и голеностопных, несколько реже поражаются лучезапястные, локтевые и плечевые суставы.
Мелкие суставы кистей и стоп поражаются редко, тазобедренные суставы и позвоночник еще реже. Симметричность поражения суставов при ревматизме выражена не так ярко, как при инфектартрите. При ревматических артритах обычно отчетливо выражен болевой синдром, причем боли наблюдаются не только при движениях, но и в полном покое.
Поражение суставов при ревматизме обычно проявляется отчетливыми воспалительными, экссудативными явления: опухание сустава, гиперемия кожи, покрывающей сустав, повышение, местной кожной температуры, болезненность при пальпации и при движениях. В полости сустава иногда определяется небольшое количество выпота, богатого фибрином и нейтрофилами. В процесс могут вовлекаться также сухожилия мышц и слизистые сумки. Все это вместе взятое приводит к болевому ограничению подвижности пораженного сустава. Интенсивность воспалительных явлений может быть самой разнообразной в зависимости от остроты и тяжести процесса. Если при остром полиартрите они достигают максимальной степени и приводят к полному обездвиживанию больного, то в легких случаях может наблюдаться лишь небольшая болезненность суставов при пальпации без видимых экссудативных явлений.
Ревматические артриты, как правило, сопровождаются повышением температуры тела, которая в зависимости от остроты процесса может быть высоком или субфебрильной. Она снижается по мере стихания воспалительных явлений в суставах и вновь повышается при включении в патологический процесс новых суставов. Весьма характерна для ревматических артритов «летучесть» поражения суставов, они обычно поражаются не одновременно, а последовательно. Воспалительный процессе, затихая в одном суставе, как бы переходит на другой, третий и т. д. При этом затихание воспалительного процесса в одном суставе и развитие его в следующем происходят очень быстро, иногда в течение нескольких часов, что служит ярким проявлением аллергического характера процесса.
Следующая характерная черта ревматического артрита заключается в полной обратимости всех суставных проявлений. Под влиянием применения антиревматических средств наблюдается быстрое (в течение нескольких дней) исчезновение симптомов артрита и полное восстановление конфигурации сустава и его подвижности. Одновременно (если нет тяжелого кардита или поражения других висцеральных органов) нормализуются температура и РОЭ. В редких случаях в суставах более или менее продолжительный срок держатся остаточные явления в виде упорных артральгии, иногда небольшой сглаженности контуров суставов, но и эти явления в конце концов бесследно исчезают.
У больного ревматизмом периодические артральгии могут наблюдаться и вне активной фазы заболевания, главным образом как реакция на перемену погоды или охлаждение. Стойких деформаций и анкилозов суставов при ревматизме не образуется. Рентгенологическое исследование суставов обычно не обнаруживает костно-хрящевой деструкции. Но при наличии выпота в коленном суставе иногда определяется расширение суставной щели. В некоторых случаях обнаруживается остеопороз костей пораженного сустава, который обычно исчезает после ликвидации симптомов артрита и восстановления функции суставов.
Поражение суставов при ревматизме в активной фазе так же может сопровождаться поражением мышц. Довольно часто больные предъявляют жалобы на боли в мышцах рук и ног. В некоторых случаях имеют место явления ревматического миозита (болезненность при пальпации и локальное уплотнение отдельных мышц и мышечных групп), а также ревматического тендовагинита и теносиновита, выражающихся болями и уплотнением в области мышечных сухожилий.
Ревматические артриты могут протекать в нескольких клинических формах: острый ревматический полиартрит, подострый ревматический артрит, атипичные формы ревматического артирита.
Ревматизм (rheumatismus) — системное инфекционно-аллергическое воспалительное заболевание соединительной ткани с преимущественным пораже-нием сердечно-сосудистой системы и частым вовлечением в процесс суставов, серозных оболочек, кожи, центральной нервной системы. Заболевание чаще начинается в детском или юношеском возрасте и имеет хроническое рецидивирующее течение.
Как самостоятельное заболевание, для которого типично поражение не только суставов, но главным образом сердца, ревматизм был выделен в 1835 г. французским клиницистом Буйо и в 1836 г. русским клиницистом Г. И. Сокольским. До этого ревматизм относили к болезням суставов.
Этиология и патогенез. Внастоящее время считают, что возбудителем ревматизма является бета-гемолитический стрептококк группы А. Это подтверждается следующими данными: 1) частым развитием ревматизма после стрептококковой инфекции; 2) наличием в крови больных ревматизмом повышенных титров антител к различным антигенам (ферментам) стрептококка; 3) успешной профилактикой ревматизма антибактериальными средствами.
Патолш «анатомическая картина. При ревматизме выделяют 4 фазы дезорганизации соединительной ткани: 1) мукоидное набухание; 2) фибриноидные превращения, или изменения (фибриноид); 3) гранулематоз; 4) склероз.
При мукоидном набухании происходит поверхностная дезорганизация соединительной ткани, касающаяся главным образом основного вещества и лишь в незначительной степени коллагеново-го комплекса. Процесс в этой стадии обратим. В фазе фибриноидных изменений происходит глубокая и необратимая дезорганизация соединительной ткани. В ответ на фибриноидные изменения возникают клеточные реакции — гранулематоз, формируются гранулемы (ашофф-талалаевские гранулемы, или ревматические узелки), в состав которых входят лимфоидные клетки, крупные базаль-ные клетки, кардиогистиоциты. Наиболее часто ревматические гранулемы располагаются в пери-васкулярной соединительной ткани миокарда, в эндокарде, а в несколько измененном виде — в синовиальной оболочке суставных сумок, в периартикулярной и перитонзиллярной ткани, в адвенти-ции сосудов и др. В фазе склероза происходит постепенное образование рубца, который может развиться как на месте фибриноидных изменений, так и в результате рубцевания ревматических гранулем. Каждая фаза развития ревматизма в среднем продолжается 1—2 мес, а весь цикл занимает не менее полугода.
Симптомы поражения сердца появляются через 1—3 нед от начала заболевания. Больные жалуются на сердцебиения и ощущение перебоев, чувство тяжести или боли в области сердца, одышку при незначительной физической нагрузке. При объективном исследовании у них можно обнаружить увеличение размеров сердца, ослабление тонов, особенно I; при резком поражении миокарда появляется ритм галопа. У верхушки сердца выслушивается мягкий систолический шум, связанный с относительной недостаточностью левого предсердно-желудочкового (митрального) клапана или поражением папиллярных мышц. Пульс малый, мягкий, нередко наблюдаются тахикардия, аритмия. Артериальное давление обычно понижено. При тяжелых диффузных миокардитах быстро развивается недостаточность кровообращения. При благоприятном исходе развивается миокардитический кардиосклероз.
Ревматический миокардит обычно сочетается с ревматическим эндокардитом (ревмокардит). В начале заболевания преобладают симптомы миокардита. В дальнейшем формирование порока сердца будет свидетельствовать о наличии эндокардита. На ранних стадиях заболевания об эндокардите свидетельствует более грубый, чем при миокардите, систолический шум, звучность которого возрастает после физической нагрузки; иногда он становится музыкальным. Может появиться и диастолический шум, происхождение которого, по-видимому, связано с наложением тромботических масс на створках клапана, вызывающих завихрения крови при ее движении из предсердия в желудочек. Эти тромботические наложения на клапанах, отрываясь, могут стать источником эмболии в различные органы и причиной инфарктов (например, почек, селезенки). При эндокардите наиболее часто поражается левый предсердно-желудочковый (митральный) клапан, затем аортальный, реже правый предсердно-желудочковый (трехстворчатый) клапан.
При тяжелом течении ревматизма поражение миокарда и эндокарда может сочетаться с ревматическим перикардитом, при котором в воспалительный про-цесс вовлекаются все оболочки сердца (панкардит). Перикардит может быть сухим или экссудативным.
Кроме того, при ревматизме могут поражаться серозные оболочки, кожа, легкие, почки, печень, нервная система.
При осмотре больных в активной фазе ревматизма обращают внимание на бледность кожных покровов, даже при высокой температуре, и повышенную потливость. У некоторых больных на коже груди, живота, шеи, лица появляется кольцевидная эритема — высыпания в виде бледно-розовых колец, безболезненных и не возвышающихся над кожей. В других случаях наблюдается узловатая эритема — ограниченное уплотнение участков кожи темно-красного цвета величиной от горошины до сливы, которые располагаются обычно на нижних конечностях. Иногда при значительной проницаемости капилляров появляются мелкие кожные кровоизлияния. Изредка в подкожной клетчатке можно прощупать ревматические подкожные узелки — плотные безболезненные образования величиной от просяного зерна до фасоли, чаще всего на разгибательных поверхностях суставов, по ходу сухожилий, в затылочной области.
Поражения легких при ревматизме наблюдаются редко и проявляются специфической ревматической пневмонией. Более часто встречаются плевриты, сухие или экссудативные.
Органы пищеварения при ревматизме поражаются сравнительно редко. Иногда появляются острые боли в животе (абдоминальный синдром), связанные с ревматическим перитонитом, которые чаще бывают у детей. В ряде случаев поражается печень (ревматический гепатит). Довольно часто выявляют изменения почек: в моче находят белок, эритроциты и др., что объясняется поражением сосудов почек, реже — развитием нефрита.
При ревматизме нередко страдает нервная система. Это обычно обусловлено ревматическим васкулитом, сопровождающимся мелкими кровоизлияниями, тромбозами мелких мозговых сосудов. Наиболее частой формой поражения нервной системы является малая хорея. Она встречается преимущественно у детей, чаще у девочек. Проявляется гиперкинезами (насильственные движения конечностей, туловища, мышц лица, гримасы), гипотонией, мышечной слабостью, эмоциональной лабильностью.
Лабораторная диагностика ревматизма. Диагностировать ревматизм помогает ряд лабораторных исследований. Для острой фазы ревматизма характерен умеренный лейкоцитоз со сдвигом лейкоцитарной формулы влево; в дальнейшем могут наблюдаться эозинофилия, моно- и лимфоцитоз. СОЭ всегда увеличена, в тяжелых случаях до 50—70 мм/ч. Характерна диспротеинемия: уменьшение количества альбуминов (менее 50%) и нарастание глобулинов, снижение альбумино-глобулинового коэффициента ниже единицы. На протеинограмме отмечается нарастание а2-глобулиновой и у-глобулиновой фракций; повышается содержание фибриногена до 0,6—1% (в норме не выше 0,4%). В крови появляется С-реактивный белок, отсутствующий у здоровых людей; повышается уровень му-копротеинов, что выявляется дифениламиновой (ДФА) пробой. Значительно возрастают титры антистрептолизина, антигиалуронидазы, антистрептокиназы.
На ЭКГ часто находят нарушения проводимости, особенно атриовентрику-лярную блокаду I—II степени, экстрасистолию и другие нарушения ритма, снижение вольтажа зубцов ЭКГ. Нарушение трофики сердечной мышцы в связи с воспалительным ее поражением может приводить к изменению зубца Т и снижению сегмента S—T. ФКГ отражает свойственные ревмокардиту изменения тонов, регистрирует появление шумов.
Течение. Длительность активного ревматического процесса 3—6 мес, иногда значительно дольше. В зависимости от выраженности клинических симптомов, характера течения заболевания различают 3 степени активности ревматиче-ского процесса: 1) максимально активный (острый), непрерывно рецидивирующий; 2) умеренно активный, или подострый; 3) ревматизм с минимальной активностью, вяло текущий, или латентный. В тех случаях, когда нет ни клинических, ни лабораторных признаков активности воспалительного процесса, говорят о неактивной фазе ревматизма.
Для ревматизма характерны рецидивы заболевания (повторные атаки), которые возникают под влиянием инфекций, переохлаждения, физического перенапряжения. Клинические проявления рецидивов напоминают первичную атаку, но признаки поражения сосудов, серозных оболочек при них выражены меньше; преобладают симптомы поражения сердца.
Лечение.В активной фазе ревматизма лечение проводят в стационаре; больные должны соблюдать постельный режим. Назначают препараты, оказывающие гипосенсибилизирующее и противовоспалительное действие: кортикостероидные гормоны, нестероидные противовоспалительные препараты, делагил, плаквенил. Назначают антибиотики, особенно при наличии у больных очагов инфекции, проводят санацию этих очагов: кариозных зубов, тонзиллита, гайморита.
Профилактикаревматизма включает закаливание организма, улучшение жилищных условий, санитарно-гигиенический режим труда на производстве, борьбу со стрептококковой инфекцией. Для предупреждения рецидивов весной и осенью проводят лекарственную профилактику бициллином в сочетании с салици-латами или ортофеном (вольтареном), индометацином, хингамином либо проводят круглогодичную профилактику с ежемесячным введением бициллина-5.
| Видео (кликните для воспроизведения). |
Не нашли то, что искали? Воспользуйтесь поиском:
Источники
Ольга, Барышева Апоптоз периферических лимфоцитов при ревматоидном артрите / Барышева Ольга , Наталья Везикова und Ирина Марусенко. — Москва: Высшая школа, 2014. — 108 c.
Парамонова, Ольга Антитиреоидные антитела и ревматоидный артрит / Ольга Парамонова. — Москва: Мир, 2012. — 184 c.
Вечерская, Ирина 100 рецептов при болезнях суставов / Ирина Вечерская. — М. : Центрполиграф, 2013. — 160 c.- Орехова, Л. В. Артрит. Новые решения для отчаявшихся / Л. В. Орехова, А. Ю. Полянина. — М. : Этерна, 2016. — 288 c.

Добрый день! Я работаю ортопедом в государственной поликлинике 11 лет в г. Москва.
Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова;
Специальность: ортопед;
Стаж: 11 лет.