Содержание
Частичное эндопротезирование коленного сустава
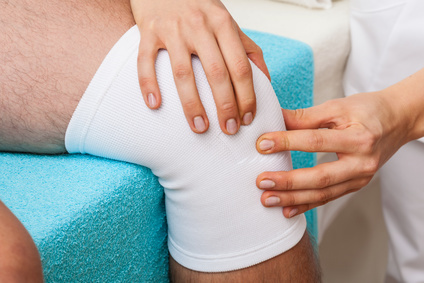
Частичное (однополюсное) эндопротезирование коленного сустава применяется не так часто, как подобные операции при замене тазобедренного сустава. Проведение однополюсного эндопротезирования коленного сустава рекомендуется при прогрессирующем остеоартрите при неэффективности консервативного лечения. Операция проводится в тех случаях, когда заболевание коленного сустава существенно нарушает качество жизни пациента, делая невозможным выполнение повседневных действий.
Однополюсное эндопротезирование выполняется при артрите, который поражает только одну область коленного сустава. Пациентам с воспалительными поражениями, выраженной тугоподвижностью коленного сустава или повреждением связок проведение данной операции не рекомендовано.
Возможность однополюсного эндопротезирования коленного сустава в каждом конкретном случае определяет хирург-ортопед на основании результатов обследования пациента. Современная методика проведения частичной замены коленного сустава показывает превосходные краткосрочные и долговременные результаты как у молодых, так и пожилых пациентов.
Коленный сустав состоит из трех отделов: медиального (внутреннего), латерального (наружного) и надколенниково-бедренного (пателлофеморального). Если повреждение ограничено одной областью коленного сустава (медиальной или латеральной), то возможно проведение однополюсного эндопротезирования с заменой поврежденного отдела.
При повреждении двух или всех трех отделов коленного сустава однополюсное эндопротезирование не проводится. Данный вид эндопротезирования не подходит молодым, физически активным людям, поскольку однополюсный протез не способен выдерживать нагрузку, создаваемую при высоком уровне двигательной активности. Лучше всего однополюсное эндопротезирование подходит пожилым, худощавым людям, которые ведут относительно малоподвижный образ жизни. Из 100 пациентов с артритом коленного сустава лишь 6-8 человек подходят для проведения однополюсного эндопротезирования.
Данный вид оперативного вмешательства позволяет поместить эндопротез через достаточно небольшой разрез (7,5-10 см), который не затрагивает основные мышцы, контролирующие функцию коленного сустава. В результате, ускоряется восстановление пациента после операции, сокращается продолжительность госпитализации, а возвращение к привычной жизнедеятельности происходит быстрее, чем при тотальном эндопротезировании. Однополюсное эндопротезирование является серьезной хирургической операцией, которая несет те же самые риски, что и тотальное эндопротезирование. Именно поэтому так важно обсудить с хирургом-ортопедом все возможные риски и преимущества данных вмешательств и определить возможность проведения того или иного вида операции.
Преимущества частичного эндопротезирования коленного сустава:
- Более быстрое восстановление после операции.
- Менее выраженный послеоперационный болевой синдром.
- Меньшая кровопотеря.
Однополюсное эндопротезирование коленного сустава позволяет сохранить часть костной и хрящевой ткани и связки в здоровых отделах сустава. В связи с этим, многие пациенты сообщают о том, что эндопротез функционирует более «естественно». Частичное эндопротезирование обеспечивает лучшие сгибательные функции колена.
Недостатки частичного эндопротезирования коленного сустава
По сравнению с тотальным эндопротезированием коленного сустава, частичная его замена не всегда позволяет полностью избавить пациента от болей в колене. В последствие нередко требуется дополнительная операция. Например, если в будущем артритический процесс возникает в других отделах коленного сустава, то может потребоваться тотальное эндопротезирование.
Обследование у хирурга-ортопеда
Перед решением вопроса о возможности проведения однополюсного эндопротезирования коленного сустава пациент должен пройти тщательное обследование у хирурга-ортопеда.
В ходе обследования ортопед задает пациенту вопросы относительно характера болей в коленном суставе. Особое внимание уделяется локализации болевых ощущений в колене. Если боль ограничена одной из областей коленного сустава (наружным или внутренним его отделом), то проведение однополюсного эндопротезирования возможно. При локализации болевых ощущений в области всего колена или в передних его отделах (под надколенником) может быть рекомендовано тотальное эндопротезирование.
В ходе осмотра ортопед тщательно оценивает внешнее состояние колена. Врач старается определить локализацию болевых ощущений. С помощью специальных тестов он оценивает объем движений в коленном суставе и качество связочного аппарата. При выраженной тугоподвижности (скованности) сустава или слабости его связок однополюсное эндопротезирование обычно не проводится. В подобной ситуации возможна полная замена поврежденного коленного сустава.
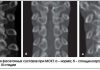
Для оценки выраженности артрита коленного сустава используется рентгенологическое обследование. Некоторые ортопеды для более точной оценки состояния хрящевой ткани назначают магнитно-резонансную томографию (МРТ).
Подготовка к операции
Госпитализация осуществляется за несколько дней до проведения операции. За это время пациента осматривает анестезиолог. Он анализирует историю болезни пациента и выбирает наиболее подходящий тип обезболивания во время операции. Варианты обезболивания необходимо обсудить с хирургом-ортопедом заранее, в ходе предварительного обследования. При однополюсном эндопротезировании коленного сустава возможен общий наркоз (медикаментозное погружение в искусственный сон), или спинальная анестезия, при которой пациент остается в сознании, однако его нижние конечности ничего не ощущают. Непосредственно перед операцией хирург-ортопед осматривает пациента повторно и обозначает место оперативного вмешательства на коленном суставе с помощью цветного маркера.
Как проводится частичное эндопротезирование коленного сустава
Однополюсное эндопротезирование коленного сустава занимает 1-2 часа. Сначала хирург проводит разрез в передней части колена. После этого врач оценивает состояние всех трех отделов коленного сустава. Это позволяет убедиться в том, что суставной хрящ поврежден лишь в одном отделе, а связки коленного сустава интактны (сохранены). Если хирург-ортопед в ходе операции понимает, что однополюсное эндопротезирование невозможно, то пациенту проводится тотальная замена коленного сустава. Подобную ситуацию необходимо обсудить заранее, что позволяет пациенту дать согласие на изменение действий хирурга во время операции.
В случае возможности проведения однополюсного эндопротезирования хирург, с помощью специальных хирургических пил, удаляет суставной хрящ в поврежденном отделе коленного сустава и покрывает концы бедренной и большеберцовой костей металлическими компонентами эндопротеза. Металлические элементы фиксируются к кости с помощью костного цемента. Для обеспечения гладкости скольжения металлических компонентов эндопротеза друг относительно друга между ними ставится пластиковый вкладыш.
После завершения операции пациента переводят в отделение реанимации и интенсивной терапии, где врачи наблюдают за его состоянием и выходом из наркоза в течение некоторого время. После стабилизации состояния пациента переводят в послеоперационную палату.
При частичном эндопротезировании коленного сустава редко возникают следующие осложнения:
Тромбоз (тромбообразование). Самым частым осложнением однополюсного эндопротезирования коленного сустава является образование сгустков крови в венах нижних конечностей. После операции тромбы формируются в глубоких венах нижних конечностей или таза. Предотвратить данное осложнение позволяют лекарственные препараты: варфарин, низкомолекулярный (фракционированный) гепарин, аспирин или другие средства.
Инфекционные осложнения. Для профилактики инфекции перед операцией пациенту назначаются антибиотики, прием которых продолжается после эндопротезирования в течение определенного периода времени.
Повреждение нервов или сосудов. Редко во время операции происходит повреждение или растяжение нервов или кровеносных сосудов.
Восстановление после частичного эндопротезирования коленного сустава
В послеоперационном периоде пациенты испытывают менее выраженную боль и отек, а реабилитация протекает легче, чем после тотального эндопротезирования коленного сустава. Выписка из больницы производится через несколько дней после операции.
Сразу же после оперативного вмешательства рекомендуется давать определенную нагрузку на коленный сустав. В течение первых недель после операции и до полного восстановления двигательных навыков пациенту следует пользоваться вспомогательными средствами для ходьбы (костыли, ходунки или трость).
Для восстановления двигательной активности и мышечной силы предусмотрены специальные упражнения, которым пациента обучает врач-физиотерапевт. Через регулярные промежутки времени после операции важно посещать ортопеда, который оценивает общее состояние пациента и течение восстановительного периода.
Полное восстановление всех привычных двигательных навыков после однополюсного эндопротезирования коленного сустава отмечается через 6 недель.
(495) 545-17-30 — хирургия коленного сустава в Москве и за рубежом
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ
Хирургия коленного сустава в Германии
Центр травматологии и ортопедии Кассель — одна из ведущих клиник Германии, более 30 лет специализируется в области ортопедии, травматологии, включая спортивную медицину и ревматологию. Руководитель клиники профессор Вернер Зиеберт входит в ТОП 10 лучших ортопедов Германии.
Протезирование коленного сустава в Израиле

Обеспечить высокое качество жизни человеку с патологией коленного сустава 3-4 степени, можно посредством полной его замены — тотального эндопротезирования коленных суставов. Согласно статистике, операция по тотальной замене коленного сустава успешна более чем в 98% случаев. Ведущий специалист в Израиле по хирургии коленного сустава — доктор Аарон Менахем.
Шведская ортопедическая клиника премиум-класса в Латвии

Главным специалистом в ортопедической хирургии шведской ортопедической клиники является доктор медицинских наук Улдис Кестерис. Доктор Кестерис является ведущим хирург-ортопедом в Университетской больнице города Лунда (Швеция), членом правления шведского национального регистра по артропластики, руководитель южно-шведского банка по трансплантации кости.
Клиника реабилитации после операций по эндопротезированию суставов

На протяжении восстановительного периода пациенту необходимо научиться использовать новый артифициальный сустав, постепенно наращивая в нём объём движений, повышая силу мышц прооперированной нижней конечности и плавно возвращаясь к нормальному уровню физической активности и обеспечивая при этом защиту установленного эндопротеза.
Методика эндопротезирования коленного сустава
Коленный сустав является самой крупной и сложной анатомической структурой. Он часто подвержен негативному воздействию чрезмерных нагрузок. Это приводит к развитию дистрофических и дегенеративных процессов. Они провоцируют полное разрушение соединения без возможности восстановления.

Лучшим способом решения проблемы в подобной ситуации является эндопротезирование коленного сустава. Суть процедуры заключается в замене пораженного соединения имплантатом. Операция проводится в плановом порядке, в ходе вмешательства осуществляется полная или частичная замена сочленения.
Показания и противопоказания для вмешательства
Замена коленного сустава осуществляется согласно показаниям специалиста. Эндопротезирование проводится при развитии следующих патологий:
- артроз – хроническое заболевание, охватывающее суставные ткани; провоцирует разрушение сочленения, сопровождается интенсивной болью, по мере прогрессирования приводит к нарушению двигательной активности;
- артрит – воспалительное поражение суставов, часто развивающееся под воздействием инфекционных агентов;
- дисплазия суставного типа – провоцирует деформацию сочленения, часто связана с аномальным развитием суставных структур;
- полиартрит ревматоидного типа – аутоиммунная патология, охватывающая сразу несколько соединений;
- артроз посттравматического типа – заболевание, провоцирующее дегенеративные изменения в суставных тканях;
- некроз асептического типа – обусловлен нарушением кровообращения, приводит к разрушению сочленения и костной ткани;
- остеоартроз – развивается на фоне нарушения метаболизма, сопровождается отложением солей в суставных тканях.
Протезирование коленного сустава необходимо и при патологических состояниях, провоцирующих дисфункцию соединения. К этой категории относятся спондилоартрит, ожирение в запущенной стадии, артрит и тяжелые повреждения мениска.
Эффективность процедуры подтверждена многочисленными исследованиями. Однако существуют и некоторые противопоказания к эндопротезированию. Высокоточная замена сустава запрещена при наличии следующих заболеваний и состояний:
- сахарный диабет;
- сердечная недостаточность;
- туберкулез;
- почечная недостаточность;
- психические нарушения;
- опухоли;
- тромбоз;
- паралич нижних конечностей.
Решение о проведении процедуры принимает врач на основании исследования общего состояния больного. В некоторых случаях пациент имеет возможность получить квоту. Для оформления помощи от государства необходимо пройти комиссию с оформлением полного перечня документов. Операция по квоте исключает наличие любых затрат – все операции данного типа финансируются из государственного бюджета.
Подготовительные мероприятия
Операция по замене коленного сустава требует тщательной подготовки. Перед оперативным вмешательством врач проводит консультацию с пациентом. В ходе беседы определяются вид протеза и тип операции.
Существуют следующие виды эндопротезов:
- с сохранением задней крестообразной связки;
- однополюсные или частичные;
- с подвижной платформой;
- с неподвижной платформой.

Протез коленного сустава с сохранением задней крестообразной связки позволяет сохранить целостность сочленения. Протез частичного типа подходит для замены концевых отделов бедренной и большеберцовой кости. Часто входит в тотальное эндопротезирование.
Имплантаты с подвижной платформой состоят из трех основных компонентов и служат для восстановления функций сочленения. Протезы с неподвижной платформой предназначены для амортизации движений. В большинстве случаев применяют имплантаты данного типа.
Какой вид протеза использовать, определяет врач на основании степени тяжести разрушения сочленения. После выбора данного элемента специалист озвучивает подготовительные требования. Целью подготовки является оценка состояния пациента и наличия у него противопоказаний. Для этого необходимо сдать общий клинический анализ крови и пройти ряд инструментальных исследований.
Подготовка к операции дополняется консультацией терапевта. На основании состояния пациента врач подбирает курс поддерживающей терапии. Она включает прием определенных препаратов для нормализации деятельности сердечно-сосудистой системы.
Основные типы оперативного вмешательства
Оперативное вмешательство бывает с частичной или полной заменой сустава. Каждая методика выполняется по особому алгоритму действий. При полной замене соединения колено пациента вскрывают для получения доступа к пораженному участку. Если коленная чашечка сильно разрушена, целесообразно полностью удалить ее и заменить имплантатом. Во время оперативного вмешательства вставляются специальные пластины, которые будут выполнять роль хряща. Их основной задачей является уменьшение трения между суставными поверхностями.
Искусственный коленный сустав крепится при помощи фиксирующих элементов. Стимуляция посредством лекарственных препаратов позволяет ускорить процесс выздоровления. Последним этапом оперативного вмешательства является зашивание раны.

Частичное эндопротезирование коленного сустава
Для частичной замены соединения необходимо подготовить определенный имплантат. Вмешательство заключается в удалении части поврежденного участка и замене его протезом. Большинство прилегающих тканей остаются нетронутыми. В период восстановления целесообразно применять препараты гепариновой группы. Они способствуют быстрому заживлению и предотвращают развитие осложнений.
Иные виды операций по замене сустава
Дополнительно применяются ревизионное протезирование, использование жидкого имплантата и одномыщелковая замена. Вмешательство ревизионного типа проводится, если операция делается повторно. Процедура осуществляется, если ранее установленный имплантат «не прижился» или износился. Операция проводится согласно показаниям специалиста. В ходе вмешательства осуществляется удаление искусственной части коленного сустава и замена ее новым протезом.
Жидкое эндопротезирование – это инновационная технология, позволяющая восстановить поврежденную хрящевую ткань. Жидкий имплантат – специальный раствор гиалуроновой кислоты, вводимый в полость сустава. Такой тип оперативного вмешательства часто применяется при прогрессировании артроза и артрита.
Одномыщелковое эндопротезирование является малотравматичной процедурой. В ходе операции на изношенную часть сустава надевается специальная коронка. Это действие позволяет восстановить подвижность сочленения и устранить все неприятные симптомы.
Тип оперативного вмешательства определяется специалистом на основании исследования состояния пациента. Важную роль в этом процессе играет степень разрушения сочленения. Наконец, специалист отталкивается и от возможностей пациента. Большинство оперативных вмешательств являются дорогостоящими процедурами.
Особенности реабилитационного периода
После операции пациент должен соблюдать постельный режим. Через специальные дренажные трубки из полости сочленения осуществляется удаление скопившейся крови. В течение следующих суток необходимо вставать и свешивать ноги с постели. При остром болевом синдроме перед сном пациент принимает обезболивающие средства (ибупрофен, кетанов и т. д.). Какой именно препарат использовать, решает лечащий врач.
Стандартная схема реабилитации включает в себя комплекс лечебной физкультуры и физиотерапевтические процедуры. Ранняя активность полезна, главное – не переусердствовать. Если все делать правильно, это позволит расширить амплитуду движений и восстановить активность сочленения.
По мере укрепления суставов и мышц назначается лечебная физкультура. Комплекс упражнений подбирается в индивидуальном порядке. Пациенту рекомендуется выполнять сгибательные и разгибательные движения.
Длительность реабилитации составляет порядка 1-4 месяцев. Все зависит от сложности оперативного вмешательства и индивидуальных особенностей пациента.
После замены коленного сустава
После замены коленного сустава можно почувствовать следующие изменения:
Часто в области раны пациенты ощущают некоторое онемение кожи. Возможна некоторая скованность в коленном суставе, особенно при избыточном сгибании. Целью эндопротезирования коленного сустава является улучшение двигательной функции конечности, но полного восстановления объема движений ожидать не стоит. Результат операции во многом зависит от двигательных возможностей коленного сустава до лечения. Большинство пациентов после тотального эндопротезирования могут полностью разгибать прооперированную конечность и сгибать ее в том объеме, который позволяет подниматься и спускаться по лестнице и пользоваться автомобилем. Стоять на коленях обычно неудобно, но ничего страшного для нового сустава в этом нет. Иногда при ходьбе или сгибании колена можно услышать тихое постукивание металлических и пластиковых компонентов протеза друг об друга. Со временем подобные изменения исчезают. Для большинства пациентов данные нарушения лишь слегка неудобны, по сравнению с болями и выраженным ограничением подвижности, которое беспокоило их до операции.
Эндопротез коленного сустава может активировать детекторы безопасности, которые установлены во всех аэропортах и некоторых учреждениях. Чтобы этого не происходило, сотруднику охраны необходимо заранее сообщить о наличии эндопротеза.

Правила, которые важно соблюдать после операции:
- Регулярно выполнять легкие физические упражнения для поддержания адекватной силы и подвижности нового сустава.
- Избегать падений и травм. Если после тотального эндопротезирования коленного сустава у пациента возникает перелом. Это может потребовать дополнительного хирургического вмешательства.
- Всегда сообщать стоматологу о проведенной операции на коленном суставе. В течение всей жизни перед стоматологическими и другими операциями необходимо профилактически принимать антибиотики.
- Регулярно (один раз в год) посещать хирурга-ортопеда для профилактического осмотра и обследования (рентгенография коленного сустава).
Нахождение пациента в больнице после эндопротезирования коленного сустава
Некоторое время после операции пациент должен находиться в больнице. Большинство пациентов после хирургического вмешательства испытывают боли в области коленного сустава, для облегчения которых врач назначает эффективные обезболивающие препараты. Ликвидация болевого синдрома является важной частью нормального восстановления после операции. Очень важно поговорить с лечащим врачом, если боль вызывает сильный дискомфорт.
Для реабилитации необходимо как можно быстрее восстановить движение в нижней конечности и коленном суставе. В связи с этим начинать вставать с постели и ходить нужно почти сразу же после операции.
Для профилактики тромбоза (формирования сгустков крови в сосудах) и уменьшения выраженности отека нижних конечностей используются специальные мероприятия (ношение компрессионных чулок, наложение эластического бинта, пневматическая компрессия и назначение антикоагулянтов).
Для профилактики застойных явлений в легких после операции рекомендуется глубоко дышать и чаще кашлять. Это улучшает выведение бронхолегочного секрета и препятствует его скоплению в легких.
Для восстановления объема движений в нижней конечности и коленном суставе у лежачих больных применяются специальные аппараты, которые обеспечивают медленное перемещение колена. Эти устройства непрерывного пассивного движения уменьшают отек нижней конечности путем повторяющегося автоматического поднимания ноги и улучшают венозную циркуляцию за счет стимуляции мышц нижней конечности.
Сразу после операции рекомендуется восстанавливать движения в голеностопном суставе и стопе. Это улучшает кровоснабжение мышц нижней конечности и обеспечивает профилактику отека и тромбообразования. Большинство пациентов приступают к физическим упражнениям уже на следующий день после операции. Физиотерапевт объясняет пациенту методику специальных упражнений, которые помогают укрепить коленный сустав и восстановить нормальную двигательную активность вскоре после хирургического вмешательства.
Восстановительный период в домашних условиях после замены коленного сустава
Успех операции будет зависеть от того, насколько хорошо пациент следует рекомендациям хирурга-ортопеда по уходу в домашних условиях в первые несколько недель после эндопротезирования.
Уход за операционной раной. По ходу хирургического шва, в области послеоперационной раны, под кожей пациента могут располагаться небольшие скобки или элементы шовного материала. Удаление скобок проводится через несколько недель после операции. Шовный материал под кожей удаления не требует.
До полного заживления раны следует избегать ее намокания. Для предотвращения трения о рану одежды или компрессионных чулок на рану можно наложить послеоперационный бандаж.
| Видео (кликните для воспроизведения). |
Питание. В течение нескольких недель после операции многие пациенты жалуются на снижение аппетита. Для обеспечения быстрого заживления тканей и восстановления мышечной силы важно придерживаться сбалансированного питания, принимать витамины и препараты железа.
Физическая активность. Важнейшим компонентом восстановительных мероприятий являются физические упражнения, особенно в первые несколько недель после операции. В течение 3-6 недель после операции пациенту следует постепенно восстановить все основные простые навыки повседневной деятельности. Некоторое время после операции пациента будет беспокоить боль при физической активности и по ночам.
Программа физических упражнений должна включать:
- Постепенное восстановление навыков ходьбы, сначала дома, потом на улице.
- Восстановление других привычных навыков нахождения дома (способность садиться и вставать, взбираться по лестнице и др.).
- Особые упражнения для восстановления объема движений в коленном суставе и силы нижней конечности (несколько раз в день). Вполне возможно, что пациент сможет выполнять данные упражнения самостоятельно. В течение нескольких недель после операции занятия можно проводить под контролем физиотерапевта на дому или в реабилитационном центре.
Управление автомобилем разрешается после того, как восстанавливается достаточное сгибание коленного сустава, что позволяет пациенту самостоятельно садиться и выходить из машины. Необходимо восстановление нормального мышечного контроля, что обеспечивает адекватное время реакции для торможения и ускорения. Большинство пациентов снова начинают водить машину примерно через 4-6 недель после операции.
Важно избегать падений. Падение в первые несколько недель после операции может привести к повреждению эндопротеза коленного сустава и к необходимости повторного хирургического вмешательства. Особую опасность представляют лестницы, которых желательно избегать до тех пор, пока сустав не окрепнет. До полного восстановления равновесия, гибкости и силы следует пользоваться вспомогательными средствами для передвижения (трости, ходунки, костыли, перила), не избегая помощи ухаживающих лиц.
(495) 545-17-30 — хирургия коленного сустава в Москве и за рубежом
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ
Хирургия коленного сустава в Германии

Центр травматологии и ортопедии Кассель — одна из ведущих клиник Германии, более 30 лет специализируется в области ортопедии, травматологии, включая спортивную медицину и ревматологию. Руководитель клиники профессор Вернер Зиеберт входит в ТОП 10 лучших ортопедов Германии.
Протезирование коленного сустава в Израиле

Обеспечить высокое качество жизни человеку с патологией коленного сустава 3-4 степени, можно посредством полной его замены — тотального эндопротезирования коленных суставов. Согласно статистике, операция по тотальной замене коленного сустава успешна более чем в 98% случаев. Ведущий специалист в Израиле по хирургии коленного сустава — доктор Аарон Менахем.
Шведская ортопедическая клиника премиум-класса в Латвии

Главным специалистом в ортопедической хирургии шведской ортопедической клиники является доктор медицинских наук Улдис Кестерис. Доктор Кестерис является ведущим хирург-ортопедом в Университетской больнице города Лунда (Швеция), членом правления шведского национального регистра по артропластики, руководитель южно-шведского банка по трансплантации кости.
Клиника реабилитации после операций по эндопротезированию суставов

На протяжении восстановительного периода пациенту необходимо научиться использовать новый артифициальный сустав, постепенно наращивая в нём объём движений, повышая силу мышц прооперированной нижней конечности и плавно возвращаясь к нормальному уровню физической активности и обеспечивая при этом защиту установленного эндопротеза.
Эндопротез коленного сустава
Эндопротезирование коленного сустава
Коленный сустав наиболее часто поражается артрозом. На начальных стадиях артроз можно и нужно лечить консервативно. При не очень запущенных стадиях выполняют малоинвазивные артроскопические операции, а также вмешательства, позволяющие скорректировать ось конечности и замедлить прогрессирование артроза. Однако на поздних стадиях артроза ни консервативное лечение, ни малоинвазивные операции не приносят облегчение пациенту.
Единственным, наиболее надежным способом избавить пациента от боли и вернуть прежние движения в суставе может стать только тотальное эндопротезирование коленного сустава. В этой статье мы расскажем о эндопротезировании коленного сустава и его видах.
Коленный сустав является один из самых крупных суставов в организме человека. Он образован тремя костями: большеберцовой, бедренной и надколенником.

Коленный сустав стабилизируется прочными связками, которые расположены внутри и по краям сустава. Кости внутри сустава покрыты особым гладким суставным хрящом.

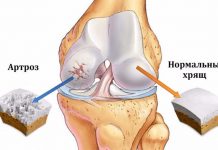
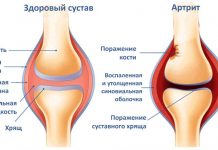
С возрастом в результате длительной нагрузки на колено или в следствии постоянного воспаления в суставе, при ревматоидных болезнях суставной хрящ разрушается.

По краям сустава формируются массивные костные шипы (остеофиты). В исходе артроза суставные поверхности полностью лишаются хрящевого покрова.

Основным показанием к операции эндопротезирования коленного сустава является стойкий болевой синдром в колене, как при движениях, так и в покое. Обычно кроме боли пациент испытывает значительные нарушения движений в коленном суставе.
Операции по эндопротезированию коленного сустава обычно выполняются при артрозных и ревматоидных поражениях сустава.

Длительное течение этих заболеваний приводит к разрушению суставного хряща в коленном суставе, развитию деформации нижней конечности.
Существуют несколько видов эндопротезирования. Наиболее, часто в практике используется тотальное эндопротезирование, при котором полностью удаляются суставные поверхности бедренной, большеберцовой кости и заменяются на искусственные.

Также в последние годы в практику активно внедряется менее инвазивный вид эндопротезирования, который называется одномыщелковым. При одномыщелковом эндопротезировании меняется только половина сустава, наиболее пораженная артрозом.

Каждая из этих операций имеет свои показания и противопоказания. Окончательная тактика лечения определяется только хирургом травматологом-ортопедом совместно с пациентом после всестороннего дообследования.
При эндопротезировании коленного сустава требуется очень тщательное и неукоснительное соблюдение техники операции.
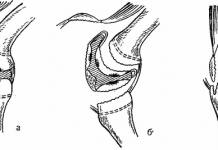
Операция выполняется под эпидуральной анестезией. После доступа к коленному суставу производится удаление костных разрастаний (остеофитов) по краям сустава.
Далее с помощью специальной пилы резецируется поврежденный хрящ с большеберцовой кости.

Обработав большеберцовую кость, переходят к бедренной. Опил бедренной кости гораздо более сложной формы.

Это очень важная часть операции, которая влияет на срок службы эндопротеза или, как говорят врачи, на его выживаемость. Точность выполнения опилов напрямую зависит от опыта хирурга и оснащения операционной.
На следующем этапе примеряют компоненты эндопротеза разных размеров.

Окончательную фиксацию компонентов эндопротеза к кости осуществляют с помощью специального цемента.

Между металлическими компонентами эндопротеза помещается специальный пластиковый вкладыш.

Рана послойно ушивается. На одни сутки устанавливается дренаж. Ходьба с неполной нагрузкой на оперированную конечность разрешена на следующий день после операции. Швы удаляют через 14 дней. Компоненты эндопротеза коленного сустава изготавливаются из специальных сплавов, в связи с чем, их срок службы может достигать 25-30 лет.

Одномыщелковое или частичное эндопротезирование коленного сустава — это одно из наиболее эффективных и перспективных направлений современной ортопедии. Этот вид эндопротезов показан в тех случаях, когда артрозом повреждена только половина сустава. Хрящи и мениск на противоположной стороне сустава должны быть относительно здоровыми, иначе операция не принесет облегчения пациенту.

В свою очередь, степень уменьшения болевого синдрома и восстановление функции коленного сустава при успешно проведенной операции могут быть просто впечатляющими.
Подобные операции должны выполняться в специальных операционных с повышенной стерильностью только опытными врачами прошедшими специальное обучение.

Наши врачи держат руку на пульсе мировой медицинской науки, отслеживают и максимально быстро внедряют в практику современные и эффективные методы диагностики и лечения. В клинике выполняется весь спектр ортопедических операций любой сложности, в том числе и по эндопротезированию коленного сустава.
Клиника отлично оснащена высокотехнологичным оборудованием от признанных во всем мире зарубежных производителей. В своей работе мы используем только импортные эндопротезы американского и швейцарского производства (Zimmer, DePuy).

Исследование пациента на аппарате компьютерной томографии последнего поколения поможет построить трехмерную модель пораженного сустава и с точностью до нескольких миллиметров спланировать предстоящее хирургическое вмешательство. Приходите лечиться в нашу клинику, и мы обязательно Вам поможем. Записывайтесь на консультацию он-лайн или по телефону.
Операция по эндопротезированию коленного сустава
При полном разрушении суставных структур назначается протезирование коленного сустава. Во время операции родное сочленение полностью удаляется, а на его место устанавливается искусственный протез, который в дальнейшем будет выполнять функции сустава коленки. Современные конструкции изготовлены из прочных, легких и надежных материалов, поэтому зачастую после эндопротезирования не возникает осложнений и проблем с передвижением.

Суть эндопротезирования коленного сустава
Частичное либо тотальное эндопротезирование коленного сустава назначается в крайних случаях, когда сочленение полностью утратило свою функциональность, а медикаментозные способы терапии не принесли должного эффекта. Такое случается при дегенеративно-деструктивных заболеваниях на последних стадиях. Повредить и разрушить костные и мягкие ткани колена можно в результате падения с большой высоты, травм конечностей при ДТП и многих других ситуациях.
Эндопротезирование колена позволит вернуть конечности прежнюю функциональность, потому что протезы изготавливаются с учетом анатомических характеристик здорового сустава. Импланты считаются биосовместимыми, гипоаллергенными. Для изготовления эндопротеза применяются прочные, надежные и легкие сплавы, например, титан. Это позволяет продлить срок службы эндопротеза и отложить ревизионное протезирование.
Операция по эндопротезированию коленного сустава назначается пациентам, которым консервативные методы терапии не помогли, и заболевание, поражающее структуры сочленения, прогрессирует. Человека мучают нестерпимые боли в ноге. Функциональность сочленения постепенно ухудшается, в полости собирается лишняя жидкость. Такие симптомы наблюдаются при артрозе коленного сустава, остеоартрозе и артрите. Также замена сочленения необходима после тяжелой и разрушающей травмы, в результате которой кости и мягкие ткани сустава не подлежат восстановлению. Другие показания:
- врожденные патологии строения опорно-двигательного аппарата;
- некротические процессы в полости сустава;
- болезнь Бехтерева;
- гнойное воспаление.
Вернуться к оглавлению
Виды имплантатов
Однополюсный или частичный
Если задние крестообразные связки не повреждены, а разрушения затронули один внутренний либо боковой мыщелок, применяется такой вид протезирования. Операция считается малотравматичной, потому что во время нее сохраняется большое количество родных тканей больного. Пациенты лучше переносят эту разновидность имплантации, а реабилитационный период проходит намного быстрее.
Тотальное протезирование с подвижной платформой
Конструкция искусственных коленных суставов включает в себя 3 компонента:
- большеберцовый;
- бедренный;
- подвижный полиэтиленовый вкладыш, который находится внутри большеберцового сегмента.
Благодаря такому строению после операции человек может полноценно двигать и вращать суставом, не испытывая ограничений. Но у импланта есть недостатки, основной из которых — быстрое изнашивание и выход из строя. Помимо этого, чтобы эндопротез полноценно выполнял свои функции, у человека должен быть хорошо развит мышечно-связочный аппарат.
Тотальный с неподвижной платформой
Такой вид импланта применяется чаще всего. Его конструкция состоит из бедренного компонента, а также большеберцового металлического сегмента, к которому прикреплен коллагеновый вкладыш. Полная замена сустава этим видом протеза требует от пациента строго выполнять все рекомендации врача, дозировать нагрузки на конечность, следить за весом. Если игнорировать условия эксплуатации, конструкция начинает расшатываться, больного беспокоят сильные боли в ноге. В результате потребуется повторное, ревизионное эндопротезирование коленного сустава.
Противопоказания
Протезирование правого или левого колена не проводится, если у больного:

- проблемы с сердечной и дыхательной системой;
- инфекционно-воспалительное заболевание с высокой температурой;
- чрезмерный лишний вес;
- молодой или слишком пожилой возраст;
- онкологическое заболевание;
- гормональные, эндокринные, обменные нарушения.
Чтобы протезирование коленного сустава прошло без осложнений, важно исключить эти патологии. Следует сдать все анализы, пройти инструментальное диагностическое обследование и получить консультацию узкопрофильных специалистов.
Как происходит подготовка пациента?
Перед процедурой пациенту назначается артроскопия, во время которой хирург сможет оценить степень повреждения сочленения, состояние мягких тканей и мениска коленного сустава. Для гистологического исследования берется пункция суставной жидкости, которая покажет наличие или отсутствие воспалительных и других патологических процессов. Возможно, понадобится сходить на рентген.
Также важно сдать все анализы, уведомить врача о сопутствующих заболеваниях, есть ли аллергические реакции на определенные группы препаратов. Вместе с анестезиологом согласовать вид обезболивания, доктор также обязан предупредить о возможных последствиях. Перед процедурой особых ограничений в питании и питье нет, за 5—7 дней до операции нужно отказаться от алкоголя и препаратов, разжижающих кровь. На этом подготовка к протезированию коленного сустава завершается.
Ход операции
Длится ортопедическое протезирование в среднем до 3 часов. Хирург иссекает ткани в области надколенника, высвобождая через образовавшийся разрез сустав. После этого проводится ревизия тканей. Когда ревизионный осмотр будет завершен, доктор принимает решение о том, какой именно протез подойдет пациенту в его случае. Далее, по ходу операции врач удаляет патологические ткани и подготавливает кости к эндопротезированию. Изначально проводится первичное протезирование, во время которого ставится пробный имплант. Если он подходит, хирург устанавливает постоянную конструкцию. Когда случился разрыв связочного аппарата, врач проводит эндопротезирование связок коленного сустава. Во время хирургии разрушенные ткани удаляются, а на их место устанавливаются новые. Они могут быть искусственные либо собственные. После всех манипуляций на рану накладываются швы, и устанавливается дренаж.
Возможные осложнения
Если пациент не игнорировал советы врача и выполнял все рекомендации, то риск развития негативных последствий мал. Но в индивидуальных случаях эндопротезирование коленного сустава может спровоцировать такие осложнения:

- кровотечение во время процедуры;
- тромбообразование;
- аллергический шок на препараты, используемые при анестезии;
- присоединение бактериальной инфекции;
- повреждение крупных сосудов и нервных волокон.
Поломка эндопротеза может случиться из-за большой нагрузки на конечность, что является следствием несоблюдения пациентом правил эксплуатации. В случае когда при имплантации была допущена ошибка со стороны врача, со временем искусственный сустав начнет расшатываться и терять свою функциональность, но такое случается редко. Если на рентгене будут видны деформации эндопротеза, хирург назначит ревизионное протезирование, во время которого испорченный имплант заменят на новый.
Период восстановления
Реабилитация длится в среднем около полугода. В это время человеку нужно привыкнуть к эндопротезу, и научиться с ним передвигаться. Чтобы искусственный имплант не расшатывался и прочно крепился к конечности, нужно тренировать мышечный корсет. Для этого с первых дней после протезирования следует выполнять специальные упражнения, подобранные физиотерапевтом. В комплекс ЛФК входят:
- вращательные движения голенью;
- поднимание-опускание конечности;
- выпады прямой и согнутой в колене ногой в стороны.
| Видео (кликните для воспроизведения). |
Когда боль будет не такой сильной, а послеоперационные раны затянутся, добавятся приседания, тренировки на велотренажере, ходьба по лестнице, пешие прогулки. Для восстановления мягких тканей через 2—3 недели после операции назначается массаж и физиопроцедуры. Благодаря этим методам, удастся восстановить кровоснабжение поврежденных участков, что поспособствует быстрому восстановлению и регенерации тканей. В период реабилитации важно следить за рационом, не переедать и контролировать вес. Эти мероприятия помогут быстрее адаптироваться к новым условиям и избежать осложнений.
Источники
П. В. Евдокименко Артроз тазобедренных суставов. Исцеляющая гимнастика / П. В. Евдокименко. — М. : Оникс, Мир и Образование, 2013. — 701 c.
Жарков, П. Л. Остеохондроз и другие дистрофические изменения опорно-двигательной системы у взрослых и детей / П. Л. Жарков. — М. : Видар-М, 2009. — 376 c.
П. В. Евдокименко Артроз тазобедренных суставов. Уникальная исцеляющая гимнастика / П. В. Евдокименко. — М. : Гостехиздат, 2014. — 144 c.


Добрый день! Я работаю ортопедом в государственной поликлинике 11 лет в г. Москва.
Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова;
Специальность: ортопед;
Стаж: 11 лет.