Содержание
- 1 Боли в колене после операции на тазобедренном суставе: причины и факторы риска
- 2 Что делать если болят и ноют колени и тазобедренные суставы
- 3 Причины и лечение боли в тазобедренных суставах
- 4 Что нужно убрать из рациона если ноет колено и тазобедренный сустав
- 5 Суставы нижних конечностей и их заболевания
Боли в колене после операции на тазобедренном суставе: причины и факторы риска
После каждой операции человеку приходится определенное время выдерживать боль. Это обусловлено индивидуальностью организма, общим самочувствием, соматическим состоянием, предполагаемым и реальным уровнем сложности операционного процесса. Болевые ощущения после эндопротезирования тазобедренного сустава являются неизбежными. Однако следует отличать естественные процессы от осложнения и новой патологии.
Факторы риска
В ходе операции по замене пораженного тазобедренного сустава эндопротезом врачи выполняют все возможное, чтобы не вызвать осложнений. Меры принимают заранее: подбирают протез нужного размера, формы, модели, материала, который наилучшим образом подойдет конкретному пациенту. Разрабатывают план операции: где будут сделаны разрезы и распилы кости, чтобы вставить протез, как его закрепить в вертлужной ямке, соединить с основанием головки сустава.
Важны не только медицинские составляющие операции, но и анатомические. Надо сохранить оси движений ноги, оси нагрузки веса человека на коленные суставы. Однако все до миллиметра учесть сложно, поэтому случаются ситуации, когда после эндопротезирования тазобедренного сустава болит колено.
Осложнения случаются у разных пациентов – молодых и пожилых, со сложными травмами, или с костной дисплазией бедер. Влияет и недостаточно высокое качество протеза. Если операция предполагает глубокий и большой разрез мягких тканей до самой кости, к протезам предъявляются самые высокие требования по их прочности и совместимости с тканями человека.
- пациенты пенсионного возраста;
- соматические болезни в стадии ремиссии;
- ранее переносимые операции на бедренных сочленениях;
- острые травмы проксимальной части бедренных костей.
Надо тщательно соблюдать предписания врача в отношении постельного и двигательного режимов, но не у всех хватает на это терпения. Хочется быстрее начать двигаться, быстрее выздороветь. Однако ткани заживают не менее месяца, подниматься можно только тогда, когда разрешит врач.
Причины боли в колене
Боль в колене после эндопротезирования тазобедренного сустава связана с анатомическим строением конечности. Если в ходе операции произошло смещение оси движений и нагрузки на колено хотя бы на долю миллиметра, организм отреагирует болевым сигналом.
Так же, как организм привыкает к новому суставу, ему нужно выработать привычку для новой нагрузки на коленное сочленение. Это провоцирует дополнительный дискомфорт. При этом коленный сустав сам по себе не изменяется. Болевое сопровождение обусловлено раздражимостью нервных окончаний поясничного сплетения волокон нервов, которые расположены в соединительных тканях бедренной головки и жирового окружения, которое в норме должно заполнять вертлужную ямку.
Длительная болезнь бедренного сочленения, предшествующая серьезному оперативному вмешательству, патология врожденного или приобретенного генезиса вырабатывает стереотип движений, приспосабливающий оба сустава – больной бедренный и здоровый коленный – к выполнению опорно-двигательных функций ходьбы, перенесения нагрузки веса.
После операции кардинально меняется характер функциональных действий, постепенно должны сформироваться новые анатомические параметры:
- ретракция мышц;
- сколиотические изменения;
- постановка поясничного лордоза;
- установка таза после его перекоса;
- ротационные деформации оперированной ноги по отношению к здоровой;
- установление функций сгибательно-приводящей контрактуры.
Если к операции привела деструкция тканей, здоровый искусственный сустав должен привыкнуть выполнять возложенные на него функции, соразмерять двигательные оси.
После операции тазобедренного сустава колено болит, так как протез еще не прижился на новом месте, а коленное сочленение уже ощущает присутствие инородного тела.
Какие боли считаются нормальными
Болезненные ощущения после операции по эндопротезированию тазобедренного сустава наблюдаются непосредственно по выходу из наркоза. На этот случай у врачей есть мощные анальгетики, помогающие пациентам пережить сложный период. В первые две недели болезненный синдром – естественный ответ организма на хирургическое вмешательство.
Пока заживает рана, приходят в норму мышечные структуры, пока кости «сживаются» с эндопротезом, чтобы стать единым двигательным звеном, пациент испытывает дискомфорт. Для облегчения состояния ему назначают сильные обезболивающие средства, помогающие легче перенести боли, начать лечебно-реабилитационные мероприятия.
На фоне первых упражнений ЛФК появляются боли в коленном сочленении оперированной ноги, это не отклонение. Здесь играет роль невропатический синдром, требующий согласования между деятельностью нервных волокон и окончаний, для совершения слаженных движений ногами.
Что есть норма, а что – отклонение от процесса выздоровления, решает хирург. Пациент должен сообщать ему обо всех признаках и проявлениях дискомфорта.
Что делать если болят и ноют колени и тазобедренные суставы
Любая боль — это сигнал о том, что организму плохо. Если болят колени и тазобедренные суставы, нужно пройти обследование и выявить причину. Чем раньше начнется лечение, тем меньше рисков получить инвалидность.
Причины проявления суставных болей
Разрушение коленных и тазобедренных суставов развивается из-за многих факторов. Из-за плохого кровообращения ткани суставов не получают нужное количество питательных веществ, поэтому нарушается их функционирование и замедляется регенерация. Скопление токсинов и активация ферментов приводят к разрушению хрящей.
Причины суставных болей:
- Постоянные перегрузки из-за активной деятельности.
- Избыточный вес создает лишнюю нагрузку на суставные элементы. Кроме того, замедление обменных процессов приводит к дегенеративным изменениям.
- Гормональные сбои.
- Частые травмы: переломы, ушибы и вывихи.
- Воспалительный процесс, вызванный инфекцией.
- Патологическое строение позвоночника, ног, колен.
- Дисплазия тазобедренного сустава.
- Наследственные нарушения: слабые связки и мышцы, повышенная хрупкость костей, патологии кровеносной системы.
- Возрастные изменения.
В группу риска входят спортсмены, танцоры, полные люди.
Как развиваются симптомы
Суставные заболевания прогрессируют постепенно, практически по одному сценарию.
Появляются боли в тазобедренном суставе, отдающие в колено. Это происходит при повышенных нагрузках, длительных пеших прогулках, ходьбе по лестнице с тяжелыми сумками, беге. Непродолжительный отдых улучшает самочувствие, в состоянии покоя ничего не болит. Форма сустава остается естественной, двигательная функция не нарушается.
Постепенно болевые ощущения начинают отдавать в пах, бедра и опускаются до колена. Дискомфорт проявляется при обычной нагрузке, в состоянии покоя проходит. После долгой ходьбы появляется легкая хромота. Нарушаются вращательные движения ног: конечность западает внутрь и отводится в сторону. Снижается тонус и сила бедренных, ягодичных мышц.
В запущенной стадии боль мучает даже ночью. Отмечается выраженная хромота. Патологические процессы угрожают атрофией ягодичных и бедренных мышц, укорачиванию больной конечности. На этом этапе полное выздоровление невозможно.
При своевременном обращении к врачу необратимых последствий можно избежать. Не ждите улучшений, пройдите обследование.
Диагностика суставных заболеваний
Когда болят колени и тазобедренные суставы, причину зачастую можно выяснить только при комплексной диагностике.
- Анализы крови определяют признаки воспалительного процесса и нарушения работы внутренних органов.
- Рентген, КТ, МРТ определяют структуру коленного сустава.
- Остеосцинтиграфия – выявляет аномалии кости и сустава. Для проведения процедуры используют специальные радионуклиды.
- Ультразвуковое исследование определяет изменение суставов.
- Денситометрия определяет плотность и прочность костной ткани.
Обследование дает полное представление о состоянии суставов и позволяет начать терапию.
Методы лечения
Лечение суставных заболеваний бывает медикаментозным и хирургическим. Операция требуется, если другие методы не помогли.
Для начала проводят комплексное консервативное лечение:
- Медикаментозная терапия.
- Мануальная терапия. Задача – восстановление подвижности колена, устранение болевого синдрома.
- Лечебный массаж.
- ЛФК.
Каждый метод терапии должен контролироваться специалистом. Самостоятельно назначать себе лечение нельзя.
Народное лечение
При суставных заболеваниях помогают народные средства:
- Капустные листья снимают боль. Перед сном несколько листьев приложите к ноге, смазанной натуральным медом. Сверху уложите полиэтиленовую пленку и теплую ткань. Утром снимите компресс. Повторяйте, пока боль не перестанет беспокоить.
- Если ноют колени и тазобедренный сустав, поможет медово-репная мазь. Возьмите репу и мед в одинаковом соотношении. Репу измельчите мясорубкой, добавьте мед, 50 мл водки или спирта, перемешайте. Втирайте в больное колено, пока не почувствуете улучшение.
Народное лечение проводите после консультации с врачом.
Причины и лечение боли в тазобедренных суставах
Тазобедренный сустав является самым крупным сочленением опорно-двигательного аппарата и принимает на себя значительную нагрузку при ходьбе, беге, ношении тяжестей. Он состоит из вертлужной впадины, представленной тазовыми костями, а также головки и шейки бедренной кости. Снаружи сустав отграничен от окружающих тканей суставной сумкой, которая укреплена мощными связками, ягодичными и бедренными мышцами. Связки способствуют физиологическим движениям нижней конечности, крепятся к костям таза и бедру. Внутри тазобедренного сустава проходит круглая связка, соединяющая головку бедренной кости с дном вертлужной впадины. Ее основной функцией считается ограничение наружного вращения бедра.
Суставные поверхности костей покрыты эластичным гладким хрящом толщиной 4 мм, который вместе с синовиальной жидкостью обуславливает плавность и безболезненность движений.
Особенностью тазобедренного сустава является узкая суставная щель, интенсивная физическая нагрузка способствует ее значительному уменьшению. При этом суставные поверхности костей трутся друг о друга, что приводит к истончению хрящевой прослойки.
Внутри сочленения проходят сосуды, питающие кости, хрящевую ткань, синовиальную оболочку. Причины боли в тазобедренном суставе могут быть различны, в зависимости от локализации и характера патологического процесса в его анатомических структурах.
Гнойный артрит
Инфекционное воспаление тазобедренного сустава наиболее часто представлено гнойным артритом, который может иметь первичную и вторичную природу. Первичный артрит развивается при проникновении болезнетворных бактерий внутрь сустава через дефекты кожных покровов в результате падения на острый предмет, применения огнестрельного или ножевого ранения, трофических язв. Вторичная форма болезни возникает вследствие заноса патогенных микроорганизмов посредством кровеносных и лимфатических путей из отдаленных (ангина, тонзиллит, холецистит) или близлежащих (флегмоны бедра, фурункул поясницы, абсцесс ягодицы) очагов инфекции.
- локализованная ноющая боль в суставе, усиливающаяся по утрам и после интенсивной физической нагрузки;
- покраснение кожи над местом воспаления, повышение местной температуры;
- припухлость тазобедренного сустава, болезненность при ощупывании;
- нарушение движения в пораженной ноге;
- общее недомогание, ознобы, лихорадка, слабость.
Диагностика гнойного артрита основана на характерных жалобах больного, воспалительных изменениях сустава при осмотре, рентгенологических результатах обследования. Лечение болезни начинают с наложения лонгеты на больную конечность для обездвиживания и назначения антибактериальных препаратов. Санируют очаги инфекции и раны, которые привели к заражению сустава. В тяжелых случаях проводят оперативное вмешательство по удалению из суставной полости гноя и остатков некротизированных тканей, применяют протезирование.
Конксартроз
Дегенеративно-дистрофическое поражение тазобедренного сустава называется коксартрозом и является частой причиной инвалидизации. В результате снижения кровоснабжения при закупорке питающих сустав артерий постепенно разрушается хрящевая прослойка костей, замедляется синтез синовиальной жидкости. Вследствие патологического процесса суставные поверхности подвергаются трению, развивается асептический некроз, разрастаются остеофиты (костные наросты). Заболевание встречается у больных старше 40 лет.
Клиническая картина артроза тазобедренного сустава зависит от стадии болезни.
- Первая стадия характеризуется тянущими болями в суставе, которые появляются при интенсивной физической нагрузке (длительная ходьба, ношение тяжестей). При этом болевой синдром проходит в состоянии покоя, конфигурация сустава и амплитуда движений сохранены.
- Вторая стадия характеризуется возникновением резких болей в результате повседневной нагрузки. Они распространяются в паховую область, колено, голень. После непродолжительного отдыха дискомфорт в тазобедренном суставе уменьшается. Нарушается отведение бедра в сторону, снижается тонус ягодичных и бедренных мышц, появляется хромота.
- Третья стадия проявляется сильными болями в покое и даже ночью. Формируется укорочение пораженной конечности, атрофируются мышцы в районе патологического процесса, нарушается двигательная активность.
Диагностика болезни проводится при помощи рентгенографии тазобедренного сустава. На ранних стадиях коксартроза назначают консервативное лечение: противовоспалительные препараты, хондропротекторы, трофические средства. Применяют электрофорез с новокаином, радоновые ванны, комплекс упражнений лечебной физкультуры в период затихания острого процесса. При разрушении сустава проводят эндопротезирование.
Асептический некроз головки бедренной кости
Заболевание характерно для мужчин в возрасте 25-40 лет. При этом нарушается питание головки бедренной кости, что приводит к разрушению костной и хрящевой ткани посредством асептического (неинфекционного) некроза. Причину патологического процесса в трети случаев не удается установить. Прием глюкокортикоидов, химиотерапия, злоупотребление алкоголем, частые травмы бедра способствуют развитию болезни.
Симптомы асептического некроза головки бедренной кости:
- резкое появление болевого синдрома на фоне полного благополучия;
- ночные боли, в покое и при движении, которые продолжаются несколько дней и бесследно исчезают;
- прогрессирование болезни вызывает учащение болевых атак;
- атрофия мышц бедра и голени;
- хромота, отчего способность к передвижению значительно снижена.
Диагностика болезни проводится посредством рентгенографии, МРТ, УЗИ-исследования. Главным отличием асептического некроза от коксартроза является внезапный болевой синдром. На начальных этапах лечить заболевание удается медикаментозной терапией: противовоспалительные, рассасывающие, сосудорасширяющие средства, витамины, массаж, ношение ортопедической обуви. В большинстве случаев избавиться от острых болевых приступов помогает просверливание в головке бедренной кости отверстий, через которые прорастают сосуды и улучшают питание тканей. При обширном разрушении костей применяют протезирование тазобедренного сустава.
Туберкулезный артрит
Туберкулез суставов чаще поражает пациентов в детском возрасте из-за несовершенства иммунной системы ребенка. Первичная форма болезни развивается при попадании микобактерий через дефекты кожных покровов вследствие травмы тканей в области бедра. Вторичный туберкулез развивается в результате заноса специфической инфекции из очагов внутренних органах, чаще всего легких.
Клиническая картина туберкулезного артрита:
- медленное прогрессирующее нарастание симптомов;
- быстрая утомляемость, общее недомогание, снижение двигательной активности;
- боли в пораженном суставе, усиливающиеся при физической нагрузке;
- появление натечных абсцессов, которые распространяются на область промежности и бедра;
- атрофия мышц нижней конечности;
- укорочение ноги на стороне поражения.
Выявление очагов туберкулезной инфекции во внутренних органах, проба Манту, рентгенологическое исследование помогают поставить правильный диагноз. Для лечения заболевания назначают обездвиживание конечности путем наложения гипсовой повязки от грудной клетки до стопы. Проводят специфическую антибактериальную терапию, укрепляют иммунитет, вскрывают и дренируют натечные абсцессы.
Переломы и вывихи
Перелом шейки бедра возникает в результате остеопороза у людей старше 60 лет. Провоцирующим фактором может стать удар в область таза или падение на твердую поверхность. После травмы появляется следующая клиническая картина:
- очень сильно болит участок повреждения тканей, образуется припухлость сустава, гематома;
- болевой синдром распространяется в пах и на внутреннюю поверхность бедра, усиливается при попытке движения, во время надавливания на поврежденный сустав;
- нога находится в развернутом кнаружи состоянии, повороты внутрь и поднятие конечности невозможны;
- укорочение нижней конечности на стороне поражения.
Наложение гипсовой повязки назначают больным, которые не смогут перенести операцию из-за тяжелых сопутствующих заболеваний или пациентам с параличом ног. Такой метод терапии часто не приводит к полному срастанию костей в силу возрастных особенностей организма. Радикально лечить перелом шейки бедра можно хирургическим путем – остеосинтез (скрепление костей штифтами) и протезирование сустава.
Вывих бедра чаще диагностируют у грудных детей вскоре после родов. Врожденная патология появляется во внутриутробном периоде из-за неправильного развития костной ткани. Приобретенный вывих может выявляться после родов вследствие тяжелых хирургических манипуляций или нарушения техники родоразрешения. Новорожденный становится раздражительным, нарушается сон, ухудшается аппетит. При осмотре выясняется, почему ребенок беспокоен, при этом определяют асимметрию ягодичных складок, укорочение поврежденной конечности, негативную реакцию на попытку насильственного движения ножек. Для лечения патологии применяют специальные шины, которые фиксируют нижние конечности в разведенном и согнутом положении.
У взрослых вывих появляется вследствие сильного удара при согнутом бедре и голени, например, в результате автомобильной аварии или падения. Если головка выскальзывает из вертлужной впадины спереди, то нога удлиняется и повернута наружу. При заднем вывихе наблюдают укорочение конечности и ее разворот внутрь. Снять боль помогают анальгетики и спазмолитики. Вправление вывиха проводят под местной анестезией или наркозом.
Воспалительный процесс суставной сумки называется бурситом. Он возникает в результате непосредственного попадания бактерий через рану бедра, заноса патогенных микроорганизмов с током крови из других органов, инфицирования сустава после его протезирования, контактного травмирования костными разрастаниями при остеоартрозе.
К основным клиническим признакам заболевания относятся:
- боль в области тазобедренного сустава, которая распространяется до колена по внешней поверхности бедра;
- болезненность при пальпации большого вертела бедренной кости;
- острая боль, полностью ограничивающая движения ноги;
- быстрое нарастание симптомов (в течение нескольких часов).
Диагноз бурсита подтверждается рентгенологическим обследованием. Для лечения болезни назначают строгий постельный режим, прием противовоспалительных, обезболивающих средств. При неэффективности проводимой терапии применяют внутрисуставные инъекции глюкокортикоидов. В тяжелых случаях требуется хирургическое вмешательство для удаления суставной сумки, которое проводится эндоскопическим путем. При гнойном воспалительном процессе санируют и дренирую рану с последующим промыванием антибактериальными препаратами.
Боль в тазобедренном суставе появляется в силу воспалительного, дегенеративно-дистрофического процесса или травмы. В более редких случаях возникает опухолевое поражение сустава, аутоиммунная патология или болевой синдром иррадиируют из внутренних органов. Почему болит тазобедренный сустав и как лечить заболевание, подскажет врач после всестороннего обследования и постановки диагноза. Самостоятельная терапия и несвоевременное обращение к специалисту чревато прогрессированием патологического процесса, развитием осложнений и нарушением двигательной функции конечности, что нередко приводит к инвалидности.
Что нужно убрать из рациона если ноет колено и тазобедренный сустав
Боль в суставах заставляет изменить привычный образ жизни. Неприятные ощущения мешают человеку полноценно передвигаться и заниматься повседневными делами. Избавиться от навязчивых симптомов можно, если выяснить причину нарушений работы сустава, грамотно назначить соответствующее лечение и питание.
Что провоцирует боль в суставах
Чаще всего причиной болевого синдрома суставов становятся:
- подростковый и пожилой возраст;
- врожденные пороки;
- генетика;
- чрезмерные физические нагрузки;
- избыточный вес;
- малоподвижный образ жизни;
- травмы и переломы.
Боль в суставе может спровоцировать нарушение кровообращения синовиальной оболочки сочленения. Это ухудшает регенерацию хрящевой ткани, что приводит к ее разрушению. Впоследствии повреждается кость, мышцы и соседние суставы.
Неправильное питание зачастую становится причиной дискомфорта в суставах. Специалисты рекомендуют употреблять в пищу продукты, богатые кальцием, магнием, фосфором и цинком.
Основные причины боли
Провоцировать боль в коленном суставе могут как патологические процессы, так и травмы.
Неприятные ощущения в коленях беспокоят при:- бурсите;
- тендините;
- артрите;
- подагре;
- артрите;
- онкологических заболеваниях;
- повреждении мениска;
- разрыве или растяжении связок;
- смещении надколенника.
Локализация боли и сопутствующая симптоматика — отек, покраснение кожи, повышение температуры — зависит от разновидности травмы или патологии.
Почему болит тазобедренный сустав
К болезням тазобедренного сустава зачастую приводят воспалительные процессы, попадание в организм различных инфекций, проблемы с иммунитетом и метаболизмом.
Основные заболевания сочленения:- коксартроз;
- псевдоподагра;
- инфекционный артрит;
- синовиальный хондроматоз;
- ревматоидный артрит;
- диабетическая остеоартропатия;
- болезнь Легга-Кальве-Пертеса.
Причиной дискомфорта в тазобедренном суставе могут быть также травмы, повреждения связок и нарушение обменных процессов в организме.
Чаще всего боль локализуется в месте соединения бедренной кости с тазом. Она может распространиться и на близлежащие области, мышцы, кости, нервы и сухожилия.
Как питание влияет на состояние суставов
Если ноют колени и тазобедренный сустав, специалисты в первую очередь рекомендуют изменить рацион. Диета нужна для:
- уменьшения веса, который зачастую становится одной из причин развития болезненных ощущений;
- восстановления метаболизма, от которого зависит слаженная работа всех систем организма.
| Видео (кликните для воспроизведения). |
Правильно подобранная диета не только насыщает связки полезными веществами, но и оказывает влияние на общую смазку сустава и регенерацию хрящевой ткани.
Белок для восстановления хрящевой ткани
Для предохранения сустава от быстрого изнашивания и восстановления хрящевой ткани нужно употреблять продукты, богатые белком. Важно, чтобы организм получал их из разных видов пищи: как животной, так и растительной.
Белком богаты мясо птицы, рыба, яйца, кисломолочные продукты. Растительный белок можно получить из гороха и фасоли. Особенно полезна черная фасоль, в которой содержится много марганца, необходимого суставам.
Витамины группы B
Способствуют ускорению роста костной и мышечной ткани, стабилизируют липидный обмен, при распаде обеспечивают организм необходимой энергией. Присутствуют в орехах, куриных яйцах, нежирных сортах мяса, бобовых, свежих овощах и кисломолочных продуктах.
Токоферол – природный антиоксидант, который способствует укреплению поврежденных тканей на клеточном уровне и выведению токсинов из организма. Основные источники витамина Е: ростки пшеницы, подсолнечное и оливковое масло, орехи, овсяная крупа, лосось.
Омега-3 жирные кислоты
Эта разновидность полиненасыщенных жирных кислот представляет особую ценность для слаженной работы суставов и всей костной системы. Омега-3 существенно снижает вероятность возникновения воспалений.
В достаточном количестве Омега-3 содержится в жирной морской рыбе: лосось, скумбрия, сардины, сельдь; и растительных маслах: подсолнечном, оливковом и льняном.
Какие продукты важно употреблять
При болях в коленях и тазобедренном суставе нужно есть только натуральную пищу, без консервантов, синтетических веществ и усилителей вкуса.
Перечень полезных продуктов для суставов:
- мясо птицы;
- жирные сорта рыбы;
- льняное масло;
- кисломолочные продукты;
- орехи;
- каши, хлебцы с отрубями;
- гранатовый и апельсиновый сок;
- бобовые.
Диета при болезнях суставов должна содержать как можно больше свежих овощей, фруктов и зелени. Важно соблюдать питьевой режим и выпивать не менее 2 литров воды в день.
Молочные продукты
Кисломолочные продукты – самый доступный источник кальция. Этот элемент позволяет сохранить кости крепкими.
Отдать предпочтение нужно нежирному кефиру и йогурту без вкусовых добавок, творогу и сыворотке. А вот от цельного молока лучше отказаться.
Одним из самых важных соединений для хрящевой ткани является коллаген, волокна которого формируют своеобразный каркас сустава, обеспечивают прочность, подвижность и гибкость сочленения. Этот белок в достаточном количестве вырабатывается организмом в молодом возрасте.
Чтобы удовлетворить потребности организма в коллагене, нужно есть холодец, заливное из рыбы или фруктовые желе. Эти продукты содержат также мукополисахариды – естественную природную смазку суставов.
Что следует исключить из рациона
Диета при заболеваниях коленей и бедра направлена на нормализацию веса, потому из рациона сразу надо убрать жареное и копченое, ограничить употребление хлебобулочных изделий, снизить количество жирной еды.
Вредно употреблять такие продукты:
- сливки и молочные десерты;
- шоколад;
- готовые завтраки, снеки и лапшу быстрого приготовления;
- алкогольные и газированные напитки;
- острые приправы, соленья и маринады;
- фастфуд и полуфабрикаты;
- майонез и кетчуп.
Нужно исключить синтетические пищевые добавки, которые способствуют повышению аппетита.
Если резко отказаться от привычного рациона не получается, переходить на правильное питание можно постепенно.
Общие рекомендации по приготовлению пищи
Чтобы диета была эффективной, нужно не только изменить меню, но и снизить количество еды. Важно также уделить внимание качеству употребляемых продуктов. Специалисты рекомендуют:
- отказаться от жареной пищи, отдавая предпочтение запеченной, тушеной или приготовленной на пару;
- употреблять еду частыми дробными порциями;
- медленно и тщательно все пережевывать;
- подавать блюда в маленьких тарелках, что позволит визуально увеличить ее количество.
Важно садиться за стол не «за компанию», а только тогда, когда действительно хочется есть.
После трапезы полезной будет неспешная прогулка на свежем воздухе.
Настойки и отвары по народным рецептам
Методы народной медицины помогают купировать боль и способствуют восстановлению хрящевой ткани.
Широкой популярностью пользуются такие рецепты:
- Стакан риса заливают водой и оставляют на ночь. Затем промывают и употребляют в течение дня перед едой по трети стакана.
- Плоды каштана измельчают и заливают спиртом. После этого смесь уваривают и используют в качестве мази.
- Желатин заливают водой ( 1 ч.л на 0.5 л жидкости) и настаивают всю ночь. Утром получившуюся желейную массу принимают натощак.
- Листья березы, кору ивы и цвет бузины берут в равных количествах. Ложку смеси заливают стаканом кипятка и настаивают. Применяют в качестве компресса.
Несмотря на массу положительных отзывов об этих рецептах, увлекаться самолечением не стоит. Перед использованием рекомендуется проконсультироваться у врача.
Лечебная диета при артрозе коленного сустава и коксартрозе
Питание в этом случае направлено на восстановление хрящевой ткани и нормализацию веса.Особое внимание стоит обратить на следующие правила:
- не употреблять мучные продукты и выпечку;
- исключить очищенные крупы;
- заменить сахар медом и сухофруктами;
- отказаться от цельного молока и соленой рыбы;
- ограничить употребление крепких бульонов на кости.
Предпочтение отдается овощам, фруктам, цельнозерновым хлебцам. Еда должна содержать витамины группы В, а также А, С и Е.
Питание при суставных недугах должно быть правильным и полезным. При такой диете нельзя употреблять много соли: она задерживает в организме лишнюю воду и препятствует нормализации веса.
Суставы нижних конечностей и их заболевания
Все суставы ног подразделяют на сочленения пояса нижних конечностей и суставы свободной нижней конечности. В первую группу входит крестцово-подвздошное сочленение и лобковый симфиз. Также кости таза соединяются между собой с помощью нескольких связок. Во вторую группу входят такие суставы, как тазобедренный, коленный, голеностопный и сочленения стопы. Их мы и рассмотрим подробнее.
Тазобедренный сустав
В связи с прямохождением у человека тазобедренный сустав выполняет сложную функцию опоры и движения. Он находится глубоко и хорошо защищен мягкими тканями. По форме данное сочленение относится к шаровидным (чашеобразным), что дает возможность выполнять движения вокруг 3 основных осей. Но учитывая его чашеобразную форму, движения в данном сочленении несколько ограничены, так как такое строение обеспечивает хорошую устойчивость нижней конечности.
Сочленение образовано вертлужной впадиной тазовой кости и головкой бедренной. Последняя покрыта гиалиновой хрящевой тканью на всем протяжении, за исключением ямки на верхушке, куда крепится связка головки. Вертлужная впадина представляет из себя место слияния трех костей: седалищной, лобковой и подвздошной и полностью по форме и размеру соответствует головке бедра. Изнутри впадина имеет ободок из гиалинового хряща, а вся остальная ее внутренняя поверхность заполнена жировой тканью и покрыта синовиальной мембраной.
Капсула плотная, крепится к тазовой кости на уровне вертлужной хрящевой губы, на бедре она фиксируется в области нижней части шейки бедренной кости.
Тазобедренный сустав укреплен следующими связками:
- подвздошно-бедренной;
- лобково-бедренной;
- седалищно-бедренной;
- круговой зоной;
- головки бедра.
Частые заболевания
Существует много недугов, которые способны поражать тазобедренные суставы, среди них и врожденные, и приобретенные, и воспалительные, и дегенеративно-дистрофические, и травматологические.
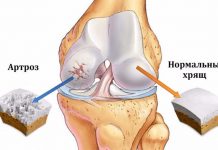
Артроз (коксартроз)
Деформирующий остеоартроз тазобедренного сустава – это самая частая форма данной болезни и одна из основных причин инвалидности, вызванной повреждением тазобедренного сочленения. Болезнь развивается медленно, но имеет прогрессирующий характер.
В основе патологии находятся дегенеративные и дистрофические процессы в тканях сочленения, что приводит к разрушению сустава и потери опорной и двигательной функции больной ноги.
Коксартроз может поражать людей любой возрастной группы, особенно лиц из групп риска по этому заболеванию, но чаще всего встречается после 40 лет.
Если не удается приостановить процесс разрушения с помощью консервативных методик лечения, то избавиться от боли в бедре и вернуть способность к движению поможет операция эндопротезирования сочленения.
Воспаление тазобедренного сустава возникает сравнительно нечасто. Причиной воспалительного процесса может быть инфекция, аутоиммунная агрессия, аллергические реакции в организме. Инфекционный коксит чаще всего возникает при заражении боррелиозом, бруцеллезом, туберкулезной инфекцией, может встречаться в качестве реактивного процесса при таких инфекциях, как сальмонеллез, шигеллез, иерсиниоз (кишечные инфекции), микоплазмоз, хламидиоз, уреаплазмоз (урогенитальные инфекции).
Коксит может возникать вследствие аллергических реакций, системных воспалительных заболеваний соединительной ткани, например, при болезни Бехтерева, при обменных патологиях, онкологических недугах и пр.
Выяснить причину воспаления и подобрать правильное лечение сможет только врач. Очень важно вовремя обратиться за медицинской помощью при появлении боли в бедре, так как по мере прогрессирования артрита сустав может начать разрушаться, что неизбежно приведет к инвалидности.
Прочие болезни
Среди других патологий, которые часто поражают тазобедренный сустав, стоит выделить:
- дисплазию и врожденный вывих бедра;
- травматические повреждения (внутрисуставные переломы и вывихи);
- асептический некроз головки бедренной кости;
- бурсит – воспаление околосуставной сумки.
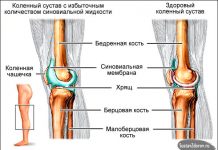
Коленный сустав
В образовании коленного сустава принимают участие три кости – бедренная, большая берцовая и надколенник. По форме и функции сочленение относится к комплексным, блоковидно-вращательным. Комплексный сустав – это сочленение, в образовании которого принимает участие дополнительная хрящевая пластинка (латеральный и медиальный мениск колена).
Суставные поверхности: латеральный и медиальный мыщелки дистального эпифиза бедренной кости, верхний эпифиз большеберцовой кости и задняя поверхность надколенника.
Суставные поверхности костей бедра и голени не конгруэнтны, то есть по форме не полностью соответствуют друг другу. Конгруэнтность достигается благодаря менискам (латеральному и медиальному) – хрящевые пластины, которые находятся в полости сустава.
Капсула сустава состоит из внешней прочной фиброзной оболочки и внутренней синовиальной. Она крепится по краям суставных хрящей и мыщелков. Синовиальная часть мембраны формирует 9 карманов (синовиальных бурс), которые выполняют защитную и амортизационную функцию, но одновременно выступают очагом воспаления и развития бурситов.
- кольцевая большеберцовая;
- кольцевая малоберцовая;
- связка надколенника;
- передняя и задняя крестообразная;
- поперечная связка колена;
- передняя и задняя менискобедренная.
Болезни коленного сустава
Коленный сустав – это одно из самых крупных, сложно устроенных и поверхностных сочленений костей в организме человека. Ежедневно колено выдерживает огромные нагрузки, поэтому является достаточно уязвимым для разнообразных патологических процессов. Рассмотрим самые частые заболевания, с которыми приходится сталкиваться в жизни большому количеству людей.
Деформирующий остеоартроз (гонартроз) – это дегенеративно-дистрофическое поражение тканей коленного сустава, которое заключается в постепенном разрушении внутрисуставных хрящей и вторичных изменений. В результате сочленение теряет свою опорную и двигательную функции, что часто становится причиной инвалидности и потере трудоспособности.
Как правило, гонартроз развивается у пациентов старшего и преклонного возраста. Но болезнь может дебютировать и у молодых людей из группы риска.
Факторы риска развития гонартроза:
- ожирение;
- перенесенная травма колена;
- чрезмерные ежедневные нагрузки сочленения;
- врожденные или приобретенные деформации нижних конечностей;
- заболевания позвоночника;
- плоскостопие;
- перенесенная операция на колене;
- артрит колена в анамнезе.
Артрит – это поражение тканей коленного сустава воспалительной этиологии, причем воспалительный процесс может иметь инфекционный, аллергический или аутоиммунных характер. Список патологий, которые можно объединить под общим диагнозом артрита, очень большой. Сюда относятся поражения сочленения при системных воспалительных поражениях соединительной ткани (ревматоидный артрит, артрит при системной красной волчанке, склеродермии, дерматомиозите и пр.), при обменных нарушениях (подагра, пирофосфатная артропатия), при инфекциях (гнойный артрит, реактивные формы при урогенитальных и кишечных инфекциях), аллергические формы воспаления суставов (особенно у детей раннего возраста).
Очень важно в каждом отдельном случае точно определять причину воспаления, так как лечение различных форм артритов кардинально отличается. Поэтому при возникновении первых признаков воспаления коленного сустава необходимо обратиться за специализированной медицинской помощью.
Среди прочих патологий колена, которые встречаются достаточно часто, следует выделить:
- бурситы (воспаление синовиальных сумок колена);
- тендиниты (поражение сухожилий и связок);
- менископатии (травматические или воспалительные поражения менисков коленного сочленения);
- травмы (внутрисуставные переломы, разрывы связок и менисков, вывихи, гемартроз);
- болезнь Гоффа (воспаление жировых тел колена);
- киста Бейкера;
- хондропатии, например, болезнь Осгуда-Шлаттера.
Голеностопный сустав
Голеностопный сустав является опорной точкой скелета человека, именно на него приходится весь вес человека при ходьбе, беге, прыжках и пр. движениях. В отличие от колена, голеностоп выдерживает нагрузки не движением, а весом, что значительно повлияло на его строение.
В образовании голеностопного сустава принимают участие большая и малая берцовые кости и таранная кость предплюсны стопы. Длинные кости голени в дистальном отделе имеют своеобразные удлинения – косточки. Малоберцовая кость образует латеральную косточку, а большеберцовая – медиальную. Они-то и выступают в качестве суставных поверхностей голеностопа вместе с суставной поверхностью таранной кости (изнутри покрыты гиалиновой хрящевой тканью). Косточки костей голени как бы охватывают блок таранной кости, надежно фиксируя сустав. Суставная капсула слабо натянута и крепится по краям соответствующих суставных поверхностей.
По строению сочленение является сложным, так как в его образовании принимает участие более 3 костей, по форме – блоковидным, по функции – двуосным.
Связки, которые укрепляют голеностоп:
- медиальная;
- передняя таранно-малоберцовая;
- пяточно-малоберцовая;
- задняя таранно-малоберцовая.
Среди частых заболеваний и патологических состояний голеностопа следует помнить о таких:
- артроз;
- артрит (инфекционной, аллергической, аутоиммунной этиологии);
- бурсит;
- травматические повреждения (переломы, вывихи, растяжения и разрывы связок).
Важно знать , что голеностопный сустав является частой локализацией воспалительного процесса при ревматоидном артрите. Поэтому при наличии хронической боли в голеностопе данное заболевание нужно исключать в первую очередь.
Суставы стопы
Стопа у человека образована большим количеством мелких костей, которые сочленяются между собой самыми различными и сложными видами суставов. Стопа – это важная часть человеческого тела с опорной и сенсорной функцией. Она состоит из трех частей:
- предплюсна;
- плюсна;
- пальцы нижних конечностей.
В образовании суставов предплюсны принимают участие такие кости, как таранная, пяточная, ладьевидная, кубовидная, 3 клиновидные (медиальная, латеральная и промежуточная). Плюсна состоит из 5 плюсневых трубчатых костей. Кости пальцев состоят из 3 фаланг, за исключением большого пальца (он имеет 2 фаланги).
Основные суставы, которые соединяют кости стопы в единую систему:
- подтаранный;
- таранно-пяточно-ладьевидный;
- предплюсне-плюсневые сочленения;
- плюсне-фаланговые;
- межфаланговые.
Чаще всего суставы стопы поражаются при таких заболеваниях и патологических состояниях:
- подагрический артрит;
- ревматоидный артрит;
- реактивные формы артритов;
- деформирующий артроз мелких суставов стоп;
- инфекционные артриты;
- вывихи, подвывихи, внутрисуставные переломы.
| Видео (кликните для воспроизведения). |
Таким образом, суставы ног представляют собой большую и разнообразную группу сочленений костей у человека. Каждый сустав в силу своих анатомо-физиологических особенностей подвержен риску того или иного заболевания. Об этом стоит помнить всем, кто хочет сохранить свои суставы здоровыми и до глубокой старости ощущать радость самостоятельного движения без боли.
Источники
Насонова, В. А. Клиническая ревматология. Руководство для врачей / В. А. Насонова, М. Г. Астапенко. — М. : Медицина, 2014. — 592 c.
Колейчук Динамическая и кинетическая форма в дизайне. Методические материалы / Колейчук, В. Ф и. — М. : ВНИИТЭ, 2001. — 80 c.
Кайтель, Вольфганг Случаи из области ревматологии. Больные, врачи, диагнозы / Вольфганг Кайтель. — М. : Медицина, 2013. — 288 c.- Бхаскаран Анатомия дизайна. Реклама, книги, газеты, журналы / Бхаскаран, Лакшми. — М. : АСТ, 2006. — 256 c.
- Ревматизм и ревматоиды. Книга 2. — М. : Медицина, 2016. — 304 c.

Добрый день! Я работаю ортопедом в государственной поликлинике 11 лет в г. Москва.
Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова;
Специальность: ортопед;
Стаж: 11 лет.