Содержание
Кожные заболевания: фото и описание
Если вы хотите узнать больше о кожных заболеваниях, увидеть фото и описание, прочесть про лечение, то на данном сайте вы найдете информацию о многих кожных заболеваниях, вы также сможете посмотреть фото кожных заболеваний, вы найдете выше подробное описание про кожные заболевания фото и описание к ним.
Кожные заболевания могут быть у взрослых людей и у малышей, у животных и у человека, на различных частях тела: на лице, на руках, на ногах, на шее, на носу, на спине, на голове, на пояснице, под мышками, между ягодицами. Даже такие места как ладони и стопы ног подвергаются нападкам кожных болезней. Стопы нижних конечностей, кисти и пальцы рук часто поражают грибковые заболевания.
Болезни кожи могут быть аллергическими, вирусными, инфекционными, грибковыми. Страшные и редкие, такие как проказа, факоматоз вызывают ужас у людей, соприкасающихся с больными. Описание лечения, симптомов, перечень с названиями, картинки, видео, презентации представлены на сайте.
Самые разные проявления кожных заболеваний белые и красные пятна, шелушение, прыщи, сыпь, зуд могут ошибочно указывать на самые различные заболевания, точный диагноз вам поставят только в дерматологической клинике.Статьи о том, как лечить традиционными и народными методами, представлены в соответствующих разделах. Какие осложнения при сахарном диабете может ли быть аллергия без зуда, узнаете на нашем сайте.
Кожные болезни человека фото и описание
Кожа защищает внутренние органы человека, создавая границу между организмом и окружающей средой. Но кроме защитной функции она также является органом связи, который помогает обмениваться информацией с окружающим миром. Обмен веществ и иммунная система необходимы коже, т.к. они защищают ее от всевозможных кожных заболеваний.
Кожа состоит из трех слоев:
- Верхний слой кожи (эпидермис) – имеет прямой контакт с окружающей средой
- Дерма — в этом слое находятся корни волос и ногтей, а также сальные и потовые железы;
- Третий слой — называется подкожной жировой клетчаткой (гиподермой).
Несмотря на то, что наш организм очень мудро устроен, тем не менее, каждый орган подвергается тем или иным заболеваниям, и кожа не является исключением. На данный момент существует огромное количество кожных заболеваний (фото и описание, лечение вы найдете ниже), которые возникают по разным причинам. И почему же возникают кожные болезни?
Кожные заболевания возникают из-за внешних или внутренних причин. Т.к. все в этом мире взаимосвязано, то в большинстве случаев высыпания на коже появляются под взаимодействием внешних и внутренних причин. Давайте, рассмотрим, какие существуют внешние и внутренние факторы, вызывающие кожные заболевания.
Внешние причины кожных заболеваний
- Физические которые можно разделить на :
- Термические — под воздействием температуры могут быть ожоги, отморожения и т.п.
- Механическое повреждение через трение, порезы могут вызывать различные воспалительные процессы в виде пузырей, отеков, мозолей и т.д.
- Лучевые – под действием волновой энергии в виде ультрафиолета, радиации на коже проявляются тяжелые последствия излучения вплоть до омертвения эпидермиса
- Химические — профессиональные химические вещества или моющие бытовые средства, которые раздражают или даже могут вызывать ожог кожи.
- Микробы и бактерии — микроорганизмы вызывают такие кожные заболевания как туберкулез кожи, лепру. Вирусы являются возбудителями опоясывающего герпеса, бородавок, контагиозного моллюска.
- Биологические – такие паразиты как чесоточный клещ проникают в кожу и вызывают чесотку, или из-за укусов насекомых на коже появляется расчесы, а потом из-за этого происходит возникновение гнойничков и прыщей.
- Экологические — в современном мире на фоне неблагоприятной экологии возникают классические и атипичные дерматозы, как правило, аллергического характера, что очень затрудняет диагностику, лечение и профилактику этих кожных заболеваний.
Кожные заболевания, вызванные внутренними проблемами
Болезни эндокринной системы— при сбоях в работе гипофиза и половых желез возникает следующие кожные заболевания: себорея и акне; при резком сбое в работе надпочечников – развивается болезнь Аддисона. Если к эндокринным нарушениям добавляется постоянный стресс — это создает условия для развития нейродерматоза, экземы.
Менструальный цикл — у некоторых женщин возникает герпес во время месячных, во время беременности может быть дерматоз беременных, во время климакса — кератоза ладоней и подошв и др.
Болезни в желудочно-кишечном тракте, а также печени и в желчном пузыре.
Проблемы с нервами – многие кожные заболевания (экзема, нейродермит и др.) возникают под влиянием острого или постоянного нервного напряжения (стресса), т.е. происходит сбой в работе центральной нервной системы. Сбои и срывы нервной системы в ряде случаев запускают механизм развития различных кожных заболеваний. Различные кожные патологии ( например трофические язвы) могут наблюдаться при заболеваниях как центральной, так и периферической нервной системы.
Нарушение обмена веществ.
Дефицит определенных витаминов может вызывать некоторые кожные заболевания: Дефицит витамина С приводит к кожным кровоизлияниям (геморрагиям). Дефицит витамина А приводит к ороговению эпидермиса или может быть такое редко заболевание: фринодерма. Пониженное содержание в организме витамина В2 приводит к себорейному дерматиту. Недостаток витамина РР провоцирует возникновение пеллагры или дерматита.
Гематологические (кроветворение) нарушения. Проблемы с лимфоцитами могут привести к тяжелым кожным заболеваниям: красная волчанка, склеродермия. Если проблемы с венами на ногах могут возникнуть трофические язвы, экзема.
При различных вирусах иммунитета – например, ВИЧ-инфекция вызывает такую кожную болезнь, как саркому Капоши, при этой инфекции очень плохо лечатся инфекционные дерматозы, вдобавок они возникают в тяжелой форме.
Генетика. Например, по наследству передается псориаз и атопический дерматит. Но кроме того есть ещё врожденные заболевания дермы, которые возникли еще внутри материнской утробы, возможно из-за материнских болезней.
Очаг инфекции в организме ( например: кариозные зубов или гайморит) могут провоцировать развитие таких кожных заболеваний, как крапивница, псориаз, красную волчанку.
Индивидуальная чувствительность человека к различным при контактах с определенными веществами (предметами) у некоторых людей возникают кожные сыпи, которые могут привести к тяжелым последствиям: возникнет отек Квинке или токсидермия в тяжелой форме. Может с рождения возникает невосприимчивость конкретных веществ, которые становятся аллергенами
Как вы видите, существует большое количество причин, которые вызывают различные кожные заболевания. Но надо сразу понимать, что только в некоторых случаях можно установить точную причину заболевания. В большинстве же случаев та или иная кожная болезнь возникает при сочетании нескольких причин. Так, например, стафилодермия развиваются от вируса стафилококка, но при этом обычно присутствуют микротравмы на коже и вдобавок снижен иммунитет.
Как же ставят диагноз при кожных заболеваниях?
- Подробно расспрашивают и выслушивают все жалобы больного.
- Проводит первичный осмотр тела.
- Назначаются все необходимые анализы.
- Проводят вторичное обследование.
- Оценивают изменения кожи за это время.
Осмотр больного должен производиться в хорошо освещенном помещении, так как необходимо дать точную оценку состоянию всего кожного покрова и слизистых оболочек (во рту, во влагалище)
Сайт: кожные заболевания фото и описание, просит Вас оставлять комментарии в разделах сайта «кожные заболевания фото и описание».
Кожно кожные заболевания суставов
В эту группу заболеваний включены дерматозы, причины возникновения которых окончательно не выяснены.
Герпетиформный дерматоз (болезнь Дюринга). Относится к группе хронически протекающих заболеваний, основным морфологическим проявлением которых на коже является пузырь.
Встречается в любом возрасте — от грудного до пожилого, с одинаковой частотой у лиц обоего пола. У детей имеется доброкачественное течение и у большинства к периоду полового созревания обычно исчезает.
Заболевание обусловлено иммунологической аномалией, связанной с повышенной чувствительностью к клейковине (белок злаков) и нарушением ее переваривания.
Симптомы и течение. Заболевание часто развивается остро, а в дальнейшем протекает хронически с приступами обострения. Сопровождается общим недомоганием, повышением температуры, резким зудом или чувством жжения в области очагов поражения. Высыпания могут быть на любом участке кожного покрова, за исключением ладоней и подошв. Иногда в процесс вовлекаются слизистые оболочки.
Сыпь на коже нередко симметричная, склонная к группировке. В результате расчесов пузырьков и пузырей возникают эрозии и корки. На их месте потом остаются пятна повышенной пигментации.
Распознавание. Помогает проба с йодом, обнаружение большого количества эозинофилов в содержимом пузыря и периферической крови, а также гистологические и иммунофлюоресцентные исследования.
Лечение. Препаратами сульфонового ряда (ДДС) и его производными, циклами и длительно. Наружное лечение заключается с проколе пузырей и смазывании пораженных участков спиртовыми растворами анилиновых красителей. На эрозии накладываются повязки с антибактериальными мазями. В профилактике рецидивов важное значение имеет диета, исключающая продукты из пшеницы и ржи.
Красная волчанка.
Для заболевания характерно поражение суставов, серозных оболочек, кожи, внутренних органов и центральной нервной системы. Первичный очаг красной волчанки часто развивается после термических, лучевых, химических ожогов, отморожения, механического повреждения кожи, в ряде случаев при длительном приеме лекарственных препаратов (антибиотики, сульфаниламиды, вакцины, сыворотки и др.).
Хроническая красная волчанка (с преимущественным поражением кожи и доброкачественным течением). Начинается с покраснения кожи — эритемы, на которой затем быстро появляются чешуйки. Соскабливание их затруднено и болезненно. Возникает эритема обычно на лице, ушных раковинах, кистях. Иногда захватывая нос и щеки, имеет форму бабочки или изолированно возникает на красной кайме губ. Реже высыпает на волосистой части головы, верхней половине туловища, плечевом поясе.
Острая (системная) красная волчанка . Протекает тяжело с нарушением общего состояния больного. На коже — множественные красные пятна, изредка пузыри, пустулы, волдыри. Бывают отеки и кровоизлияния. Очень часто поражаются суставы и внутренние органы — почки (волчаночный нефрит), сердце (эндокардиты, миокардиты, перикардиты), печень, легкие. В крови обнаруживаются клетки красной волчанки и другие изменения.
Лечение. В зависимости от формы заболевания. При хронической длительно применяют антималярийные препараты: делагил, хлорохин, плаквенил. Одновременно витамины комплекса В. Хороший, но, как правило, нестойкий эффект можно получить при смазывании очагов поражения фторсодержащими мазями (флюцинар), которые накладывают под повязку. Острую форму волчанки лечат в условиях стационара кортикостероидами и иммуномодуляторами. Больные находятся на диспансерном учете и получают медикаменты бесплатно.
Профилактика. Избегать ультрафиолетового облучения кожи. Применять фотозащитные кремы и мази «Луч», «Щит», «От загара», «Весна» или мази, содержащие салол и хинин (см. также гл.Внутренние болезни, раздел 5).
Красный плоский лишай. Тип реакции организма неясного происхождения с папулезными высыпаниями и длительным течением. Встречается в любом возрасте. Высказано предположение о существовании предрасположенности к этому заболеванию. Есть немало доказательств значения нарушений нервной системы (психотравмы, стрессовые ситуации), а также длительного приема многих лекарственных препаратов.
Симптомы и течение. Клинически характерно появление маленьких узелков с блестящей поверхностью, резко отграниченных от окружающей кожи. Цвет папул густо-красный, синюшный, а иногда и буроватый. В центре отдельных папул имеется пупкоооразное вдавливание. Узелки могут сливаться, образуя бляшки, на которых можно заметить своеобразный сетчатый рисунок, отчетливо заметный после смазывания растительным маслом. Высыпания могут сопровождаться пигментацией и атрофией кожи, ее зудом. На слизистых полости рта узелки белесоватого цвета часто сгруппированы и располагаются линейно и области смыкания зубов.
Лечение. Главная задача — обнаружить и устранить лекарственные препараты и химические вещества, вызывающие патологическую реакцию организма. Необходимо тщательное обследование больных для выявления у них внутренних заболеваний. В первую очередь исследовать желудочно-кишечный тракт, показатели сахара крови, нервно-психический статус. Производят санацию полости рта. При всех формах назначают антигистаминные, седативные препараты, витамины группы В, препараты кальция. В тяжелых случаях используют антибиотики широкого спектра действия, антималярийные препараты (хингамин и его производные). Полезным может оказаться системный короткий курс кортикостероидов. Наружно, особенно в начале заболевания, — водные и масляные взвеси, кремы и мази с кортикостероидами. Показаны физиотерапевтические методы и гипноз.
Псориаз (чешуйчатый лишай). Часто встречающееся заболевание с папулезными высыпаниями и хроническим рецидивирующим течением. Наблюдаются улиц обоего пола в любом возрасте, распространенность составляет 2-5 % населения земли.
Этиология окончательно не выяснена. Считается, что чешуйчатый лишай обусловлен генетически и провоцируется стрептококковой, вирусной инфекцией, длительным напряжением и стрессовыми ситуациями. У одних заболевание протекает остро, но быстро, у других по несколько лет имеются псориатические элементы на коже колен и локтей (дежурные бляшки).
Симптомы и течение. Клинически характеризуется появлением папул величиной от булавочной головки до монеты, розово-красного цвета и покрытых рыхло сидящими серебристо-белыми чешуйками. Папулы, увеличиваясь и сливаясь, образуют бляшки самых разнообразных очертаний и размеров, резко ограниченные от окружающей кожи.
Отмечаются три стадии развития болезни — прогрессирующая, стационарная и регрессирующая. Для прогрессирующей стадии характерно появление на коже большого количества свежих элементов, особенно в местах механической травмы, часто зудящих и склонных к росту. В стационарной стадии свежих папул не появляется, вокруг уже имеющихся образуется бледная депигментированная каемка, зуд стихает. В стадии регресса бляшки становится плоскими, уменьшается их шелушение и они постепенно рассасываются.
У 7 % больных наблюдаются поражения ногтей. Отмечается помутнение пластинки ногтей и появление на ней продольных и поперечных бороздок, «наперсточной» истыканности. Любая форма заболевания может трансформироваться в тотальное поражение, когда отдельных папулезных элементов не видно и поражена вся кожа. Эта клиническая разновидность именуется псориатической эритродермией. Она протекает более тяжело и длительно, сопровождается чувством стягивания кожи, ознобом, общим недомоганием и лихорадкой.
Лечение. Заключается в назначении седативных средств, препаратов кальция, витаминов, пирогенала. В тяжелых случаях в стационаре применяют цитостатики и системные кортикостероиды. Широко распространена фотохимиотерапия (ПУВА), которая включает прием фотосенсибилизатора (пувален, псорален и др.) с последующим облучением кожи длинноволновыми УФ-лучами (длина волны 360 мм).
Наружное лечение. В прогрессирующей стадии — 2 % салициловая мазь, кортикостероидные кремы и мази (фторокорт, лоринден-А, флюцинар). В стационарном периоде заболевания используют мази с редуцирующими средствами (сера, нафталан, деготь и др.) в возрастающих концентрациях. Рекомендуются теплые (36-38°С ) ванны через день, парафиновые аппликации, УФ-облучение. Хорошие результаты дает санитарно-курортное лечение (Мацеста, Пятигорск и др.).
Пузырчатка. Встречается у лиц обоего пола, чаще старше 40 лет. Дети болеют очень редко.
Заболевание протекает тяжело и проявляется образованием на невоспаленной коже и слизистых оболочках пузырей, быстро распространяющихся по всему кожному покрову. В мазках-отпечатках, получаемых со дна эрозий, можно обнаружить патологические клетки. Без адекватного лечения заболевание приводит к смерти. По симптомам и течению различают 4 формы болезни.
Вульгарная пузырчатка. На внешне неизмененной коже или слизистых оболочках появляются напряженные пузыри величиной с горошину, лесной орех и более, с прозрачным, постепенно мутнеющим содержимым. Пузыри вскрываются, образуя ярко-красные эрозии, или подсыхают, превращаясь в корку. На месте высыпаний остается стойкая пигментация. Общее состояние больных тяжелое, страдают бессоницей, нередко повышается температура, ухудшается аппетит.
Вегетирующая пузырчатка. Быстро вскрывающиеся пузыри образуются в полости рта, на губах, в подмышечных ямках, паховых складках, на наружных половых органах. На дне эрозий возникают легко кровоточащие разрастания (вегетации) высотой до 1-2 см. В стадии регресса отделяемое ссыхается в мощные рыхлые корки, которые причиняют мучительную боль.
Листовидная пузырчатка. Характерно внезапное появление на лице и туловище вялых пузырей в виде сгруппированных очагов. Пузыри легко разрушаются, экссудат ссыхается в пластинчатые тонкие корочки, похожие на слоеное тесто. Очень быстро патологический процесс распространяется на весь кожный покров. Слизистые оболочки, как правило, не поражаются.
Себорейная, или эритематозная пузырчатка. Начинается с образования на лице, волосистой части головы, спине, груди, иногда слизистой рта небольших пузырей, быстро ссыхающихся в корки. Под ними обнажается эрозированная поверхность. Заболевание протекает длительно и в большинстве случаев доброкачественно.
Лечение. Основные средства — кортикостероиды и цитостатики. Терапия должна приводиться непрерывно неопределенно длительный срок до полного исчезновения высыпаний. Антибиотики и сульфаниламидные препараты назначают в случаях вторичной инфекции. Местно — общие ванны с калием перманганата слабой концентрации, экстрактом пшеничных отрубей, отваром дубовой коры, антибактериальные мази или водные растворы анилиновых красителей.
Пораженную слизистую оболочку полости рта орошают теплыми растворами 0,250,5 % новокаина, риванола (1:1000), настоем ромашки, эвкалипта. Больные пузырчаткой находятся на диспансерном учете и получают при амбулаторном лечении медикаменты бесплатно. Им необходимо избегать физической перегрузки и нервного напряжения, соблюдать режим отдыха и сна. Не допускается перемена климатических условий, лечение минеральными водами на курортах.
Склеродермия. Заболевание соединительной ткани, характеризующееся ее уплотнением (склерозированием), преимущественно на коже. Встречается во всех возрастных группах. Этиология не установлена, превалирует инфекционно-аллергическая концепция. Способствуют заболеванию нейроэндокринные расстройства, иногда склеродермия развивается после травмы, переохлаждения, вакцинации, переливания крови, приема некоторых лекарственных препаратов. Имеют значение генетические факторы.
Очаговая склеродермия (ограниченная). Протекает относительно доброкачественно. В развитии болезни различают три стадии: отек кожи, ее уплотнение и склерозирование, затем атрофия и пигментация. Возникает очаг поражения чаще всего на туловище, реже на конечностях. Начинается с появления фиолетово-красного пятна, которое постепенно уплотняется и увеличивается. Субъективные ощущения, как правило, отсутствуют. Постепенно центральная часть очага приобретает желтовато-белую окраску с восковидным блеском и сглаженным кожным рисунком, делается плотной, волосы выпадают. В дальнейшей фиолетовое кольцо исчезает, уплотненный участок становится мягче, западает. На месте высыпаний остается пятно — сверхпигментированного и атрофированного участка кожи.
Генерализованная склеродермия . Начальные симптомы: похолодание пальцев, уменьшение их чувствительности и синюшный цвет. Через многие месяцы склерозированная кожа становится плотной, как дерево, гладкой, блестящей, неподвижной. На ее поверхности нередко возникают трофические язвы. Через 2-3 года в процесс вовлекается кожа лица. Лицо приобретает маскообразный вид. Ротовое отверстие суживается, истончается нос в хрящевой части, принимая клювовидную форму. Поражаются внутренние органы, прогрессирующе ухудшая состояние больного.
| Видео (кликните для воспроизведения). |
Лечение. Следует ликвидировать очаги хронической инфекции, откуда происходит сенсибилизация организма. Целесообразны антибиотики группы пенициллина и препараты гиалуроиндазы (лидаза, ронидаза, стекловидное тело). Используют витамины и препараты, способные расширять периферические сосуды (компламин, никотиновая кислота). Отмечен благоприятный эффект от назначения аденозина-трифосфата (АТФ), гипербарической оксигенации.
В стадии уплотнения применяют физиотерапевтические процедуры: ультразвук, массаж, ванны, фопофорезгидрокортизопаларфиновые аппликации, грязелечение, лечебная гимнастика и т.д.
Дети, больные склеродермией, должны находиться под диспансерным наблюдением педиатра, дерматолога и невропатолога (см. также гл. Внутренние болезни, раздел 5).
Что такое псориаз суставов, симптомы и разновидности этого заболевания, способы лечения и фото
Многие люди считают псориаз болезнью, поражающей исключительно кожные покровы человека.
Но это не так. Определенные формы данной патологии способны вызывать негативные изменения в костных тканях.
В дальнейшем они могут приводить к существенному осложнению жизни человека и даже к инвалидности.
Что такое псориаз суставов?
Псориаз, распространяющийся на кости человека, называется псориатическим артритом. В среднем он проявляется у 20-30 процентов больных, причем в 15 % случаев поражение костей является первичным признаком псориаза, и лишь затем недуг переходит на кожу.
В 70 % случаев артрит проявляет себя как осложнение уже имеющейся кожной патологии. В остальных случаях кожные и костные поражения развиваются одновременно.
В группе риска находятся люди в возрасте 30-50 лет, у молодых людей заболевание проявляет себя редко даже при наличии кожного псориаза.Как псориаз влияет на суставы? Для всех разновидностей артрита характерно воспаление суставов и частичная утеря ими работоспособности.
Возникающие в суставах опухолевые очаги снижают их подвижность, вызывают болевые ощущения и проявляются визуальными дефектами, особенно заметными при поражении недугом конечностей.
Чаще всего псориатический артрит развивается на пальцах рук, что приводит к увеличению их толщины (иногда при этом уменьшается длина) и ухудшению моторики, нередко таким симптомам соответствует псориаз ногтей.
Также артрит может проявляться в позвоночнике, в суставах ног. В этих случаях его течение будет более тяжелым.
Воспаление суставов возникает вследствие излишнего разрастания грануляционной ткани в суставной сумке. В воспаленных областях существенно повышается температура кожи, иногда она принимает синий окрас, что связано со сдавливанием сосудов опухолью.
Это — основные симптомы псориаза суставов.
Разновидности заболевания
Поражение суставов при псориазе можно разделить на следующие подвиды:
- cимметричный артрит. Характерной особенностью является поражение суставов, имеющих симметричную пару.
- Спондилоартрит. Для этой формы характерно поражение позвоночника и тазобедренной области в частности.
Заболевание опасно тем, что воспаление позвоночных суставов может приводить к системным осложнениям, например, к проблемам с работой нервной системы из-за механических повреждений нервных окончаний в области спины.
Именно эта разновидность суставного псориаза негативнее всего сказывается на работоспособности человека, так как смещение костей может привести к полной дисфункции конечностей и необратимому разрушению суставных тканей. Нередко заболевание доводит человека до инвалидности.
Различается псориатический артрит и по своим масштабам:
- при поражении одной-двух групп составов говорят о моноартрите;
- олигоартриту соответствует воспаление 3-4 суставов;
- более значительные масштабы поражения свидетельствуют о полиартрите.
Причины возникновения и диагностика
Выдвигается ряд предположений, в целом все они, так или иначе, утверждают об аутоиммунной и психосоматической природе заболевания.
Согласно самой распространенной гипотезе, нарушения работы иммунной системы приводят к тому, что она начинает отторгать здоровые ткани организма, это провоцирует развитие воспалительных процессов без влияния каких-либо патогенных внешних факторов.Такое нарушение рассматривается как генетическое, то есть как врожденное, передаваемое по наследству и не возникающее в ходе жизни.
При этом воспаление суставов свидетельствует о более тяжелых нарушениях иммунитета по сравнению с воспалением кожных покровов.
Статистически было установлено влияние различных внешних и внутренних факторов на силу проявления симптоматики. Появлению и увеличению псориатических поражений способствуют:
- стрессы;
- неправильное питание;
- вредные привычки;
- инфекционные поражения;
- прием некоторых сильнодействующих лекарств.
Диагностика проводится с помощью рентгена, взятия анализов крови и изучения состава суставной жидкости.
Для этого осматриваются кожные покровы на предмет наличия бляшек и высыпаний, которые могут коррелировать с развитием артрита, проводятся обследования на другие костные заболевания.
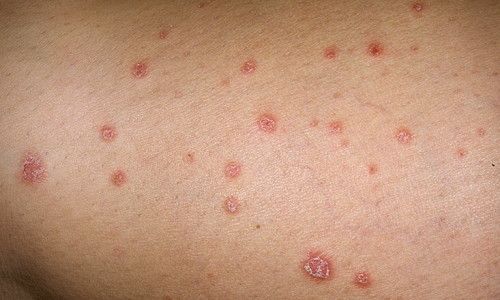
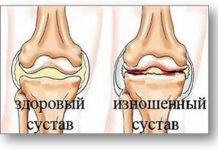
Псориаз суставов: фото
Смотрите на фото — болезнь суставов при псориазе:
Лечение псориаза суставов и костей требует более основательного подхода по сравнению с лечением кожной формы заболевания. Разнообразие эффективных методов и препаратов здесь не так велико, применение большей части наружных средств не приводит к положительному результату, так как их проникающей силы недостаточно, чтобы оказывать влияние на работу суставов.
Но при нетяжелых формах артрита возможно использование кортикостероидных мазей (Элоком, Белосалик и другие).
Чаще всего при псориатическом артрите используются сильнодействующие таблетки и инъекционные препараты.
Для лечения необходимы препараты иммунодепрессивного воздействия, обеспечивающие снятие воспаления, и обезболивающие средства для облегчения ощущений пациента.
Инъекционные препараты представлены средствами на основе моноклональных антител.
В лечении псориаза на тяжелых стадиях они обладают самой высокой эффективностью среди прочих разновидностей препаратов, хорошо снимают боли в суставах при псориазе, но их цена очень высока (вплоть до нескольких сотен тысяч рублей за одну инъекцию), также они оказывают негативное воздействие на иммунную систему организма, ослабляют ее.Данная группа представлена такими препаратами, как Стелара и Ипилимубаб.
Применение народных средств может дополнить полноценную медикаментозную терапию.
Самодельные мази на основе солидола приносят пользу на ранних стадиях заболевания.
В подобных рецептах задействуются различные травяные экстракты и масла.
Профилактические меры не гарантируют предотвращения развития такого непредсказуемого заболевания как псориаз, но повышают вероятность того, что его проявления будут менее значительными и вредоносными для организма.
Для этого необходимо отказаться от вредных привычек, нормализовать режим сна и питания, избегать стрессов и заниматься физкультурой.
Кожных заболеваний НЕТ — КАКИЕ БОЛЕЗНИ проявляются на коже
Хорошие дерматологи говорят, что кожных заболеваний вообще нет. Все заболевания, которые мы видим, связаны с внутренними органами.
Кожа — это один из самых загадочных органов. Хорошие дерматологи говорят, что кожных заболеваний вообще нет. Все заболевания, которые мы видим, связаны с внутренними органами. Основное кожное заболевание — это чесотка и укусы клещей. Всё остальное связано с заболеваниями кишечника, лимфы и других внутренних органов.
Кожа является мощнейшим выделительным органом. Она спасает организм от инфекции. Если бы не было высыпаний на коже, то все это пошло бы вовнутрь. На коже высыпает, по сути дела, гной. Гной — это мертвые лейкоциты с лизированными бактериями. Он бывает нескольких видов. Вирусный (высыпания при герпесе), такие высыпания, как правило, очень болезненны. Вирус поражает нервные проводники, которые подходят к местам высыпания.
Если что-то болит при высыпании, то это вирус. Бактерии ведут себя по-другому. Бактерии не бывают прозрачными. Если это стафилококк белый, кожный, то это будут белые высыпания. Если это золотистый стафилококк, то это будут зелёные угри, поражающие все 5 слоёв кожи. По одному виду высыпания на коже, можно сказать, какая у человека бактерия.
В Риге была женщина с кожной проблемой, которую не могла решить 10 лет. У неё была на лице очень сильная угревая сыпь. Она лечилась у всех ведущих косметологов, ей несколько раз делали пилинги и т.д. Оказалось у неё золотистый стафилококк. На коже другого ничего не бывает. Это знает студент первого курса. В данном случае нужны антибиотики противостафилококковые, нужны гама-глобулины.
Глисты не вегетарианцы. Они не питаются овощами и фруктами. Если их не устраивает внутренняя среда человека, то они её покидают. А вот если человек кушает много сахара, то это требуют глисты. Проводились десятки экспериментов, когда ставили в закрытые коридоры, лабиринты банки со сладостями. И кошка, у которой был бычий цепень, безошибочно находила эту банку. В других экспериментах кошка находила тот продукт, который любил бычий цепень. Совершенно точно установлено, что паразиты управляют человеком в плане вкусовых пристрастий. Если у ребенка острицы, то он будет сильно любить сладкое, которое является лёгкой энергией для глистов. Когда ребенок излечивается от глистов, он вполовину снижает потребление сахара.
Кожа состоит из межклеточного пространства и клеток, которые находятся в свободном плавающем режиме, и сосудов, которые проходят через межклеточное пространство. В другом направлении проходит лимфатическая система. Лимфатическая система — это протоки, которые забирают межклеточную жидкость, очищают её.
Например, кожу прокололи чем-нибудь, и попали бактерии. Лейкоциты находятся в крови. Они не живут в межклеточном пространстве. Через стенку сосудов выходят лейкоциты (макрофаги, лимфоциты) и начинают лизировать, т.е. уничтожать бактериальный очаг. В результате появляется гной.
Есть два способа решения вопроса.
Первый: если лимфоциты поглотили бактерии, то они уходят в лимфу через кожу или в кровь. Если гнойник большой, то все уходит в лимфу.
Почему возникает ангина, насморк? Насморк это выход-гнойной лимфы.
В лимфатическом узле есть 10 входов и один выход. Лимфатический узел поделён на сектора. В этих секторах происходит расщепление бактерий. Дальше идёт выход наверх. Со следующего участка следующий лимфоузел второго порядка, потом третьего порядка и т.д. Чем шире участок корреспондируемого забора, тем шире лимфоузел.
Ситуация: возник кожный стафилококк. Инфекция пошла в лимфатический узел. Стафилококк уничтожить очень трудно. Лимфатический узел начинает уничтожать эти стафилококки, но он не справляется.
Что произойдёт? Резко замедлится отток. И нервная система будет решать вопрос вывода гноя через кожу. Возникнут подготовительные условия, будет образовываться дорожка. Через эту дорожку будет выходить лейкоцитарная масса. Возникнет бугорочек. Если белый стафилококк, то белый бугорочек, если золотистый, то зелёный бугорочек. Возникнет прыщ.
Если человек начнёт выдавливать, то он разносит инфекцию по всему межклеточному пространству. Если забит узел второго порядка, что будет с прыщом? Он будет увеличиваться. Если забит лимфоузел дальше, то поверхность ещё больше будет увеличиваться. Если это грибок, то лейкоциты никогда не поведут его в лимфатическую систему по одной простой причине: грибок идёт стройными рядами и соединён грибницей, поэтому, если лейкоцит потянет в лимфоузел, то лимфоузел будет забит, если во второй лимфоузел, то заблокируется вся лимфатическая система. В организме есть закон: грибковую инфекцию всегда сбрасывать через кожу. Поэтому, все, что на коже появляется, шелушащееся, трескающееся, зудящее на любых местах: на ладонях, стопах, на межпальцевых промежутках, практически на любых местах, это всё грибковое.
Потому что лимфатическая система от грибка просто задыхается, умирает. Обратите внимание, где у ребёнка диатез? Он наблюдается в зоне больших лимфатических узлов. Это щёчки, сгибательные поверхности, ладошечки, запястья, паховые складочки или ягодички, животик. Лимфа поражается в зоне крупных лимфатических узлов.
Диатез — это не заболевание, это грибковая инфекция, смешанная с нарушением иммунитета и дизбактериозом. При диатезе у ребёнка всегда присутствует грибок. Мы неправильно называем это аллергией. Аллергия — это неправильная реакция организма на чужеродные белки. Но не факт, что эти белки пойдут через кожу. А вот грибы всегда идут через кожу. У детей с ослабленным иммунитетом, с дизбактериозом кишечника развивается грибковое поражение.
Грибы могут быть разные, начиная от кандиды и заканчивая аспергелиусами. Если плюс к этому поражена лимфатическая система, то возникают бронхиты. Мы так и говорим — триада. Сначала аденоиды, т.е. лимфоузлы носа, потом миндалины — это лимфоузлы гортани, потом присоединяется хронический абструктивный бронхит, и четвёртый этап это бронхиальная астма, и ребёнок уходит на инвалидность.
А начинается всё с банального диатеза. По мере того, как кожа перестаёт справляться, подсоединяются другие выделительные системы. Существует три системы входа: дыхательная, пищеварительная и мочевыделительная плюс кожа. И пять — выхода. Получается, что кожные заболевания через кожу лечить бесполезно. Всё, что связано с мазями, косметологией — не эффективно. Эффективно: внутренняя очистка и противобактериальные программы.
Мы уже говорили, что психология играет роль. Еда играет роль. Отсутствие воды и присутствие токсических жидкостей (компот, какао, чай, искусственные соки), паразиты, вирусы, бактерии, медикаменты, наследственность (при рождении мама передает определённые типы вирусов, бактерий, например, папиломавирус).
Существует 10 типов папиломавируса и 6 канцерагенов.
Канцерогенные типы папиломовируса вызывают онкологические заболевания. Если у человека на коже очень много родинок, бородавок, это значит, что в организме присутствует вирусный агент. При снижении иммунитета возникает серьёзная проблема риска онкологической патологии.
Кожа очень сильно защищена. Если папиломовирус высаживается на слизистой (гортань, уретра, влагалище у женщин, шейка матки), то процесс усугубляется в десятки раз. Если кто-то знает, что у него образуется большое количество родинок, то это склонность ведёт к полипозу. Полипоз опасен на шейке матки, в матке, в желудке. Поэтому полипы надо удалять лазером или проводить противовирусные программы.
Родинки нельзя облучать, нельзя массировать, срезать, отрывать. Их нужно коагулировать. Бывают случаи, когда после приёма серы с микрогидрином в течение полгода наблюдается массовое рассасывание родинок.
Сера обладает мощным противовирусные действием, принимать надо по одной капсуле 3 раза в день. Но ещё необходимо стимулировать иммунитет — это жир печени акулы и Активин (Activin). Обнаружили это случайно. Никто не планировал, что у человека пройдут родинки. Через полгода приёма серы по другим причинам (артрит, остеохондроз) около двух десятков людей отмечают значительное уменьшение родинок. Они просто отпадают.
Какие препараты действуют на кожу? Есть стандартные схемы.
Еда. Она должна быть вегетарианской на 80 % и содержать клетчатку для поддержания чистоты кишечника. Даже при простом детском диатезе нужно пить только воду, желательно не хлорированную.
Обследование: ИФА крови на лямблии, описторхии, на 6 типов папиломовируса канцерогенного, на токсокароз и кандиду. На другие виды грибов не обследуют.
Гриб оспергилиус — это серьезная проблема. Он поражает бронхи. Каждый пятый житель планеты страдает кандидозом.
Выделены отдельные врачи, которые называются кандидологами. К сожалению, у лейкоцитов отсутствует фермент, растворяющий кандиду и организм перед кандидой практически беззащитен. Если иммунитет справляется с вирусами, то с кандидой он не справляется. Все, что у ребёнка на слизистой молочница, стоматит — это всё кандида. Ни в коем случае нельзя применять химические антибиотики. Бактерии с грибками находятся в разных нишах, и грибки питаются антибиотиками. Если человек принимает антибиотик (кроме коры муравьиного дерева), он размножает грибок.
Кожа лечится по полгода. Нужно воздействовать всем комплексом, т.е. психология, еда, вода, провести 2-3 противопаразитарных программы.
Противопаразитарная программа состоит из 3-х частей:
противогрибковая, противобактериальная, противопаразитарная.
Потом идёт реабилитация: люцерна, витамины А, Е, цинк, селен, сера. Сера входит в белок, который поддерживает упругость кожи. Этот белок называется метионин. Коллагены состоят из серы. Серы мы получаем очень мало. Она есть в зелёном горошке, соево-бобовой группе. Многие не очень любят эти продукты. Поэтому мы недополучаем серу из еды, что приводит к ускоренному старению, дряблости кожи.
Тургор кожи зависит от качества коллагенновых волокон, а они зависят от серы. То, что касается клещей — это демодекоз.
Что такое искусственный антибиотик? Учёные пытались подсмотреть, каким образов натуральные препараты действуют на бактерии. Какие-то натуральные препараты расщепляют мембрану, какие-то блокируют ферменты, какие-то лишают бактерию репродукции. Все антибиотики разделены на классы. Мы воспроизвели частично природные антибиотики. Смотрели, как действует чеснок, йод. Мы знаем механизмы, как природа борется. Синтезировали разные группы антибиотиков. Но природа более мудрая, чем мы с вами, поэтому желательно брать все, что продумала природа, во всяком случае, это безопасно для живого организма и губительно для вирусов и бактерий.
Кожа не пропускает через себя крупномолекулярные жиры. Поэтому 80% кремов через кожу не проходят. Если бы эта проблема была решена, то в медицине не было бы внутривенного и орального введения лекарств. Все бы мазали на кожу. Зачем нужно было бы уничтожать бактерии ЖКТ? Мы бы взяли антибиотик, намазали на всю поверхность кожи с кремом, и всё бы оказалось внутри. Но ничего подобного. Кожа через себя ничего не пропускает. Если нас опустить в повидло на два часа или в навоз. То ничего не произойдёт. Мы будем отдельно, навоз отдельно.
Если бы кожа обладала впитывающим фактором, мы бы всасывали, как губки, всё, что есть плохого. Кожа имеет мощный барьер, который не пропускает ничего. Но, к сожалению, пропускает токсические вещества: ацетоны, хлор.
Против химических токсинов кожа не приспособлена, но природные токсины она не пропускает. Это очень хорошо. Потому, что покупался в воде, наловил бактерий, посидел на траве, собрал всё, что на траве было. Если кожа не повреждена, то человек и грибком не заболеет, хотя будет полностью находиться в грибковой атмосфере. А если есть мелкие царапины, пятнышки, эрозии, то тогда всё проникает внутрь. опубликовано econet.ru
| Видео (кликните для воспроизведения). |
Понравилась статья? Тогда поддержи нас, жми:
Источники
Школа здоровья. Остеопороз (+ CD-ROM) / О. М. Лесняк и др. — М. : ГЭОТАР-Медиа, 2012. — 945 c.
Синельникова, А. А. 323 рецепта против подагры и других отложений солей / А. А. Синельникова. — М. : Вектор, 2013. — 128 c.
Бобрович, П. В. Лечимся дома. Артрит / П. В. Бобрович. — М. : Попурри, 2010. — 208 c.- Бунчук, Н. В. Ревматические заболевания пожилых (избранные) / Н. В. Бунчук. — М. : МЕДпресс-информ, 2014. — 272 c.
- Ревматоидный артрит. — Москва: Гостехиздат, 1983. — 240 c.

Добрый день! Я работаю ортопедом в государственной поликлинике 11 лет в г. Москва.
Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова;
Специальность: ортопед;
Стаж: 11 лет.