Содержание
Особенности малоинвазивной техники эндопротезирования тазобедренного сустава
Преимущества и недостатки малоинвазивного эндопротезирования тазобедренного сустава
За последние годы широкое распространение получили мапоинвазивные технологии эндопротезирования тазобедренного сустава. Основные преимущества данной технологии заключаются в значительном уменьшении объема интра- и послеоперационной кровопотери; существенном уменьшении болевого синдрома в послеоперационном периоде; значительном снижении потребности в наркотических анальгетиках или полном отказе от них, что снижает риск дыхательных нарушений и гипостатических пневмоний; сокращении сроков стационарного лечения и послеоперационной реабилитации; возможности ранней активизации (в первые 3 суток), а также переходе к общему режиму в течение 7-10 суток; сокращении общих сроков пребывания в стационаре; снижении риска инфекционных, тромбоэмболических осложнений и осложнений со стороны сердечно-сосудистой и нервной систем; уменьшении или полном отсутствии социальной дезадаптации в силу раннего возвращения к обычной жизни.
Особую значимость данные технологии приобретают у лиц пожилого возраста, особенно при переломах шейки бедренной кости за счет меньшей, как правило, мышечной массы, хорошей смещаемости кожи и кожно-мышечной раны. Нередко у таких больных в ходе операции выявляют сопутствующие дегенеративные изменения в суставе, что предопределяет цементную фиксацию компонентов эндопротеза.
В то же время следует отметить, что минимальный разрез (доступ) и малоинвазивные технологии эндопротезирования тазобедренного сустава — понятия, качественно отличающиеся друг от друга. Минимальный разрез при традиционной технике операции может только увеличить травматизацию тканей и затруднить работу хирурга. Малоинвазивные технологии предполагают сочетание анатомически обоснованного нетрадиционного минимального разреза (разрезов) у лиц определенной конституции с применением специального инструментария и оптических средств, улучшающих интраоперационную визуализацию.
Основными направлениями совершенствования минимально инвазивного эндопротезирования тазобедренного сустава являются: оптимизация хирургического доступа, адаптация существующего и разработка специального инструментария, выбор эндопротезов определенного дизайна, совершенствование способов интраоперационной визуализации, накопление опыта и подготовка хирурга.
Минимально инвазивное эндопротезирование тазобедренного сустава (MIS) может быть выполнено и у лиц с избыточной массой тела, когда разрез кожи, подкожной клетчатки и фасции может быть стандартным. Однако вмешательство направлено на сохранение капсулы и связок сустава, минимальное повреждение мышц, даже отказ от рассечения их в ходе доступа, сохранение прикрепления мышц — коротких ротаторов бедра и правильную установку эндопротеза в измененной пространственной ориентации.
Экспериментально-клинические исследования позволили установить преимущества и недостатки эндопротезирования из ограниченных доступов к тазобедренному суставу. Так, преимущества заднебокового доступа заключались в простоте выполнения, отсутствии необходимости рассечения ягодичных мышц, хорошей визуализации заднего края и задней колонны вертлужной впадины, меньшей кровопотере, более ранних сроках функционального восстановления и социальной реадаптации, возможности применения как бесцементной, так и цементной техники. В то же время, среди недостатков доступа следует отметить необходимость пересечения коротких ротаторов бедра, риск повреждения ветвей латеральной огибающей бедренную кость артерии с кровотечением, недостаточную визуализацию передних отделов вертлужной впадины при минимальной мобилизации мышц, риск заднего вывиха при избыточной мобилизации мышц в ходе доступа.
Преимущества переднебокового доступа заключались в хорошей визуализации вертлужной впадины, сохранении прикрепления мышц ротаторов бедра, возможности применения как бесцементной, так и цементной техники, уменьшении послеоперационного болевого синдрома, более ранних сроках функционального восстановления и социальной реадаптации. Среди недостатков передне-бокового доступа были отмечены несколько большая кровопотеря, необходимость рассечения средней и малой ягодичных мышц в ходе доступа, несколько большая сложность удаления головки при переломе шейки бедренной кости.
Среди преимуществ переднего доступа были выделены минимальное повреждение мышц, отсутствие необходимости в их рассечении, сохранение прикрепления мышц-ротаторов бедра, средней ягодичной мышцы, возможность применения как бесцементной, так и цементной техники. Кроме того, отмечаются меньшая кровопотеря и болевой синдром, короткие сроки функционального восстановления и социальной реадаптации. В то же время, следует учитывать относительную трудоемкость операции, ограниченные возможности применения у тучных и мышечных пациентов, худшую визуализацию вертлужной впадины и проксимального отдела бедренной кости, невозможность применения методики при наличии выраженных остеофитов в области заднего края вертлужной впадины, при грубых ее изменениях на фоне дегенеративного процесса или при гипертрофических ложных суставах шейки бедренной кости, повышенный риск осложнений.
Наиболее сложным следует считать минимально инвазивное эндопротезирование тазобедренного сустава из двух доступов (MIS — 2 incision). При сомнительном отношении к минимальному повреждению мышц, сохранению прикрепления мышц-ротаторов бедра доступ относительно трудоемкий, увеличивает продолжительность операции, создает серьезные затруднения в установке компонентов эндопротеза из-за недостаточной визуализации вертлужной впадины и проксимального отдела бедра, требует рентгеноскопического сопровождения и повышает риск осложнений.
Что касается предоперационного планирования, то оно не отличается от стандартного, но должно быть более тщательным и пунктуальным.
Особенности хирургической техники малоинвазивного эндопротезирования тазобедренного сустава
Положение больного — на боку. После подготовки операционного поля наносят разметку: отмечают наиболее выступающий проксимальный край большого вертела, его переднезаднюю срединную линию, на которой делают отметку на 2 см дистальнее верхушки большого вертела. Эта точка соответствует середине разреза. Разрез длиной 7 — 9 см производят под углом 30° к длинной оси бедра в направлении вверх и кзади через середину отметки. Обнажают широкую фасцию на 1 см в обе стороны разреза. Рассекают широкую фасцию строго вдоль её волокон, при этом разрез не совпадает с разрезом кожи, а располагается под углом 15 — 20° к длинной оси бедра. С помощью элекгрокоагулятора обнажают большую ягодичную мышцу сверху и сзади вдоль её волокон. Рассекают слизистую сумку, обнажают большой вертел и среднюю ягодичную мышцу. Пальцем находят седалищный нерв, защищают его ретрактором.
Размотка кожного разреза при малоиивазивном хирургическом доступе.
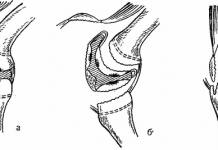
Начиная от переднего края большого вертела, вводят изогнутые ножницы в углубление средней ягодичной мышцы вдоль её волокон, двумя двусторонними ретракторами разводят пучки средней ягодичной мышцы, обнажают сухожилие малой ягодичной мышцы, проходящее косо относительно разреза средней ягодичной мышцы.
Делают L-образный разрез в малой ягодичной мышце, начиная проксимально вдоль волокон и продолжая до разреза средней ягодичной мышцы. Затем пересекают 1,5 — 2 см малой ягодичной мышцы вдоль линии разреза средней ягодичной мышцы. Электрокоагулятором продлевают оба разреза до переднего края большого вертела. Затем удаляют двусторонние ретракторы. Медленно ротируя бедро кнаружи, отделяют электрокоагулятором переднюю четверть средней ягодичной мышцы и малую ягодичную мышцу от большого вертела и от капсулы сустава. Стараются сохранить мышцы в виде единого блока.
| Введение ножниц через волокна средней ягодичной мышцы (а); обнажение малой ягодичной мышцы и разметка разреза (б) | L-образный разрез малой ягодичной мышцы (а); отсечение малой и средней ягодичных мышц от передней части большого вертела (б). |
Между капсулой и сухожилием малой ягодичной, влагалищем четырехглавой мышц вводят большой однозубцовый ретрактор, помещая его на передне-верхний край вертлужной впадины. Придают ноге положение приведения, сгибания и наружной ротации. После обнажения капсулы ее вскрывают и иссекают. Выбирают ориентиры и проводят измерения перед тем, как вывихнуть бедренную кость, чтобы после реконструкции можно было сравнить полученную длину ноги и «offset» бедра с изначальными данными. Ногу приводят, сгибают и ротируют кнаружи. Вывихивают бедро. Обнажают головку бедренной кости. С помощью направителя для остеотомии определяют уровень и линию остеотомии, согласуй с данными предоперационного планирования.
Определение уровня опила бедренной кости с помощью направителя и согласование с данными планирования.
Доступ к вертлужной впадине обеспечивают специальными ретракторами, обеспечивающими нужную степень визуализации.
Затем резецируют по кругу вертлужную губу. Остеофиты можно резецировать слегка изогнутым остеотомом как до установки вертлужной чашки, так и после. Рассверливание вертлужной впадины начинают наибольшей низкопрофильной шаровой фрезой, которой достигают дна вертлужной впадины в необходимом направлении.
Установка ретракторов для обеспечения необходимой визуализации вертлужной впадины.
Обработка вертлужной впадины низкопрофильной фрезой (а); направление дрели при обработке фрезой (б); низкопрофильная фреза (в).
Чашки низкопрофильных фрез отличаются от обычной полусферы. Их внешний край включает дополнительные 4 мм над уровнем полусферы и отмечены специальной линией, указывающей край обычной полусферической фрезы.
Установку чашки осуществляют офсетным импактором с А-образным латеральным направителем.
| Установка направителя по заданному углу антеверсии. | Ориентация направителя при установке вертлужного компонента эндопротеза. |
Доступ к бедренной кости обеспечивают с помощью длинного бедренного элеватора. Приподнимают проксимальный конец бедренной кости, тем самым одновременно защищают проксимальную часть раны. Сгибают бедро, приводят его и ротируют кнаружи. Поместив большой однозубцовый ретрактор в грушевидное отверстие, оттягивают отводящие мышцы назад. Вводят клиновидную развёртку Charnley. С помощью коробчатого остеотома удаляют губчатую кость из медиальной части большого вертела и латеральной части шейки бедра. Некоторые хирурги предпочитают удалять медиальную часть большого вертела конусными развертками.
Отведение мышц ретрактором (а); введение торцевого римера в костномозговой канал бедренной кости (б); удаление губчатой кости из медиальной части большого вертела и латеральной части шейки бедра с помощью коробчатого остеотома (в).
Рассверливание костномозгового канала может потребоваться для правильной установки последнего рашпиля, особенно при цилиндрической форме канала. При конусной форме бедренного канала в метафизарной зоне целесообразно использовать эндопротезы клиновидные.
| Разработка метафизарной части бедра торцовыми римерами. | Использование наконечника (централизатора) для рашпиля. |
При рассверливании костномозгового канала используют наконечник рашпиля, который позволит центрировать его в рассверленном канале и предотвратить варусное или вальгусное смещение эндопротеза. Далее обрабатывают бедренную кость рашпилями.
С помощью тест шейки и примерочных головок восстанавливают запланированную длину ноги, «offset», объём движений и стабильность.
Остальные этапы операции не отличаются от вышеперечисленных.
| Обработка бедренной кости рашпилями (а); использование рашпилей с шагом в 1 мм до достижения нужной формы и глубины разработки (б). | Использование тест головки на рашпиле. | Введение ножки эндопротеза (а); импакция головки на конус ножки (б). |
Рану закрывают при внутренней ротации и отведении бедра. Просверливают в вертеле два отверстия с латеральной стороны на переднюю и проводят сквозь них толстые лавсановые нити (а); подшивают малую и среднюю ягодичные мышцы к вертельному ложу (б).
Р.М. Тихилов, В.М. Шаповалов
РНИИТО им. Р.Р. Вредена, СПб
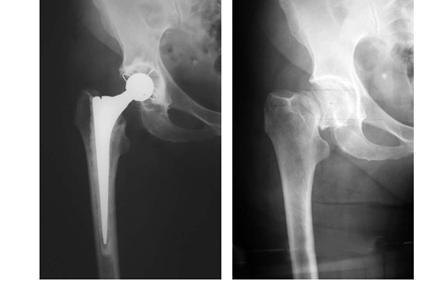
Ревизия эндопротеза сустава
Хирургическая процедура по замене старого эндопротеза на новый называется ревизионное эндопротезирование. Как и любая повторная операция, она гораздо сложнее и проблематичнее первичного эндопротезирования, поэтому требует от врача высокого профессионализма и современного медицинского оснащения. При успешной замене протезов и правильной реабилитации естественные движения восстанавливаются, но иногда с некоторыми ограничениями.
В чем суть вторичного эндопротезирования?
И первичное и повторное вмешательство имеют одинаковую цель — облегчить боль, и восстановить утраченные двигательные функции сочленения.
Процедура по замене больных суставов на искусственные эндопротезы предлагается пациенту, если консервативное лечение оказалось безрезультатным. Протезирование помогает избежать инвалидности и вернуться к нормальному образу жизни. Во время частичной или полной замены изношенного сустава устанавливается протез из металлических и пластмассовых компонентов, с продолжительностью эксплуатации от 10 до 20 лет. Однако со временем возникают проблемы, при которых требуется замена (ревизия) старого протеза на новый. В отдельных случаях замещается только часть, а в других приходится заменять протез полностью.
Показания к операции в зависимости от причины
Вернуться к оглавлению
Особенности проведения ревизионного эндопротезирования
Подготовка
Для успеха ревизионной операции пациент проходит тщательный медицинский осмотр, т. к. общее состояние здоровья важно для процедуры по замене сустава. Пациентам с хроническими заболеваниями требуется разрешение врача, контролирующего болезнь. Перед операцией назначаются тесты, чтобы выяснить противопоказания, и определить факторы риска:
- Рентген-тест. Снимки вокруг области замены сустава показывают ослабление или изменение положения компонентов протеза.
- КТ или МРТ. Проводится для подтверждения оснований к эндопротезированию и оценки состояния костей.
- Лабораторные тесты. Анализ крови или мочи берется, чтобы выяснить биохимические параметры, оценить общее состояние пациента, и подтвердить отсутствие инфекции.
Вернуться к оглавлению
Этапы операции
- Ревизия проводится под общей, эпидуральной или региональной анестезией, которая подбирается в зависимости от состояния больного и сложности операции.
- Надрез делается по линии первого разреза, однако во второй раз он может быть длиннее, чтобы была возможность удалить старые компоненты.
- Врач осматривает мягкие ткани в суставе, чтобы убедиться, что они не инфицированы, а также проводит оценку деталей старого протеза для выяснения степени изношенности.
- Хирург удаляет первичный имплантат очень осторожно, стараясь сохранить как можно больше кости. Если в первичной операции использовался цемент, то удаляются его остатки. Устранение цементных остатков — это трудоемкий процесс, повышающий сложность и продолжительность операции.
- После удаления первого эндопротеза хирург оценивает поверхности костей для имплантации нового. Иногда потеря костной массы вокруг сустава довольно значительна, тогда врачу приходится выполнить добавление некоторых деталей, чтобы компенсировать костный дефицит.
- Врач вставляет ревизионные эндопротезы, закрепляет и проверяет движение сустава.
- Для сбора жидкости в околосуставное пространство вводится дренаж.
Вернуться к оглавлению
Послеоперационный период
Пациент остается в стационаре на несколько дней для контроля за заживлением раны и показаниями жизненных функций — пульсом, сердечным ритмом, артериальным давлением и др. После операции пациенту делают ингаляцию с кислородом, используя носовые катетеры или лицевую маску. Обязателен прием противовоспалительных и обезболивающих лекарств, антибиотиков. Чтобы противодействовать образованию тромбов, на ноги надеваются антитромботические повязки.
Возможные последствия и осложнения
Как и любая операция, вторичное эндопротезирование имеет свои риски, которые врач обязан обсудить с пациентом.
Иногда операция по замене старых протезов — последняя возможность, на которую рассчитывает человек с изношенными протезами. Но он должен понимать, что при ревизионных вмешательствах диапазон движения конечности может быть уменьшен, а риск осложнений увеличен. Например, при первичной замене тазобедренного сустава риск возникновения инфекции составляет 0,3—1%, а при вторичной уже 40%. Инфекция в области эндопротеза — тяжелейшее осложнение, вызывающее сильную боль, отеки и нарушение двигательных функций. Особенно опасен период в хронической фазе при свище, из которого постоянно сочится гной. Кроме инфекции, ревизионная операция может осложниться:
Инфекция, занесенная во время операции, причиняет пациенту сильную боль в области искусственного сочленения.- трудным заживлением раны;
- кровотечениями;
- переломом костей во время вмешательства;
- повреждением кровеносных сосудов или нервов.
Вернуться к оглавлению
Восстановление после ревизионного эндопротезирования сустава
Особенности реабилитации зависят от вида замененного импланта, способа его фиксации, причины замещения и сопутствующих осложнений, поэтому план восстановления разрабатывается индивидуально для каждого больного. Пациенту необходимо терпение и упорство, так как выздоровление после ревизионной операции требует больших усилий и много времени. После выписки из больницы за раной требуется особо бережный уход. Обязательны ежедневные тренировки суставов, посещение специальных физиотерапевтических процедур.
Замена (протезирование) тазобедренного сустава:
Протезирование тазобедренного сустава видео
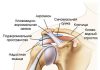
Замена тазобедренного сустава или тотальное эндопротезирование тазобедренного сустава — это хирургическая операция, в ходе которой заменяется весь или часть тазобедренного сустава на искусственное устройство (протез), чтобы восстановить подвижность суставов и уменьшить боль.
Тазобедренный сустав представляет собой своего рода шарнир, где головка бедренной кости (кость бедра) присоединяется к тазу при помощи вертлужной впадины. Он позволяет совершать большой объём движений, таких как сгибание и разгибание, отведение и приведение, наружный и внутренний поворот.
Хирургия тазобедренного сустава в основном проводится у пожилых людей. Операция, как правило, не рекомендуется молодым людям.
Показания к замене тазобедренного сустава
— Приступы боли, которые не реагируют на лечение в течение 6 месяцев и более;
— Тяжелый остеоартрит или другие виды артрита, которые вызвали дегенеративно-дистрофические изменения, подтвержденные рентгеновским исследованием;
— Невозможность работать, спать, или двигаться из-за боли в бедре;
— Асептический некроз;
— Врожденные аномалии тазобедренного сустава;
— Переломы шейки бедра и последствия перенесенных травм;
— Некоторые виды опухолей;
— Аутоиммунные процессы, при которых организм начинает производить антитела к собственной хрящевой ткани;
— Нарушение кровоснабжения головки бедра.
Решающую роль в принятии решения о замене сустава имеет комплексная оценка таких факторов, как выраженность болевого синдрома и степень функциональных нарушений и патологических изменений сустава, возраст и общее состояние пациента.
Противопоказания к эндопротезированию тазобедренного сустава
| Видео (кликните для воспроизведения). |
— Заболевания и повреждения кожи в области бедра
— Паралич четырехглавой мышцы
— Заболевания периферических сосудов голени и стопы
— Тяжелые психические расстройства
— Серьезные физические заболевания (рак, метастазы)
— Патологическое ожирение (более 130 кг)
Виды тазобедренных эндопротезов
Современная медицина располагает около 60 различных типов конструкций и изготовленных из разных материалов протезов тазобедренного сустава. Однако их можно разделить на несколько видов:
1. По способу протезирования:
— однополюсное протезирование, когда выполняется замена только головки бедренной кости;
— двухполюсное (тотальное), при котором заменяется как головка, так и вертлужная впадина тазобедренного сустава.
2. По способу фиксации протеза:
— Протезы с бесцементной фиксацией. Фиксация протеза достигается за счет прорастания окружающей костной ткани в шероховатую поверхность эндопротеза. Такие протезы, как правило, устанавливаются пациентам молодого возраста.
— Протез с цементной фиксацией, при которой протез крепится с помощью специального костного цемента. Этот протез подходит пациентам старшего возраста.
— Комбинированный протез, в котором чашка крепится бесцементным способом, а ножка при помощи цемента.
3. По материалу трущихся поверхностей (узлу трения):
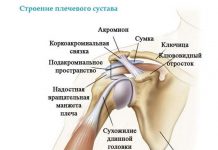
Любой протез тазобедренного сустава состоит из трех частей:
1. Пластиковой чашки, которая заменяет вертлужную впадину;
2. Металлического шара, который заменяет головку бедренной кости
3. Металлического стержня, который крепится к валу кости, чтобы обеспечить прочность конструкции протеза.
Для изготовления искусственного сустава используются специальные материалы, биологически совместимые и безвредные для организма. Сочетание материалов эндопротеза, контактирующих между собой называется узлом трения.
— Металл – пластик.
Это самая распространенная и наиболее бюджетная комбинация, обеспечивающая надежное функционирование искусственного сустава. Из недостатков можно выделить только износ пластика и необходимость в повторной операции. Поэтому такие конструкции рекомендованы пожилым пациентам с низкой двигательной активностью.
— Керамика-пластик.
В данном эндопротезе чашка изготавливается из пластика, а головка искусственного сустава из алюминиевой или композитной керамики. Такой протез обеспечивает приемлемый уровень износа при невысокой активности пациента, поэтому рекомендуется пациентам старшего возраста с невысокой активностью. Конструкцию отличает невысокая стоимость (дороже чем метал-пластик). К недостаткам также относится износ пластика.
— Керамика – керамика.
Подобные конструкции протезов изготавливаются из композитной розовой керамики. Керамические протезы отличаются высокой износостойкостью, биологической совместимостью и возможностью изготовления головки большого диаметра, что обеспечивает увеличение амплитуды движений в суставе. Керамика отлично зарекомендовала себя в применении молодым активным пациентам и женщинам, планирующим беременность.
Из недостатков керамических эндопротезов можно назвать высокую стоимость и риск раскола.
— Металл – металл.
Это одна из совершенных конструкций, обладающих высокой прочностью и минимальным износом, изготовляемых из очень прочного высокоуглеродистого метала. Срок службы такого эндопротеза составляет 20 лет, поэтому они с успехом применяются у молодых, активных пациентов. Однако имеются некоторые данные о токсическом воздействии ионов металлов на организм. Также среди недостатков и высокая стоимость протеза.
Подготовка и ход операции
Что бы определить, являетесь ли вы кандидатом для процедуры эндопротезирования тазобедренного сустава, требуется обширная дооперационная оценка вашего бедра. Помимо этого устанавливаются факторы, повышающие риск послеоперационного осложнения, проводится оценка сердца и легких, выполняется серия анализов, включая рентгеновские снимки.
В ходе осмотра тазобедренного сустава специалист определяет состояние пораженной области и подбирает протез наиболее подходящий для конкретного случая.
В случае избыточного веса у пациента, врач может попросить его похудеть перед операцией, чтобы уменьшить нагрузку на новое бедро и, возможно, снизить риски хирургического вмешательства.
Операция, как правило, выполняется с использованием общей или спинальной анестезии. Хирург-ортопед делает надрез вдоль пораженного бедра, обнажая тазобедренный сустав, после чего головка бедренной кости и поврежденный хрящ из вертлужной впадины вырезаются и удаляются.
Металлический шар, имитирующий головку сустава, и металлический стержень вставляют в бедро (бедренную кость), а пластиковое гнездо помещается в расширенную чашку таза. Пластическая, керамическая или металлическая прокладка вставляется между новым шаром и гнездом для обеспечения гладкой поверхности скольжения.
Искусственные компоненты эндопротеза фиксируются на месте. Поврежденные мышцы и сухожилия на костях заменяются, после чего разрез зашивается.
После операции накладывается повязка на область бедра. Возможно, небольшие дренажные трубки будет размещены во время операции, чтобы слить избыток жидкости из области сустава.
Операция по замене тазобедренного сустава занимает несколько часов.
Уход в послеоперационный период
После операции пациент обычно испытывает боли от умеренных до сильных. Внутривенные или эпидуральные анальгетики являются эффективным в борьбе с послеоперационной болью. Она должна постепенно уменьшаться, а на третий день после операции оральных обезболивающих может быть вполне достаточно, чтобы контролировать боль. Обезболивающие препараты желательно применять за час или около получаса, прежде чем ходить или просто изменить позицию. Уже на второй день после операции больному разрешается присаживаться и делать легкие упражнения для мышц оперированной конечности. На третьи сутки разрешается ходить с костылями или ходунками. Швы, как правило, снимают на 10-12 сутки.Обычно пациент остается в больнице в течение недели после операции. В начале реабилитации придется пользоваться костылями. Однако, некоторым людям, возможно, потребуется дальнейшее восстановление и помощь после операции, как, например, размещение в блоке реабилитации, пока подвижность улучшится, и человек может спокойно жить без посторонней помощи. Такие реабилитационные центры оказывают интенсивную физиотерапию, чтобы помочь в восстановлении мышечной силы и гибкости в суставе.
Очень важно после операции снизить нагрузку на новый сустав. Бедро не будет иметь такой же диапазон движения, как ранее, хотя, в конечном итоге, пациент должен иметь возможность вернуться к привычному уровню активности. Все же в будущем нужно избегать энергичных видов спорта, таких как катание на лыжах или контактные виды спорта.
Специальные меры предосторожности
Поскольку новый сустав имеет ограниченный диапазон движения, необходимо принимать специальные меры предосторожности, чтобы избежать вывиха сустава, в том числе:
— Избегайте перекрещивания ваших ног или лодыжек сидя, стоя или лежа.
— Садясь, дерите ноги на расстоянии не менее 15 см друг от друга.
— Когда вы сидите, держите колени ниже уровня бедер. Избегайте слишком низких стульев. Попробуйте подложить подушку, чтобы ваши бедра оказались выше, чем колени.
— Вставая со стула, сползайте к краю стула, а затем используйте ходунки или костыли для поддержки. Ни в коем случае не пытайтесь резко и сразу встать!
— Избегайте изгиба в талии. Рассмотрите возможность приобретения длинной ручки, рожка для обуви, чтобы помочь вам надеть или снять обувь и носки не наклоняясь. Кроме того, специальный захват может быть полезен для подбора предметов с пола в первые месяцы после операции.
— Лежа в постели, положите подушку между ног, это поможет держать сустав в надлежащем положении. Специальные шины так же могут быть использованы для поддержки бедра в правильном положении.
— Более высокое сиденье для унитаза может быть необходимо, что бы держать колени ниже бедер, сидя на унитазе.
Прогноз замены тазобедренного сустава
Протезирование сустава зачастую является единственным и эффективным способом восстановления утраченной функции конечности. Операция снимает боль и скованность, и большинство пациентов (более 80%) не нуждаются в помощи при ходьбе. И все же необходимо стараться избегать чрезмерных нагрузок, особенно ударов, резких движений и поворотов, поднятия тяжестей и прыжков.
Со временем наблюдается ослабление искусственного сустава из-за ограниченного свойства цемента используемого для крепления искусственных частей к костям, износ составных частей протеза в зависимости от типа и материала протеза.
Сколько стоит операция по замене тазобедренного сустава в России и за рубежом
В Российских клиниках цена подобной операции составляет от 70 000 до 200 000 рублей.
Клиники Германии оценивают эндопротезирование суставов от 7 000 до 11 000 евро.
В клиниках США процедура замены сустава составит порядка 20 — 40 тыс. $.
Израильские доктора называют суммы от 19000 — 25000 $.
Таиланд и Коста-Рика уже давно известны своими выдающимися достижениями в ортопедической хирургии. Протезирование тазобедренного сустава в этих странах обойдется в общей сложности 10,000 $ — 12000 $ с семидневным пребыванием в больнице и работой хирургов.
Вторичное эндопротезирование тазобедренного сустава
Эндопротезирование тазобедренного сустава – это один из самых современных методов оперативного лечения заболеваний опорно-двигательного аппарата. В ходе операции патологически измененные ткани структур, входящих в состав тазобедренного сочленения, заменяются искусственными протезами.
Иногда в проведении подобной операции отказывают. Такое бывает при инфицировании устройства; если прилежащие костные ткани сустава разрушены или общее состояние пациента оценивается как тяжелое. В этих случаях старый протез удаляют, но новый не устанавливают.
Показания для повторного эндопротезирования
Ревизионное протезирование может быть назначено по многим причинам, например:
Чтобы этого не случилось, важно соблюдать простые правила осторожности. Ведь лечение перелома в месте фиксации устройства, как правило, более длительное и сложное, чем терапия простого перелома кости.
- При некорректной первичной установке. Такое может происходить в результате ошибки хирурга (к сожалению, такое случается; иногда причина кроется в избыточном весе пациента) или из-за выбора некачественного имплантата.
- При поломке эндопротеза или его элементов. Такое случается редко, и в основном объясняется длительностью использования (так называемая «усталость») или неправильным исходным размещением, реже – в результате травмы.
Выбор качественного протеза от проверенного производителя сводит к минимуму риск поломки!
- При возникновении аллергической реакции на материалы, из которых изготовлен эндопротез. В подобной ситуации его могут заменить на полностью неаллергенный.
Если при первичной операции предупредить хирурга об имеющихся аллергических реакциях, то это, возможно, избавит от необходимости ревизионного эндопротезирования.
Устройство ревизионных эндопротезов
При выполнении повторных операций хирурги могут использовать различные типы приспособлений: цементные и бесцементные. Возможно комбинирование двух видов креплений; все зависит от образа жизни больного, его возраста и опыта хирурга.
Ревизионные эндопротезы иногда имеют отличия:
- Особой может чашка – компонент, заменяющий суставную впадину. Ее главное отличие заключается в специальном дизайне, помогающем равномерно распределять вес по обширной поверхности, тем самым уменьшая вероятность расшатывания.
- При разрушении и чрезмерной разработанности костей применяются нестандартные элементы. Их особенность – пористая поверхность; она дает возможность костным тканям прорастать в протез. Это значительно укрепляет фиксацию.
Необходимость в той или иной специальной детали обосновывается тяжестью патологии.
Подготовка к операции
Первый этап подготовительных мероприятий – разработка плана. Его составляет хирург на основе всех собранных данных о пациенте и результатов всевозможных исследований. Обязательно оцениваются противопоказания и факторы риска, даже если на момент первичной установки таковых не было! Иногда оперативное вмешательство требует переливания крови. На сегодняшний день оптимальным и самым безопасным подходом считается заблаговременная заготовка крови самого пациента.
Повторное эндопротезирование тазобедренного сустава объективно более трудоемкая, тяжелая, продолжительная и проблематичная операция. Она является строго индивидуальной, так как нет двух одинаковых случаев повреждения структур, расположения рубцов и костных разрастаний, анатомических особенностей, объема сохранившейся костной массы. Поэтому каждую подобную операцию планируют с учетом возможности непредвиденных технических трудностей, разных вариантов установки нового эндопротеза, предусматривают переход от одного варианта к другому.
В ходе подготовки к ревизионному эндопротезированию тазобедренного сустава стремятся исключить все негативные факторы, которые могут повредить пациенту и затруднить работу хирурга. Подробно изучаются все возможные материалы и металлоконструкции, оценивается риск осложнений в ходе операции. При повторных операциях имплантаты и другие дополнительные конструкции подбираются особо тщательно с учетом особенностей костных дефектов, запаса прочности костной ткани. Возраст и общее состояние пациента позволяют прогнозировать дальнейшие перспективы в плане еще одной ревизионной операции.
Ревизионная операция на тазобедренном суставе может быть:
1. Одноэтапная. При этом поврежденный эндопротез удаляют, обрабатывают ткани для нового и устанавливают его. Если повторная операция была вызвана инфицированием сустава, на полтора месяца после нее назначаются антибиотики. Такие операции успешны примерно в 70% случаев.
2. Двухэтапная. На первом этапе удаляют старый эндопротез, санируют ткани, и устанавливают так называемый артикулярный спейсер. Он обеспечивает подвижность сустава в ближайшие месяцы. А то, что при его установке используется акриловый цемент, насыщенный антибиотиками, позволяет создать их высокую концентрацию непосредственно в очаге воспаления. Это сокращает курс послеоперационной антибиотикотерапии и делает ее более успешной. На втором этапе – через 3-6, а иногда и более месяцев, спейсер удаляют и устанавливают постоянный эндопротез. Эффективность такого подхода выше 90%.
В рамках повторного эндопротезирования тазобедренного сустава применяют разные варианты устранения костных дефектов:
· разгрузка вертлужной впадины бедренным компонентом без ее реконструкции;
· пластика дефекта суставной поверхности синтетическими материалами;
· установка вертлужного компонента с укрепляющей опорой и костной пластикой;
· применение двойного цементирования без костнопластической реконструкции у больных преклонного возраста с низкой вероятностью ревизионных вмешательств в будущем. Этот вариант также целесообразен для пациентов с низким потенциалом восстановления костной ткани при длительной иммуносупрессивной терапии и системных заболеваниях соединительной ткани.
Особенности ревизионной операции
Техника проведения повторного протезирования имеет множество отличий от первичной процедуры; основные из них – это:
- Необходимость в заборе собственной костной ткани с последующей установкой в место крепления устройства. Это связано с тем, что при вторичном вмешательстве часть прилежащих костей разрушается, и надежная, прочная фиксация становиться невозможной.
- Предварительное очищение места установки от остатков цемента (если исходное крепление было выполнено с его помощью) и других инородных частичек.
- Установка дренажа для оттока содержимого раны, с последующим послойным сшиванием и наложением асептической повязки.
Послеоперационный период
| Видео (кликните для воспроизведения). |
Сразу после операции за пациентом ведется тщательное наблюдение. При этом соблюдаются некоторые меры:
- Через нос или лицевую маску подается кислород;
- ведется наблюдение за жизненно-важными показателями;
- нахождение пациента в горизонтальном положении (на спине) с распоркой между ног (помогает избежать вывихов), и в антитромботических чулках (для предотвращения образования тромбов еще применяются лекарственные средства);
- выполнение необходимых инъекций: обезболивающих, противовоспалительных, а также антибиотиков;
- проведение дыхательных упражнений для профилактики осложнений.
Источники
Кирпичникова, М. П. Биосовместимые материалы / Под редакцией В. И. Севастьянова, М. П. Кирпичникова. — М. : Медицинское информационное агентство, 2011. — 560 c.
Рудницкая, Людмила Артрит и артроз. Профилактика и лечение: моногр. / Людмила Рудницкая. — М. : Питер, 2013. — 224 c.
Артроз, артрит. Лечение и профилактика. — М. : Газетный мир, 2014. — 160 c.- Краев, А. В. Анатомия человека / А. В. Краев. — М. : Медицина, 2000. — 848 c.

Добрый день! Я работаю ортопедом в государственной поликлинике 11 лет в г. Москва.
Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова;
Специальность: ортопед;
Стаж: 11 лет.