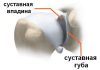
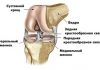
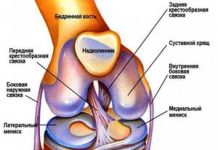
Содержание
Сайт про ноги
Поиск по сайту
Женские ноги
Мужские ноги
Болезни ног
Травматология и ортопедия
Растяжка ног
Массаж ног: основные особенности
Массаж — древнейшая техника, которая позволяет про.
Что делать, если отекают ноги
Далеко не каждый из нас понимает насколько важно з.
Лечение грибка ногтей на лазерном аппара…
Грибковое заболевание ногтей (онихомикоз) – это ин.
Лазерное удаление расширенных капилляров…
Удаление лазером расширенных сосудов является безо.
Компрессионные чулки — показания, подбор…
Специализированное белье представляет собой инстру.
На заметку
Ишемическая стопа
| 01.08.15 14:16 |
|
В сосудистой хирургии актуальной всегда была проблема нарушений функционирования сосудов. Ишемия стопы входит в список самых распространенных заболеваний сосудов. Лечение этого недуга на сегодня находится в стадии разработки. Больные ишемией, не выходя из дома, до последнего живут с этой болезнью. Важно определить ее на начальных стадиях развития по первичным признакам: побледнением стоп, усталость и боль в районе икр, зябкость. Развитие этого заболевания происходит по четырем стадиям:
Причины ишемии стопы связаны с нарушением кровотока в нижних конечностях (закупорка сосудов, сужение артерий). Такие сбои происходят из-за ряда причин: Методы леченияМетоды лечения ишемии нижних конечностей зависят от степени тяжести заболевания. Существует несколько методов, которые применяются в зависимости от протяженности забитых кровеносных сосудов. Первоначальными действиями является полный отказ от вредных привычек, в частности от курения. Курения — это один из факторов, который влияет на чистоту сосудов. Интенсивное потребление никотина способствует усугублению данного заболевания. На первых стадиях развития ишемии стопы должен быть назначен комплекс упражнений. Регулярные физические нагрузки помогают улучшить кровоснабжение организма. Необходимые комплексы упражнений должны быть назначены специалистом, так как неправильно данная нагрузка может привести к ухудшению положения. Для прочищения сосудов для нормализации подачи крови эффективными методами являются физиотерапия и лечения специальными препаратами. Также на улучшения прохождения крови по сосудам направлено и консервативное лечение. Оно способствует преграждению появлений тромбов и атеросклеротических отложений. Эффективно при лечении принимать комплекс надлежащих мер направленных на увеличение уровня кислорода в содержании крови. Однако на более поздних стадиях развития заболевания прибегают к хирургическому вмешательству. Для улучшения циркуляции крови и стабилизации работы сосудов проводят такие операциям: 1. Эндартерэктомия. Операция основана на полном удалении атеросклеротических отложений из проема артерии. Такую операцию практически без риска для жизни проводят всем пациентам. Но минусом является то, что эффект от нее держится всего до двух лет. Часто прибегают к повторной процедуре. 2. Микрохирургические операции. К такому типу операций относят шунтирование и протезирование. Они направлены на восстановление поток крови в артериальных сосудах ниже уровня закупоренного участка. Подобные вмешательства очень рискованны и трудоемки. Среднее проникновение микро шунтов составляет период около 3-5 лет. Рецидивы ишемии стопы после такой операции редки, в случае если шунт проработал хотя бы год. 3. Баллонная ангиопластика, а также стентирование способствуют эффективному расширению сосудов. Для без операционного лечения ишемии стопы существует целый ряд препаратов:
ПрофилактикаК профилактическим методам ишемии стопы относят:
ЗаключениеИшемия стоп — достаточное распространенное заболевание, причинами которого являются сбои циркуляции крови в организме. Поэтому необходимо для его предотвращения применять многочисленные профилактические меры, а при его возникновении строго следовать инструкциям специалиста для того, чтобы не допустить дальнейшего его развития. К слову, есть отличный способ укреплять мышцы и одновременно получать массу положительных эмоций. Знаете как? Катайтесь на ролликах! А купить ролики киев вы сможете в роллерском интернет-магазине Labour Shop. Карпов Р.С., Дудко В.А, Атеросклероз: патогенез, клиника, функциональная диагностика, лечение., 1998Ишемическая болезнь нижних конечностейПостарение населения экономически развитых стран привело к тому, что около 2% всего человечества и более половины его пожилого контингента страдают ишемическими заболеваниями конечностей [100], основным клиническим проявлением которых является боль в икроножных мышцах при ходьбе — перемежающаяся хромота, вследствие облитерирующего поражения сосудов и нарушения кровообращения мышц ног. Повышение перфузионного ринолитические агенты Бурное развитие лазерной технологии за последние годы привело к появлению новой отрасли сосудистой хирургии — лазерной ангиопластики, которая может оказаться методом выбора при лечении определенной категории больных ОААНК [105]. Относительная простота методики, использование катетерной техники, современных отечественных лазеров позволяют надеяться на более широкое внедрение этого метода в практику. Классификация и особенности лечения ишемии нижних конечностейПри возникновении рецидивирующей боли в ноге с выраженными затруднениями при ходьбе надо незамедлительно обращаться к врачу. Ишемия нижних конечностей появляется из-за нарушения кровотока по крупным артериальным стволам и может стать причиной опасных для здоровья и жизни осложнений. Большое значение имеет причина поражения сосудов, стадия болезни и степень нарушения кровообращения. Выявление при обследовании острой ишемии, хронического воспаления, атеросклеротического поражения или склонность к тромбозу потребует проведения консервативного и хирургического лечения. Особенно важно своевременное проведение терапии для людей с длительным стажем курения. Виды нарушения кровотока в ногахКлассификация ишемического поражения ног на фоне резкого снижения проходимости сосудов (окклюзия) начинается с уровня поражения. Окклюзия брюшной аорты
Окклюзия артерий нижних конечностей
В зависимости от выраженности симптомов окклюзии классификация выделяет следующие варианты:
Большое значение имеет классификация по степени гипоксии. При 1-2 степенях болезни жалобы минимальны. При 3-4 — на фоне множества симптомов можно оказать эффективную медицинская помощь, а при 5 степени возникают необратимые изменения в ногах. Любая классификация в первую очередь помогает врачу выбрать вариант лечения, и определяет прогноз на будущее. Причины ишемического состояния в ногахОсновными причинами острых и хронических нарушений кровотока в ногах будут все состояния и болезни, нарушающие проходимость сосудов:
В некоторых случаях это будут типичные варианты нарушения кровообращения (синдром Лериша, болезнь Бюргера), однако чаще возникают низкие окклюзии конечностей, которые нарушают привычный ритм жизни человека и становятся причиной инвалидности. Симптомы ишемизации ногНачальная степень ишемии конечностей проявляется минимальным набором симптомов. Быстро и беспричинно возникает усталость в ногах даже при небольшой нагрузке (ходьба до 1 км), появляются колющие ощущения и зябкость в стопах, кожа холодная и бледная. На следующих этапах нарушения кровотока по сосудам нижних конечностей появляются более выраженные признаки:
Хроническая ишемия нижних конечностей с сильной окклюзией сосудов приводит к следующим проявлениям:
При окклюзии в верхних отделах брюшной аорты обязательно будут симптомы ишемии тазовых органов (проблемы со стулом, мочеиспусканием, половыми органами). Критерии критического состояния кровотока в нижних конечностях:
Диагностика нарушений кровотока нижних конечностейПри первых признаках нарушения кровообращения в ногах надо обращаться к врачу. Для начало к хирургу, но оптимально — к флебологу или сосудистому хирургу. При осмотре специалист оценит пульсацию сосудов и состояние кожных покровов ног, назначит ЭКГ и общеклинические анализы. Наиболее информативны при острой и хронической ишемии следующие виды исследований:
|
(оценка проходимости артерий, измерение систолического артериального давления в голени и пальцах стопы);
для выявления места окклюзии и оценки выраженности непроходимости сосудов;
Для лечения наиболее важными будут ультразвуковая допплерография и контрастная артериография, с помощью которых врач сможет выбрать вариант терапии.
Лечение ишемии ног
При ишемии конечностей в начальных стадиях болезни можно использовать консервативные методы лечения:
- сосудорасширяющие лекарственные препараты;
- улучшение кровотока по мелким сосудам с помощью антиагрегантов;
- по показаниям назначается противотромботическая терапия;
- снижение и поддержание оптимального артериального давления с использованием гипотензивной терапии;
- противовоспалительные препараты;
- воздействие на болезни, способствующие нарушению кровотока (сахарный диабет, атеросклероз);
- использование физиотерапии, баротерапии, массажа и бальнеолечения.
Важно точно и последовательно выполнять все рекомендации врача. Обязательное условие лечения – отказ от курения.
Показания к оперативному лечению:
- возникновение перемежающей хромоты при прохождении 200 метров;
- кожные изменения (трещины, язвы, гангрена);
- выраженное снижение артериального давления на ногах;
- неэффективность консервативной терапии.
Типичными вариантами хирургического вмешательства при острой и хронической ишемии ног являются:
- резекция участка артерии с протезированием;
- частичное удаление сосуда с шунтированием;
- удаление тромба из сосуда.
Главная задача врача-хирурга – обеспечить ногам пациента нормальное кровообращение. Однако даже отлично выполненная операция не гарантирует полного выздоровления: в послеоперационном периоде потребуется продолжить лекарственное лечение и длительное наблюдение. Эффективность консервативного или хирургического лечения резко снижается, если пациент продолжает курить.
Нарушение сосудистого кровотока в ногах проявляются яркими и заметными симптомами. Своевременно начатое лечение и выполнение рекомендации врача по отказу от курения поможет избежать операции. Прогноз в послеоперационном периоде благоприятен при проведении хирургического вмешательства до наступления критического состояния в сосудах ног.
Ишемия нижних конечностей
Ишемия представляет собой недостаток притока крови к отдельным участкам нижних конечностей. Её нередко называют местным малокровием. Ткани в этом случае не получают необходимого количества кислорода и питательных веществ. Это негативно влияет на организм: ноги быстро устают, появляются боли в мышцах. На поздних стадиях даже возможен некроз тканей. Если заболевание оказалось запущено и развилась гангрена, медикаментозное лечение будет неэффективно. Требуется операция, в ходе которой осуществляется ампутация конечностей, иначе пациент может погибнуть. В большей степени ишемии подвержены самые нижние части ног: стопы и голень. Им следует уделять особое внимание, чтобы не допустить развития заболевания.
Причины ишемии нижних конечностей
Атеросклероз. Он проявляется в форме образования бляшек, закупоривающих артериальные сосуды по всему организму. Протекание и выраженность заболевания зависит от образа жизни, наследственности, наличия вредных привычек. Развивается атеросклероз у людей старшего и пожилого возраста. Он не обязательно приводит к ишемии нижних конечностей. Бляшки могут образовываться в сосудах сердца, что становится причиной инфаркта миокарда, головного мозга и тогда велика вероятность инсульта. В результате нарушения кровообращения в области кишечника образуется «брюшная жаба». Проблемы, развитию которых способствует атеросклероз, возникают в тех областях, где закупоривание сосудов наиболее выражено.
Сахарный диабет. Опасность ишемии возникает не только у инсулинозависимых больных, но и у пациентов с заболеванием 2 типа. Уровень глюкозы в крови не обязательно должен быть очень высоким. Даже незначительное отклонение от нормы способно влиять на сосуды, способствуя развитию атеросклероза, который в свою очередь приводит к ишемии.
Артериальный тромбоз. На стенках сосудов образуются тромбы, которые со временем увеличиваются и постепенно приводят к полному закупориванию просвета. Причиной их появления становится особый вид атеросклероза – облитерирующий. Под воздействием атеросклеротических бляшек происходит изменение тока крови. В итоге тромбоциты склеиваются и скапливаются на стенках сосудов.
Облитерирующий эндартериит. В отличие от атеросклероза он характерен и для молодых людей. Причинами его появления становятся вредные привычки, обморожения конечностей, переохлаждения, частая интоксикация организма. Облитерирующий эндартериит очень быстро прогрессирует, затрагивая мелкие сосуды. На поздних стадиях заболевания при некрозе ткани операция уже оказывается нерезультативна. Как и атеросклероз, облитерирующий эндартериит является одной из самых распространенных причин ишемии нижних конечностей. Ишемическая стадия – это наиболее легкая форма протекания заболевания.
Степени ишемического расстройства и их симптомы
В процессе развития ишемии нижних конечностей выделяется несколько стадий:
На первом этапе окклюзия, то есть закупоривание сосудов, выражена очень слабо. Пациент испытывает чувство покалывания, онемения в ногах. Часто появляется ощущение мурашек. Кожа на ногах бледная, потливость повышена.
Второй этап ишемии характеризуется функциональной недостаточностью кровообращения. Симптомы заболевания проявляются во время ходьбы и главный из них – перемежающая хромота. Передвижения на длинные расстояния требуют частого отдыха, так как мышцы быстро устают.
На третьей стадии недостаточность кровообращения беспокоит пациента не только во время ходьбы, но и в состоянии покоя. Боли преимущественно ощущаются в ночное время.
На четвертой стадии ишемии нижних конечностей происходит образование язв на пальцах и стопах. Такие некротические изменения – симптом, сигнализирующий о необходимости немедленного хирургического вмешательства.
Использование обезболивающих препаратов при ишемии нижних конечностей не только неэффективно, но и опасно. Заболевание развивается стремительно, и тогда возникает угроза ампутации ног. Избавиться от боли можно, приведя конечности в вертикальное положение. Например, ночью спустить ноги на пол с кровати. При этом венозная кровь скапливается в тканях, сдавливая артерии и сокращая артериальное кровообращение. В итоге образование язв и некроз тканей идёт ещё активнее.
При первых симптомах ишемии следует обратиться к врачу. Пациентам, которые приходят к специалистам на поздних стадиях заболевания, в большинстве случаев приходится делать операции.
Диагностика и лечение
Для диагностики ишемии проводится осмотр нижних конечностей. Важное значение имеет скорость возникновения болевых ощущений при движении, поэтому врач скорее всего попросит пациента несколько раз активно согнуть и разогнуть ноги. При компрессии тканей возникает побледнение кожных покровов. Это позволяет определить участок поражения.
В ходе диагностики используются также методы:
Капиллярография и капилляроскопия,
Они дают максимальное количество информации о характере протекания заболевания и его стадии. На основе полученных сведений врач назначает лечение.
При ишемии нижних конечностей настоятельно рекомендуется отказаться от курения. Попадание никотина в организм стимулирует образование бляшек в сосудах. Общая терапия подразумевает выполнение специальных физических упражнений, которые должен назначить врач.
Нагрузки эффективны только на ранних этапах развития ишемии. Использование физиотерапии и медикаментозного лечения направлено на улучшение циркуляции крови и её притоку к нижним конечностям. Хирургическое вмешательство требуется на поздних стадиях развития заболевания. Оно подразумевает удаление бляшек из артерий, расширение просветов сосудов, протезирование и шунтирование.
Образование: В 2005 году пройдена интернатура в в Первом Московском государственном медицинском университете имени И. М. Сеченова и получен диплом по специальности «Неврология». В 2009 году окончена аспирантура по специальности «Нервные болезни».
16 самых вредных продуктов питания — доказанных наукой
Ишемическая болезнь кишечника
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Ишемическая болезнь кишечника (абдоминальная ишемическая болезнь) — острая или хроническая недостаточность кровоснабжения в бассейнах чревной, верхней или нижней мезентериальных (брыжеечных) артерий, приводящая к недостаточности кровотока в отдельных участках или во всех отделах кишечника.
Причины и патогенез
Основными причинами ишемической болезни кишечника являются:
- атеросклероз, локализующийся в устьях соответствующих артерий (самая частая причина);
- системные васкулиты (неспецифический аортоартерииг, облитерирующий тромбангиит Бюргера, узелковый панартериит и др);
- системные заболевания соединительной ткани;
- фиброзно-мускулярная дисплазия;
Острая мезентериальная ишемия
Согласно имеющимся статистическим данным, острая ишемия кишечника приводит к катастрофе в брюшной полости с высокой летальностью, и в настоящее время достигнут лишь небольшой прогресс по сравнению с 30 годами, когда летальность составляла 70-100%. В специализированных учреждениях, прицельно занимающихся данной проблемой, смертность от ишемии удается снизить на 20-30% по сравнению со средним уровнем по стране за счет ранней диагностики с помощью селективной ангиографии и последующего своевременного лечения с использованием вазодилататоров, эмболэктомии, тромбэктомии, реконструкции артерий и резекции кишки.
Эмболия верхней мезентериальной (брижеечной) артерии
Верхняя мезентериальная артерия кровоснабжает всю тонкую кишку, слепую, восходящую и частично поперечную ободочную кишки.
| Видео (кликните для воспроизведения). |
Источники эмболизации верхней брижеечной артерии различные. В 90-95% — это тромбы в левом предсердии, а также тромбы на протезированных или пораженных патологическим процессом митральном или аортальном клапанах, частицы мигрирующих атероматозных бляшек.
Тромбоз верхней мезентериальной артерии
Наиболее частая причина — распространенный атеросклероз.
Клиническая картина тромбоза верхней мезентериальной артерии в основном аналогична описанной выше клинике эмболии, однако тромбоз отличается тем, что боли в животе менее интенсивные, не носят схваткообразного характера.
Неокклюзивная мезентериальная ишемия
Истинная ее частота не определена, поскольку процесс обратим. Тем не менее известно, что она ответственна за 50% случаев инфаркта кишечника. Одной из основных причин, вызывающих развитие неокклюзивной мезентериальной ишемии, является сердечная недостаточность различной этиологии. По наблюдениям С. Rentom, 77% больных острой ишемией кишечника страдали тяжелыми заболеваниями сердца.
Тромбоз брыжеечных вен
Тромбоз брыжеечных вен может привести к острой ишемии кишечника. Клиническая картина характеризуется следующими проявлениями:
- нерезко выраженная и нечетко локализованная боль в животе;
- вздутие живота;
- диарея;
Хроническая мезентериальная ишемия («абдоминальная ангина»)
Медленно прогрессирующая в течение длительного времени непроходимость висцеральных артерий может привести к развитию коллатерального кровообращения, не сопровождаться выраженными расстройствами и не проявляться четкой симптоматикой. Это подтверждают данные патологоанатомов.
Ишемический колит — хроническое воспаление толстого кишечника, обусловленное его ишемией.
Кровоснабжение толстого кишечника обеспечивается верхней и нижней мезентериальными артериями. Верхняя мезентериальная артерия кровоснабжаст всю тонкую, слепую, восходящую и частично поперечную ободочную кишки; нижняя мезентериальная артерия — левую половину толстой кишки.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]Острая ишемия нижних конечностей
ОПРЕДЕЛЕНИЕ И ЭТИОПАТОГЕНЕЗ наверх
Любое внезапное ухудшение кровоснабжения конечности, угрожающее ее потерей. Причины :
1) эмболии (чаще всего перекрывают место деления обшей подвздошной артерии, бедренную артерию, бифуркацию брюшной аорты, подколенную артерию) сердечного происхождения (80 % случаев; чаще всего связаны с фибрилляцией предсердий) или материалом с аорты и больших сосудов (с аневризм или атеросклеротических бляшек);
2) первичный тромбоз (в основном — осложнение атеросклеротического сужения артерии или аневризмы);
3) тромбоз в шунте или реваскуляризированном сосуде;
4) травма или расслоение артерии;
5) синдром сдавливания подколенной артерии;
6) состояния гиперкоагуляции.
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ наверх
Симптомы: перекрытие артерии — отсутствие пульса, бледность кожных покровов, снижение температуры кожных покровов → после 15 мин боль в конечности → после 2 ч уменьшение чувствительности и парестезии → после 6 ч синюшные пятна, отсутствие чувствительности → после 8 ч двигательные нарушения, мышечная контрактура → после 10 ч образование пузырей, местные нарушения гемостаза, некроз. Динамика и усиление симптомов зависят от локализации непроходимости. Тромбоз артерии обычно протекает медленнее, чем эмболия артерии. Ранее существовавшая хроническая ишемия конечности замедляет динамику и нарастание симптомов, благодаря ранее развитому коллатеральному кровообращению. Клиническая классификация →табл. 2.27-3.
I. нет угрозы жизнеспособности конечности
нет непосредственной угрозы
тромболизис или операция
II. жизнеспособность конечности под угрозой
конечность можно спасти, если быстро начать лечение
минимальное (пальцы) или нет
тромболизис или операция
можно спасти, если срочно приступить к реваскуляризации
не только в пальцах, сопутствует боль в покое
небольшая или умеренная
операция, при необходимости дополненная тромболизисом
неизбежная высокая ампутация или длительное повреждение нервов
тяжелое, полное отсутствие чувствительности
сильное, повреждение, (контрактура)
Должен поставить на основании клинической картины врач, который первый осматривает больного, и срочно направить его в специализированный центр сосудистой хирургии. При УЗИ подтверждают отсутствие тока крови в артериях конечности и можно локализировать место окклюзии (исследование, особенно полезное для оценки проходимости обходных шунтов). Ангиография визуализирует место перекрытия сосуда и дает возможность планирования реваскуляризации или является первым этапом эндоваскулярной процедуры.
1. Показания : вмешательства при острой ишемии конечностей выполняют по жизненным показаниям, к ним нет противопоказаний. Срочно направляйте больного в хирургический центр.
2. Предоперационная подготовка:
1) как можно быстрей нефракционированный гепарин 5000–10 000 ЕД, далее постоянное в/в введение (дозирование →табл. 2.33-2);
2) обезболивающие ЛС ( опиоидный анальгетик );
3) защита конечности от потери тепла путем наложения повязки из ваты и марли.
1) хирургическая операция — срочная, реваскуляризирующая операция показана на стадии IIb и начале III, чаще всего тромбэмболэктомия (должна быть выполнена в течение 6–8 ч от возникновения первых симптомов ишемии);
2) эндоваскулярные процедуры — внутриартериальный местный тромболизис через катетер, конец которого размещен в тромбе, заключается в постоянном введении низких доз стрептокиназы или альтеплазы (метод выбора у больных с I и IIa стадией; может устранить необходимость или уменьшить объем хирургического лечения; любое ухудшение кровоснабжения во время тромболизиса сигнализирует о необходимости прерывания введения и выполнения операции; после восстановления проходимости сосуда можно выполнить чрескожную ангиопластику или реконструктивную операцию с целью обеспечения стабильной проходимости); чрескожная аспирационная тромбэктомия; чрескожная механическая тромбэктомия.
1. Тромболитическое лечение: рассмотрите, если нет противопоказаний (→разд. 2.5.2) при свежем ( 2. В случае эмболии кристаллами холестерина подумайте о применении в острой фазе ГКС .
Пациент с артритом и ХСН: что необходимо знать пациенту о лечении этих заболеваний
Пожилой пациент редко болеет одной болезнью. Зачастую это объясняется общими механизмами формирования, а также тем, что одни болезни тесно связаны с другими и сбой в одной системе влечёт «поломку» в содружественной.
Такое явление как хроническая сердечная недостаточность осложняет течение многих сердечных заболеваний. В то же время старение сопровождается болезнями суставов: остеоартрозом, ревматоидным артритом и проч. И кардиальные, и ревматические болезни требуют длительной (пожизненной) медикаментозной терапии. Некоторые препараты улучшают течение названных патологий, побочные эффекты других — ухудшают. Попробуем разобраться.
Общность причин болезней
Артрит проявляется воспалением различных групп суставов. В кровь выбрасывается большое количество медиаторов воспаления, а также особых веществ, с помощью которых иммунные клетки обмениваются информацией, цитокинов. Учёные получают всё больше доказательств, что цитокин-опосредованная воспалительная реакция не только вызывает симптомы ревматоидного артрита, но и играет немаленькую роль в возникновении атеросклероза. Другими словами, атеросклероз является генерализованной (поражаются все артерии организма) воспалительной реакцией сосудистой стенки. В результате воспаления в стенке начинают накапливаться жиры и образуются бляшки. Они-то и составляют основу ишемической болезни. Если бляшки перекрывают ток крови в сосудах сердца (коронарах), развивается ишемическая болезнь сердца. «Ишемия» подразумевает недостаточное кровоснабжение мышцы. Кислородное «голодание» приводит к ослаблению насосной функции сердца — симптомам ХСН.
Лечение артрита у больного с ХСН
Лечение воспаления не является шаблоном. В зависимости от точки приложения (сердечно-сосудистая система, опорно-двигательный аппарат и т.д.) препараты несколько отличаются.
Препараты, используемые при артрите, призваны снизить боль, восстановить функцию сустава и уменьшить воспалительную реакцию. Представлены следующими группами:
- Анальгетики (парацетамол)
- НПВС (диклофенак, ибупрофен)
- Глюкокортикостероидные препараты.
- Патогенетические средства (сульфасалазин, метотрексат, азатиоприн, циклоспорин и др.).
- Новейшие средства в лечении ревматических болезней, антицитокины (ритуксимаб, этанерцепт, адалимумаб и др.)
За исключением парацетамола, все вышеуказанные средства могут иметь побочные кардиальные эффекты. В большей степени это касается группы НПВС, нестероидных противовоспалительных средств. Их применение ассоциировано с:
- Повышением риска тромботических сердечно-сосудистых случаев (симптомы стенокардии);
- Задержкой жидкости и усилением симптомов ХСН (отёки, одышка);
- Ухудшением функции почек
бесконтрольный приём НПВС «от боли в коленке» абсолютно недопустим! Доверьте лечение врачу-ревматологу.
Однако в некоторых случаях использование НПВС абсолютно необходимо. Как же быть? Использовать специальные препараты, нивелирующие возможные побочные эффекты от совместного применения.
Не пренебрегайте рекомендацией доктора пить курсами ингибиторы протонной помпы (омепразол, рабепразол). Это убережёт Вас от возможного кровотечения.
Кроме того, пациентам, принимающим аспирин и его более безопасные для желудка аналоги (ТромбоАСС, Кардиаск) следует помнить: при совместном приёме эффект аспирина может уменьшиться. Этого можно избежать, принимая аспирин и НПВС с перерывом 8 часов.
если Вам назначены НПВС и аспирин, не забудьте принять их в разное время суток, так, чтобы перерыв составлял не меньше 8 часов!
Несколько слов о подагрическом артрите
Бывает, при лечении сердечной недостаточности мочегонными средствами повышается уровень мочевой кислоты и у пациента развивается приступ подагры. Применение препаратов, снимающих обострение, в таком случае затруднительно по причине побочных кардиальных эффектов. В данной ситуации пациенту следует придерживаться специальной диеты. Гораздо проще несколько ограничить себя в пище, чем потом пить таблетки в надежде снизить количество вещества, поступающего в организм с едой.
Продукты, которые в первую очередь следует ограничить:
- Мясные бульоны (кладезь пуринов);
- Субпродукты (печень, почки и т.д.);
- Мясные блюда и сыры;
- Алкоголь. Не просто ограничить. Исключить.
Если Вы страдаете подагрой, согласно рекомендации врача в межприступный (безболевой) период принимайте аллопуринол.
при подагре соблюдение диеты во многом облегчит ваше состояние!
Итак, лечение артрита и сердечных заболеваний можно отнести врачебному искусству. Но и пациенту следует помнить о некоторых изложенных выше принципах. И пусть ваши близкие будут здоровы!
Ишемическая болезнь нижних конечностей
Заболевания — Ишемическая болезнь нижних конечностей
Ишемическая болезнь нижних конечностей — Заболевания
Развитие ишемии нижних конечностей начинается в тот момент, когда в артерии происходит спазм или закупорка. Провоцирующими факторами такого состояния выступает: дисфункция эндокринной системы, тромбоз, воспалительные процессы, локализующиеся в артериях, атеросклероз сосудов.
Главной особенностью атеросклеротических изменений выступают образующиеся бляшки. Именно они провоцируют тот факт, что происходит сужение просвета. Если у пациента нарушаются гомеостаз артерии, тогда внутри неё могут образовываться сгустки крови, которые выступают блокаторами естественного кровообращения. А вот на фоне полученной травмы, в месте образования отека, может сформироваться ишемическая контрактура Фолькмана, которая без должного лечения приведет к некрозу тканей.
Классификация
Медицинская классификация ишемии нижних конечностей выделяет две формы заболевания: острая и хроническая. Для возникновения острой формы не требуется наличие сопутствующих заболеваний. Она развивается резкое и спонтанно, при этом сам пациент может себя изначально хорошо чувствовать.
Ишемия нижних конечностей хронического типа представляет собой долго текущий процесс. То есть ухудшение состояния пациента происходит постепенно, при этом основная часть больных – мужчины, которые относятся к классу курильщиков, а также те, кто страдает диабетом.
Помимо форм заболевания, ишемию классифицируют по стадиям:
Стадии ишемии нижних конечностей
- 1 стадия – основным симптомом у пациентов является чувство боли, также присутствует скованность движений, жжение в мышцах ног в момент выполнения сильной физической деятельности. В большинстве случаев эта симптоматика проявляется только тогда, когда человек прошел более 1 километра;
- 2 а – усиление первичной симптоматики и ее проявление можно замечать уже после того, как пациент прошел от 250 метров до 1 километра;
- 2 б – на этой стадии человек без чувства боли может пройти не больше 250 метров.
- 3 стадия – характеризуется возникновением болезненных ощущений даже когда пациент прошел меньше 50 метров, при этом симптом возникает в состоянии покоя, и в ночное время суток;
- 4 стадия – состояние больного характеризуется устойчивым выраженным чувством боли, на нижних конечностях появляются язвы, наблюдает некроз кожи, некоторые участки пальцев ног покрываются черными пятнами, возникает гангрена.
Основываясь на медицинской классификации, критическая ишемия нижних конечностей начинается с 3 стадии. В таком состоянии у пациента кровообращение в пораженной артерии практически полностью отсутствует. Если не восстановить кровоток, тогда начнет развиваться гангрена.
Закупорка вен атеросклеротическими бляшками — причина боли в ногах
В начальной стадии прогрессирования заболевания симптоматика патологического процесса будет практически не выраженной. Единственное, что будет чувствовать пациент – в нижних конечностях быстро возникает боль, без видимой на то причины, даже если он прошел не больше 1 километра. Стопы ног иногда становятся зябкими, а также в них появляется чувство покалывания. При касании чувствуется, что кожа ног холодная и бледная.
Дальнейшее прогрессирование ишемии нижних конечностей сопровождается более выраженными симптомами:
- Сильная боль в ногах, которая не позволяет человеку передвигаться в привычном темпе, иногда появляется хромота, которая становится заметной уже через 200 метров пешей прогулки;
- Кожные покровы ног претерпевают следующих изменений: ранее естественный цвет, становится бледным, волосы начинают выпадать, снижается эластичность, появляются видимые повреждения.
Если у пациента прогрессирует ишемия нижних конечностей хронического типа, симптомы такие:
- чувство боли становится заметным, даже если человек не выполняет сильной нагрузки, или находится в состоянии покоя (максимальная длина передвижения без боли составляет 25 метров);
- мышцы также патологически изменяются, в них появляется слабость и атрофия;
- даже незначительные травмы кожных покровов провоцируют возникновение трещин, в результате чего открываются язвы на ногтях и стопах, прогрессирует панариций.
Если у пациента наблюдается сильная окклюзия аорты верхнего брюшного отдела, тогда в обязательном порядке у него будут присутствовать симптомы ишемии органов таза: проблемная дефекация, нарушение мочеиспускания, диарея, дисфункция половых органов.
Критическая ишемия нижних конечностей
Симптомами КИНК выступают:
- Невыносимая боль в нижних конечностях, которая на протяжении 2 недель не покидает пациента, а также требует употребления обезболивающих средств.
- На стопах и пальцах появляются изъявление кожных покровов, а также видимые участки гангрены.
- Артериальное давление становится выражено низким. Если его измерять в нижней части голени, то показатель будет менее 50 миллиметров ртутного столба, а в области пальцев ниже 30 миллиметров ртутного столба.
Категорически не рекомендуется пациентам оттягивать визит к специалисту, а также использовать народные методы лечения или нетрадиционные способы. Самостоятельный подбор медикаментов может только лишь усугубит ситуацию.
Если ишемия нижних конечностей была диагностирована на ранней стадии, тогда врач может попробовать устранить причину и симптомы болезни консервативными методами. На сегодняшний день наиболее часто практикуются следующие способы безоперационного лечения:
- Назначение и прием медикаментов, обладающих сосудорасширяющим действием;
- При помощи антиагрегантов, удается нормализовать кровообращение в мелких сосудах;
- Если имеются медицинские показания, тогда пациенту назначают противотромбозную терапию;
- Благодаря внедрению в комплекс гипотензивной терапии, удается получить и стабилизировать оптимальное давление крови в артериях;
- Обязателен прием противовоспалительных препаратов;
- Одновременное лечение сопутствующих заболеваний, которые ухудшается состояние пациента: сахарный диабет и атеросклероз, варикоз также необходимо;
- Очень эффективна физиотерапия, баротерапия, массаж и бальнеолечение.
Если диагностированная хроническая или острая ишемия нижних конечностей, которая может быть вылечена только хирургическим способом, то применяются следующие типы вмешательства:
- Резекция пораженного участка артерии с последующим протезированием;
- Частичное удаление пораженного сосуда с последующим шунтированием;
- Удаление тромба из сосуда.
Основной задачей врача, который проводит хирургическое лечение, является обеспечение нижним конечностям пациента естественного кровообращения. Но, даже если вмешательство делал опытный хирург, и не допустил ни единой ошибки, это не является однозначным гарантом полного выздоровления.
| Видео (кликните для воспроизведения). |
В период восстановления после хирургического вмешательства пациент обязательно должен будет проводить медикаментозную терапию, а также быть под наблюдением ведущего специалиста. Ожидаемые результаты лечение от хирургического и консервативного метода значительно снижаются у тех пациентов, которые не бросили курить.
Источники
Гордон, Н. Артрит и двигательная активность / Н. Гордон. — М. : Олимпийская литература, 1999. — 136 c.
В. В. Лялина Грамматика артрита / В. В. Лялина, Г. И. Сторожаков. — М. : Практика, 2010. — 170 c.
Доэрти, М. Клиническая диагностика болезней суставов / М. Доэрти, Д. Доэрти. — М. : Тивали, Минск, 2007. — 144 c.- Романова, Марина Юрьевна Подагра, радикулит, артроз. Проверенные рецепты и лечебное питание для сохранения здоровья суставов / Романова Марина Юрьевна. — М. : Виват, 2017. — 918 c.
- Остеопороз. Диагностика, профилактика, лечение. — М. : ГЭОТАР-Медиа, 2016. — 272 c.

Добрый день! Я работаю ортопедом в государственной поликлинике 11 лет в г. Москва.
Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова;
Специальность: ортопед;
Стаж: 11 лет.