Содержание
Кальцификаты суставов и мягких тканей
Общие сведения
Отложение кальция в несоответствующих местах может принимать две формы: кальцификации и оссификации. Кальцификации представлены бесструктурными уплотнениями, а в оссификациях видна организация с трабекулами и кортикальным слоем. Кальцификаты мягких тканей классифицируют на:
- метастатические (нарушение обмена кальция или фосфора, приводящее к эктопической кальцификации в первую очередь здоровых тканей),
- кальциноз (отложение кальция в мягких тканях в условиях нормального обмена кальция)
- дистрофические (отложение кальция в поврежденных тканях без системного нарушения обмена).
Оссификации мягких тканей обычно обусловлены оссифицирующим миозитом или опухолевой оссификацией мягких тканей.
Внутрисуставные тела
Табл №1. Внутрисуставные кальцифицированные и оссифицированные тела
В хрящах или менисках
Табл №2. Кальцификация и оссификация в хрящах или менисках
В околосуставных мягких тканей
Табл №3. Кальцификация и оссификация в околосуставных мягких тканях
В соединительной ткани и мышцах
Табл №4. Кальцификация и оссификация в соединительной ткани и мышцах
Подкожные кальцификаты
Табл №5. Подкожная кальцификация и оссификация
Дифференциальная диагностика сосудистых кальцификатов
Табл №6. Дифференциальная диагностика сосудистых кальцификатов
Ревматизм мягких тканей: симптомы и лечение
Ревматизм — тяжелая болезнь, угрожающая взрослым, престарелым, детям. Патологические процессы протекают в области сердечных мышц, суставов, нервной системы, околосуставных сфер. Поражение мягких тканей — распространенный вариант ревматического заболевания, требующий длительной терапии.
Что такое ревматизм мягких тканей?
В медицине ревматическое поражение в мягких тканях именуют внесуставным ревматизмом. Заболевание поражает область около суставов (сухожилия, связки, серозные сумки). Чаще всего внесуставной ревматизм атакует зоны околосуставных сфер локтя, запястья, плеча, колена, таза.
В зависимости от точного места поражения внесуставные ревматические болезни разделятся на отдельные виды:
- при тендините отмечается отдельное воспаление сухожилия;
- тендовагинит считается поражением сухожилия, распространившимся на синовиальную оболочку (соединительную ткань, окружающую сферу сухожилия);
- лигаментитом называют воспаление внесуставных связок;
- энтезопатией обозначена патология места соединения костей со связками и сухожилиями;
- бурсит — результат воспаления синовиальной сумки (полости с жидкостью между костями и мягкими тканями);
- тендобурсит — сочетание патологического процесса в сухожилии с явным воспалением синовиальной сумки;
- фасциит обозначает воспаление соединительнотканной оболочки;
- апоневрозитом называют поражение сухожильной пластинки.
Определить точный вид недуга поможет медицинский сотрудник. Заниматься самодиагностикой опасно! Доктор поможет найти причину поражения околосуставной области, разработает схему лечения, предложит профилактические мероприятия.
По степени проявления ревматические поражения околосуставных сфер разделяются на:
- острые (возникшие впервые);
- хронические (рецидивирующие приступы).
Помните — хроническое ревматическое заболевание излечить сложней. Не стоит игнорировать первый приступ, обращайтесь за медицинской помощью.
Причины проявления внесуставного ревматизма
Этиология ревматического заболевания в мягких тканях важна для понимания особенностей протекания, лечения, прогнозов недуга. Причины развития болезни классифицируются на две группы:
- Первичный ревматизм околосуставных мест вызывается микротравмами. Выполнение однотипных движений дает постоянную нагрузку, деформируя связки, сухожилия в определенных частях тела. Ярким примером служат спортсмены (например, теннисисты склонны к воспалению тканей вокруг локтевого сустава, футболисты — к патологиям около пяточного сустава). Недуг развивается также из-за профессиональной деятельности (например, программисты подвержены воспалению в области запястья в связи со стереотипными движениями кисти). Бытовые заботы служат еще одним источником однообразных двигательных актов (допустим, домохозяйки часто подвержены бурситу коленей).
- Вторичное заболевание мягких тканей вызывается уже существующим ревматическим поражением. Чаще всего воспаление распространяется из пораженных суставов. Больной с ревматическим заболеванием суставов без отсутствия правильного лечения легко приобретет внесуставную форму болезни.
Воспалительные поражения чаще всего обусловлены определенным набором факторов, способствующих проявлению болезни. К факторам риска развития внесуставного ревматизма относятся:
- переохлаждение;
- наличие родственников с ревматическими недугами;
- частое пребывание в сырости;
- недостаток защитных сил организма;
- нарушение гормонального фона (приоритетно проявляется у женщин средних лет);
- врожденные нарушения сухожилий, связок.
Группа риска внесуставного ревматического заболевания — женщины периода средней зрелости. Работа пациентов обычно связана с значительным физическим трудом (например, стройка, ремонтные работы, сфера сельского хозяйства) или профессиональным спортом.
Симптомы внесуставного ревматизма
Распознать ревматическое поражение околосуставной области несложно, поскольку недуг проявляется яркими симптомами:
Важно! В случае межсуставной ревматической лихорадки нарушаются движения только определенной части тела. Здоровыми конечностями пациент двигает с легкостью, а пространственная ориентировка и координация не нарушаются. При сильном головокружении, неожиданной рвоте, потере сознания, невозможности пошевелиться — немедленно позвоните работникам скорой помощи!
Особенности лечения внесуставного ревматизма
Заболевания мягких тканей доктора лечатся комплексно, применяя различные лекарственные средства. Исцеление от недуга проводится следующими средствами:
- Противовоспалительные препараты обязательны в лечении околосуставных областей. Воспаленные области хорошо лечатся нестероидными средствами, сочетающими противовоспалительное действие с обезболивающим эффектом. Например, больным назначают Индиметацин, Бутадион, Диклофенак. Выбор препарата проводится доктором индивидуально в каждом конкретном случае.
- Противовоспалительные мази помогают унять неприятные болезненные ощущения. Пораженные участки рекомендуют смазывать кремами, обладающими выраженным эффектом согревания (например, больным назначается Финалгон, Апифор, Диклофенак). Подходящую мазь легко подобрать в ближайшей к дому аптеке, предварительно получив консультацию доктора. Важно соблюдать предписанную дозу мази для предотвращения передозировки, проявления паталогических реакций.
- Физиотерапия способствует оптимизации двигательной активности. Больных обучают гимнастике (специальным восстановительным упражнениям). Воспаление снимают целебные ванны, профессиональный массаж, прогревания под лампой. Пациентам предлагается лечиться ультразвуком, микроволнами. Все процедуры проводятся под контролем компетентных медицинских сотрудников.
Народная медицина популярна среди пациентов ревматических отделений. Многие рецепты (например, солевой компресс, горчичные примочки) действительно облегчают состояние больного. Но помните — традиционную медицину не стоит заменять самодельными противоревматическими лекарствами! Дополняйте лечение народными средствами, предварительно посоветовавшись с доктором!
Эффективность излечения от внесуставного ревматизм зависит от пациента. Заболевание успешно лечится! Важно быстро обратиться к доктору за помощью, соблюдать медицинские рекомендации, беречь здоровье.
Заболевания мягких тканей
Заболевания (воспаления) мягких тканей поражают не сами кости и суставы, а околосуставные ткани: мышцы, сухожилия, связки, суставные сумки, жировые ткани.
Заболевания мышц (миозиты, миальгии) характеризуются длительными и устойчивыми болями в пораженных отделах, чаще всего в шейно-спинных, околопозвоночных мышцах и в мышцах поясницы. Мышцы при этом излишне напрягаются, становятся твердыми, при нажиме на них ощущается боль. Иногда в них прощупываются болезненные уплотнения. Люди, страдающие поражением мышц, часто жалуются на то, что после дня работы чувствуют большую усталость и мышечные боли и вынуждены лечь. После краткого, порой всего 15-минутного, отдыха в лежачем положении они чувствуют себя значительно лучше.
Возникновению миальгии способствует ряд факторов. Главные из них — микротравмы, связанные с перегрузкой мышц. В мышцах, если они соответствующим образом не тренированы, при длительных усилиях, особенно статических, ощущаются боли. Они являются следствием кислородного голодания мышц и происходящих в них биохимических сдвигов. Болевые импульсы передаются нервными волокнами к спинному мозгу. Оттуда рефлекторно через периферические нервные волокна сигналы идут обратно к мышце, вызывая ее сокращение. Возникает порочный круг, дающий в результате устойчивые мышечные боли.
Миальгия появляется часто у лиц с неправильной осанкой. Некоторые группы мускулов их тела постоянно выполняют чрезмерную работу, сильно перегружены, в то время как другие становятся вялыми и слабеют.
Каждому человеку присущи свои, характерные для него, осанка и походка. О правильной осанке можно говорить тогда, когда стопа имеет нормальное строение, с хорошим продольным и поперечным сводами, когда колени и бедра выпрямлены. Позвоночный столб имеет правильные изгибы, отчего зависит равновысокое положение плеч, хорошая форма грудной клетки и правильная посадка головы. Если бы мы привязали к бечевке грузик и ее свободный конец приложили к уху, то при правильной осанке эта бечевка пройдет через середину плеча, бедра, колена и лодыжки. Конечно, в осанке могут быть различные небольшие отклонения, которые и придают характерные черты фигуре каждого человека.
Некоторое влияние на возникновение миальгии могут оказать холод и перемены окружающей температуры. Эти факторы способны вызывать спазм, а также расширение и сжатие кровеносных сосудов, снабжающих мышцы кровью, что приводит к недостатку в них кислорода и появлению симптомов миальгии. Общеизвестны примеры появления сильных болей в мышцах поясничной области после долгого лежания на сырой земле. Ранее считалось, что важнейшими факторами поражения мягких тканей являются холод и сырость. В настоящее время эта причина не отвергается, однако существует мнение, что большее значение имеют перегрузки и микротравмы сухожилий и мышц.
Кроме уже названных объективных факторов (микротравмы, перегрузки, холод и сырость), вызывающих заболевания мягких тканей, надо указать факторы психологические и эмоциональные. Психологическое состояние оказывает действие на восприятие и степень болевого ощущения. Так, например, во время воздушного налета и бомбардировки люди не чувствовали боли, вызванной даже обширным ранением. Только когда исчезала опасность, возвращалась способность ощущать боль.
Общеизвестно влияние эмоционального напряжения на состояние двигательного аппарата. Примером может служить дрожь в мышцах и во всем теле в момент сильного страха.
Некоторые люди излишне реагируют даже на небольшие болевые раздражения, преувеличивая свои недомогания. Они вызывают у них страх, что, в свою очередь, ведет к увеличению мышечного напряжения и зарождению миальгии.
В мышцах, кроме того, могут возникать тяжелые местные и общие болезненные процессы, проявлением которых бывает боль. Определить заболевание и правильно повести лечение может только врач. Поэтому в любом случае при появлении мышечных болей следует проконсультироваться у врача, который объяснит причину и посоветует, как поступать далее.
Поражение мягких тканей затрагивает не только мышцы, но и другие элементы двигательного аппарата, в том числе сухожилия и связки. Мы уже говорили о том, что одной из наиболее частых причин возникновения болей в мягких тканях бывают микротравмы. Так вот, травмам подвержены и сухожилия и связки. В месте прикрепления сухожилия к кости на небольшом пространстве сходятся все составляющие сил, действующих при выполнении как статической, так и динамической работы. Поэтому именно эти места поражаются особенно часто.
Место, где сухожилие прикреплено к кости, имеет характерное строение. Здесь нет надкостницы, а пучки сухожильных волокон на небольшом пространстве постепенно входят в хрящевую, а затем в костную ткань. При каждом движении мышца тянет связки сухожилий. Поэтому все чрезмерные нагрузки могут вести к возникновению воспалительных и дистрофических процессов. В отдельных случаях может иметь место разрыв сухожилия. Иногда натяжение связок вызывает отрыв тонких слоев хряща и костной ткани. В этих местах возникает воспалительный процесс, а затем отложение солей кальция.
Эти процессы могут развиваться в области коленей, бедер, локтей — там, где к кости прикреплено большое количество сухожилий.
Иногда Причиной болей бывают воспалительные или дистрофические процессы в границах сухожилий и фасций. Боли часто ощущаются в области большого пальца, ладони или в месте прохождения сухожилий мышц стопы. Эти боли при нажиме усиливаются. В момент работы сухожилия слышится потрескивание, а порой и хруст. Над больным сухожилием можно заметить опухоль и покраснение.
Иногда на сухожилиях (особенно мышц руки) в результате мелких травм и хронического воспаления образуются бугорки, которые мешают пальцам совершать- движения. В этом случае сгибание пальцев происходит свободно, а разгибание дается с трудом. При разгибании пальца отчетливо слышится треск, вызываемый перемещением бугорка в узкой фасции сухожилия.
Иногда на ладони возникают утолщения, а затем отмечается стойкое сгибание пальцев рук (чаще всего четвертого и пятого). Пальцы не удается распрямить полностью. Причина лежит в образовании рубцовой соединительной ткани в области сухожилия ладонного распрямителя.
Под влиянием частых мелких травм иногда происходит воспаление суставных капсул. Капсулы, наполненные густой студенистой массой, расположены в местах, наиболее подверженных давлению или травмам, например на фронтальной части колена, в области плеча, пятки. Воспалительный процесс в них сопровождается болевыми ощущениями, движения затрудняются.
Довольно частым бывает воспаление капсулы надколенника (находящейся в передней части колена) у лиц, длительное время пребывающих на коленях, а также воспаление капсулы около ахиллова сухожилия (на задней стороне пятки) у лиц, носящих тесную обувь.
Довольно часто болезненные процессы затрагивают избирательно не только мышцы, сухожилия или суставные капсулы, но сразу все эти элементы. В этом случае мы имеем дело с внесуставным воспалением. Чаще всего встречается несуставное воспаление плеча, локтя, бедра и колена.
Внесуставное воспаление плеча обычно вызывается макро- или микротравмами. Иногда об этих травмах помнят, но обычно особого внимания на них не обращают.
Внесуставное воспаление может затронуть также коленный сустав. В этом случае возникают ноющие боли, чаще всего в центральной части колена. Если постараться хорошенько припомнить начало заболевания, то обычно оказывается, что какое-то время назад (может быть, даже давно) колену была нанесена травма, а быть может, даже произошел разрыв сухожилия. В этом месте возникает хроническое воспаление, во многих случаях откладывается кальций. Этим процессам временами сопутствует легкое опухание колена.
Довольно часто отмечается внесуставное воспаление лок тя. Оно возникает преимущественно в результате переутомления сухожилий локтевого сустава. Попытки распрямить руку в локтевом суставве или выполнить скручивающее движение обычно сопровождаются болью. При нажиме боль ощущается в боковой или центральной части локтя. Она передается в руку, реже в плечо. Этого рода недомогания довольно часто встречаются у лиц, играющих в теннис; они даже именуются «локтем теннисиста».
Чрезмерная полнота идет рука об руку с поражением суставов. Излишний вес перегружает двигательный аппарат и вынуждает организм непрерывно выдерживать дополнительную тяжесть, к которой он не приспособлен. Это ведет к заболеванию мягких тканей, дистрофии суставов и позвоночника. Поэтому одной из главных заповедей профилактики поражения опорного аппарата является борьба с излишним весом. Наш верный союзник в этой борьбе — кроме соответствующей диеты — спорт и гимнастика. Правильный вес тела определяется с учетом пола, возраста и роста. Приблизительно правильный вес можно установить путем вычитания числа «100» из высоты роста (в сантиметрах) данного человека. Например, человек ростом 170 сантиметров должен весить 70 килограммов. Вес у мужчин может быть несколько большим, чем у женщин.
Чтобы избежать тучности, следует придерживаться соответствующей диеты. Диета, ставящая целью похудание, в общих чертах заключается в отказе от сладостей и ограничении мучных блюд. Пирожные, торты, супы, клецки, густые соусы должны быть устранены из меню полных людей. В то же время можно употреблять в пищу нежирное мясо, творог, вареные овощи, яйца. Нужно пить больше молока. Полезно таккже в один из дней недели питаться только молоком, отказавшись от всего другого.
Однако одной диеты для. похудания недостаточно. Чтобы сохранить правильный вес и хорошую фигуру, необходимо соответственно дозированное движение.
Из сказанного следует, что причиной многих заболеваний костей и суставов бывают микротравмы, которым двигательный аппарат особенно подвержен в случаях неправильного развития мышц. Хорошо тренированные мышцы являются как бы эластичными и мощными пружинами, защищающими другие элементы двигательного аппарата от возможных травм. Вялые и слабые мышцы не выполняют должным образом своей задачи. В этом случае целый ряд нагрузок перекладывается на другие элементы двигательного аппарата, на сухожилия, связки, а также на костную ткань, вызывая болезненные процессы. Поэтому забота о сохранении развитой мышечной системы и хорошей осанки представляет собою существенную проблему. Хорошо развитые мышцы и правильная осанка — это факторы, предотвращающие возникновение поражений опорно-двигательного аппарата.
УЗИ мягких тканей бедра
Ультразвуковое исследование любых мягких тканей организма основано на физических принципах эхолокации. В основе лежит факт, что ткани по-разному отражают ультразвуковые волны. Сказанное зависит в первую очередь от плотности тканей. Известный физический закон позволил разработать метод обследования, называемый УЗИ, определяющий наличие новообразований, врождённые патологии, гипертонус мягких тканей ног.
Основные принципы ультразвукового исследования
Аппарат УЗИ снабжён специальным датчиком ультразвуковых сигналов, передающим в мягкие ткани бедра звуковые импульсы ультравысокой частоты. Импульсы начинают распределяться по тканям. Часть волн отражается, поступает обратно к датчикам, другая часть продолжает путь дальше по тканям организма. Происходящие изменения воспринимают высокочувствительные датчики аппарата УЗИ.
Полученные данные о состоянии мягких тканей бедра направляются в центральный процессор, где информация обрабатывается. После обработки информационные данные выводятся на экран монитора, показывающий состояние мягких тканей бедра. Процессор аппарата УЗИ рассчитывает толщину ткани либо расстояние до определённого органа или сосуда при помощи данных о скорости распространения звука и времени, по истечению которого звук возвращается к датчику от мягких тканей бедра, голени или стопы. Счёт идёт на миллионные доли секунды.
Аппарат УЗИ снабжён элементами управления датчиком, при помощи прибора врач функциональной диагностики способен изменять частоту и интенсивность звуковых сигналов, управлять режимом сканирования.
Обследование считается точным, безопасным, безболезненным, позволяет врачу назначить больному полноценное лечение. В последнее время в ряде клиник чаще находят применение портативные аппараты УЗИ, позволяющие провести обследование лежачего пациента на дому, избегая трудностей при транспортировке тяжелобольных для проведения обследования. Аппарат для ультразвукового сканирования на дому по техническим характеристикам не отличается от стационарного.
Когда назначается обследование
Датчик ультразвука за секунду способен принимать и передавать сотни тысяч звуковых сигналов, отражённых от мягких тканей бедра, голени и стопы.
Показаниями для проведения ультразвукового исследования мягких тканей бедра становятся патологические состояния:
- Гематомы мягких тканей, возникающие в результате переломов или ушибов в области бедра, стопы.
- Воспалительные процессы в суставах.
- Наличие уплотнения в мягких тканях бедра.
| Видео (кликните для воспроизведения). |
Проводят ультразвуковое обследование с целью верификации диагноза, для оценки действенности проводимого лечения. В отдельных случаях оперативные вмешательства на маленьких суставах стопы проводятся под контролем УЗИ аппаратов.
Особенностью диагностической процедуры считается не постановка диагноза, а оценка состояния мягких тканей бедра. Окончательную постановку диагноза осуществляет врач-клиницист на основе полученных клинических и инструментальных данных.
Как проводится обследование
Процедура ультразвукового сканирования мягких тканей бедра не подразумевает специальной подготовки со стороны пациента. Единственным требованием станет наличие чистой простыни и салфетки для удаления излишков контактного геля. Потребуется лечь или сесть поудобнее, обнажить участок нижней конечности, который подлежит обследованию. Обычно конечность обнажается полностью до стопы.
На кожу наносится специальный гель, усиливающий проводимость ультразвука к мягким тканям через кожу. Врач приставляет датчик к кожным покровам бедра, водит прибором по поверхности тела. При обследовании доктор порой просит пациента занять указанное положение либо повернуться, чтобы лучше рассмотреть нужный участок. Возможно проведение сканирования на дому.
При проведении УЗИ исследования врач оценивает наличие новообразований в мягких тканях бедра, глубину залегания, локализацию, размеры, характер и консистенцию ткани. При необходимости проводится дополнительное исследование кровотока в интересующей области при помощи допплерографического датчика. Функция соноэластографии, которой снабжены избранные аппараты, позволяет оценить эластичность исследуемой ткани. У детей первого года жизни возможно определить гипертонус мышц ног. У взрослых людей гипертонус мышц ног может наблюдаться при травматических поражениях либо сосудистой патологии, сопровождающейся болью и отёком.
Информативность исследования ощутимо снижается, если пациент имеет избыточный вес тела, гипертонус мышц ног, либо очаг патологической ткани расположен чрезмерно глубоко. Подобное требует назначения дополнительных методов исследования, магниторезонансной или компьютерной томографии.
Какие изменения обнаруживаются при исследовании
При диагностике травмы бедренной кости либо мягких тканей мышц ног на УЗИ часто обнаруживается скопление жидкости. На мониторе аппарата явление выглядит как ограниченный конгломерат, наполненный кровью. Вокруг образования может определяться гипертонус мышц. При смещении в пространстве жидкости структура и плотность образования меняется, в связи с указанным врач часто просит пациента повернутся другой стороной, поменять положение травмированного бедра, обнаруживая нагноительный процесс гематомы, назначая лечение.
При исследовании составных полостей возможно обнаружить кистовидные образования синовиальной оболочки, заполненные прозрачной жидкостью. УЗИ аппарат отчётливо отображает травматические повреждения связочного аппарата, нарушение целостности нервных стволов, воспалительные процессы, гипертонус мышц ног. Наличие воспалительных острых процессов в сухожилиях мышц бедра и ног возможно определить по утолщению и отёчности.
Какие диагнозы можно поставить на основании ультразвукового исследования
Проведя ультразвуковую диагностику состояния мягких тканей бедра, можно верифицировать следующие диагнозы:
- Липома (другое название – жировик). Это доброкачественное новообразование из жировой клетчатки. Наиболее часто можно обнаружить на спине или бедре. Сканер УЗИ обнаруживает очаг сниженной эхогенности, имеющий чёткие границы и иногда фиброзные элементы, обусловливающие неоднородную структуру. Внутри такого очага отсутствуют кровеносные сосуды, что определяется при помощи допплерографии.
- Атерома отличается от липомы однородностью эхогенной структуры и представляет собой кисту сальной железы.
- Злокачественные новообразования мягких тканей бедра на УЗИ выглядят хорошо васкуляризированными, и могут иметь как чёткие границы, так и быть размытыми из-за прорастания в соседние органы. При наличии онкологического заболевания характерный вид имеют поражённые лимфатические узлы. Нормальные лимфоузлы на УЗИ различить бывает весьма затруднительно, а при поражении они обретают более плотную структуру и большие размеры.
Проведение исследования в домашних условиях
В последние годы разработаны портативные переносные аппараты, позволяющие проводить обследование пациентов на дому. Часто тяжелобольные пациенты прикованы к постели, доставить их в поликлинику для проведения обследования невозможно. В этой ситуации ряд клиник осуществляет ультразвуковое сканирование пациентов на дому.
Такая процедура, проводимая на дому, полностью отвечает требованиям диагностики, считается не менее точной, чем в условиях клинки. Часто на дому обследуют пожилых людей с переломами шейки бедра, новорожденных детей.
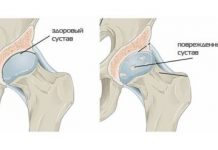
Мягкие ткани вокруг сустава
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг .
Смотреть что такое «Ревматические заболевания околосуставных мягких тканей» в других словарях:
Ревматические болезни — Ревматические болезни это группа заболеваний, протекающих преимущественно с системным или локальным поражением соединительной ткани. К ним относятся болезни с преобладающим поражением суставов; васкулиты и диффузные болезни соединительной… … Википедия
БОЛЕЗНИ РЕВМАТИЧЕСКИЕ — мед. Ревматические болезни патологические состояния, обусловленные системным или локальным поражением соединительной ткани, наиболее часто проявляющиеся суставным синдромом. В России в 1997 г. зарегистрировано больных с диагнозом, установленном… … Справочник по болезням
Микротравма — I Микротравма (греч. mikros малый + trauma рана, повреждение) повреждение, возникающее в результате воздействия небольших по интенсивности усилий и приводящее к нарушению функции и микроструктуры тканей. Различают острую М. однократное или… … Медицинская энциклопедия
Остеопатия нефрогенная — I Остеопатия нефрогенная (греч. osteon кость + pathos страдание, болезнь; греч. nephros почка + gennaō порождать, производить; синоним ренальная остеодистрофия) дистрофический процесс в костной ткани, обусловленный нарушением регуляции кальций… … Медицинская энциклопедия
Охроноз — I Охроноз (ochronosis; греч. ōchros желтый + nosos болезнь; синоним алкаптонурия) наследственное заболевание, обусловленное избыточным отложением в различных тканях гомогентизиновой кислоты в связи с отсутствием фермента гомогентизиназы;… … Медицинская энциклопедия
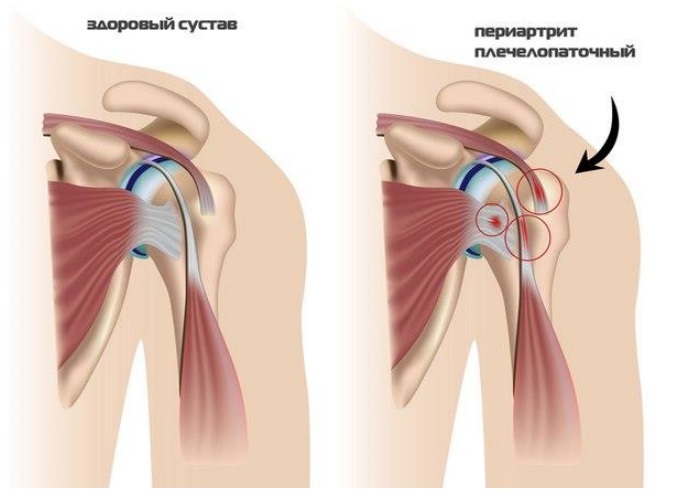
Периартрит — I Периартрит (periarthritis; греч. peri вокруг + arthron сустав + itis) термин, применяющийся для обозначения одновременного поражения различных окружающих сустав (периартикулярных) мягких тканей, участвующих в его функционировании: мышц,… … Медицинская энциклопедия
Бехтерева болезнь — I Бехтерева болезнь (В.М. Бехтерев, отечественный психоневролог, 1857 1927; синоним: болезнь Штрюмпелля Мари Бехтерева, идиопатический анкилозирующий спондилоартрит, анкилозирующий спондилит) хроническое воспалительное заболевание позвоночника и… … Медицинская энциклопедия
Диклоран — Действующее вещество ›› Диклофенак* (Diclofenac*) Латинское название Dicloran АТХ: ›› M01AB05 Диклофенак Фармакологическая группа: НПВС — Производные уксусной кислоты и родственные соединения Нозологическая классификация (МКБ 10) ›› G54.1… … Словарь медицинских препаратов
Диклоран СР — Действующее вещество ›› Диклофенак* (Diclofenac*) Латинское название Dicloran SR АТХ: ›› M01AB05 Диклофенак Фармакологическая группа: НПВС — Производные уксусной кислоты и родственные соединения Нозологическая классификация (МКБ 10)… … Словарь медицинских препаратов
Фасции́т эозинофи́льный — (фасци[и] (Фасции) + itis, синоним болезнь Шульмана) самостоятельное заболевание, при котором отмечается диффузное воспаление многих фасций, преимущественно проксимальных отделов конечностей, см. Ревматические заболевания околосуставных мягких… … Медицинская энциклопедия
Рентгенологическая симптоматика. Изменения мягких тканей. Остеоартроз
Изменения мягких тканей
Липома. Это гомогенное или инфильтративное образование, лежащее между мышечными волокнами и сохраняющее жировую плотность (иифильтративная липома). Липомы ограничены одним анатомическим пространством, на КТ на всех срезах она имеет резкие контуры с неровными очертаниями.
Липосаркома. Вторая по частоте саркома мягких тканей, чаще всего она локализуется в проксимальном конце верхней конечности. На КТ на фоне жировой ткани обнаруживаются образования мягкотканной плотности с глубокой локализацией и инфильтрацией подлежащих анатомических структур. Их размер может превышать 5 см в диаметре.
Оссифицирующий миозит. Он бывает в двух вариантах — травматический и нейрогенный.
Оссифицирующий травматический миозит — может проявляться в виде уплотнения мягких тканей с очаговым обызвествлением. Такой миозит возникает после острой травмы или при хронических микротравмах. Выделяют несколько очень типичных вариантов миозита:
• «кость наездника» — обызвествление локализуется в большой проводящей мышце бедра;
• «кость стрелка» — обызвествление локализуется в правой дельтовидной мышце;
• «кость гимнаста» — обызвествление локализуется в двуглавой мышце плеча.
При рентгенологическом исследовании па уровне измененной кости определяется уплотнение по типу «нежной» костной мозоли, с постепенным нарастанием интенсивности тени вплоть до костной плотности. При ограниченном оссифицирующсм травматическом миозите через 6-8 месяцев на рентгенограмме в месте травмы определяется дополнительная тень неправильной формы, бесструктурная, «облаковидная», не связанная с костью, постепенно приобретающая костную плотность, а затем и структуру кости. Кость на данном уровне не изменена. Изменения, выявленные на рентгенограмме, значительно меньше пальпируемого образования.
Неврогенный оссифицирующий миозит — встречается при спинной сухотке, сирингомиелии, ранениях центральной и периферической нервной системы.
Множественный прогрессирующий оссифицирующий миозит — обызвествление формируется в толще скелетных мышц, причина — трофоневротические заболевания, патология центральной и периферической нервной системы.
Интерстициальный кальциноз — обызвествления локализуются вокруг сухожилий, суставов, возникают они в результате метапластического процесса в рубцах.
Обызвествления сосудов — ангиолиты, флеболиты, возможны обызвествления паразитов и инородных тел мягких тканей.
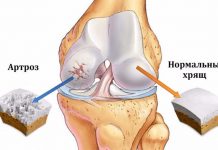
Остеоартроз
Остеоартроз (OA) — хроническое прогрессирующее невоспалительное заболевание неизвестной этиологии, проявляющееся дегенерацией суставного хряща, структурными изменениями субхондральной кости, а также явным или скрыто протекающим умеренно выраженным синовитом. OA лидирует среди всех ревматических болезней.
Остеоартроз чаще поражает суставы, испытывающие весовую нагрузку, — тазобедренный, коленный, первый нлюспефатапговый. Полиартроз, как правило, носит семейный характер и обусловлен генетической неполноценностью хряща и связочного аппарата.
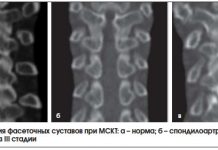
Рентгенологическая диагностика OA основана на обнаружении сужения суставной щели, субхондрального остеосклероза и остеофитов. Основное диагностическое значение имеет степень сужения суставной щели. В поздних стадиях OA могут определяться деструктивные изменения эпифизов с подвывихами и участками оссификации суставной капсулы. При узелковой форме OA наибольшее значение имеет выявление остеофитов и сопровождающей их деструкции суставных поверхностей («эрозивный артроз»).
Как только дегенеративное поражение сустава начинает проявляться клинически, типичные его признаки можно обнаружить и на рентгенограмме. Воспалительный процесс может сопровождать дегенеративную болезнь суставов, но он не является ведущим признаком этого заболевания, синовит развивается вторично. У женщин после менопаузы встречается эрозивный остсоартрит — дегенеративное заболевание межфаланговых суставов кистей рук с воспалительным и эрозивным комплексом. На рентгенограммах определяются эрозии в центральных отделах суставных поверхностей фаланг — симптом «крыла чайки».
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
Воспаление суставных тканей
Воспаление тканей сустава является самостоятельным проявлением или следствием ревматических заболеваний, чаще всего артрита. Поражение мягкотканных структур (периартрит) может произойти рядом с любым суставом, но чаще появляется в области плеча или колена, которые постоянно подвергаются большим функциональным нагрузкам.
Причины заболевания
Клинико-патоморфологические виды воспаления мягких тканей показаны в таблице:
Околосуставные воспаления — явление распространенное. Уязвимость периартикулярных тканей связана с их анатомическими особенностями:
- Сухожильно-связочный аппарат обладает скудной клеточной структурой и низким уровнем метаболизма, что повышает риск развития дегенеративно-воспалительных процессов.
- Сухожилия и связки прежде всего подвергаются нагрузкам, а следовательно, травматизации.
- В периартикулярных тканях содержится огромная численность чувствительных (в том числе болевых) окончаний и проприоцепторов, подающих информацию о положении, деформации и смещении разных частей тела в центрально-нервную систему.
Поражения околосуставных тканей подразделяются на первичные и вторичные. Причины их возникновения показаны ниже в таблице:
Симптомы воспаления тканей сустава
Периартикулярные поражения могут возникнуть в любом месте, где есть суставы, но чаще локализуются около крупных, наиболее подверженных перегрузкам и травматизму, сочленениях.
- боль — первый симптомом ревматических поражений мягких тканей,
- болезненное и затруднительное перемещение сустава,
- иногда боль сопровождается покраснением или отеком,
- болезненность может продолжаться несколько дней или недель, исчезать, а затем возникать в том же месте.
- клеточная инфильтрация, вызванная воспалением,
- скопление выпота в полостях синовиальных влагалищ,
- некрозные очаги,
- на поздних этапах возможно обызвествление, фиброз, гиалиноз.
Диагностика
Для диагностирования периартрита проводятся следующие мероприятия:
- внимательный осмотр и выявление внешних клинических признаков, пальпация мягких тканей и суставов, при которой хорошо ощущается боль,
- термографическое исследование,
- ультразвуковое исследование суставных тканей и самих суставов.
Лечение заболевания
Поражения мягкотканных околосуставных структур обычно хорошо устраняются с помощью локальной терапии, однако, несвоевременное обращение к врачу может снизить двигательную способность больного и привести к инвалидности. В комплекс лечения периартикулярных поражений входят медикаментозные и немедикаментозные процедуры, но в сначала принимают меры по ограничению нагрузок на пораженную область.
Из лекарственных препаратов назначаются:
- Нестероидные противовоспалительные препараты для снижения активности воспалительного процесса и обезболивания, например, «Нимесулид», «Мелоксикам», «Диклофенак» и др.
- Гели и мази для наружного применения, такие как «Вольтарен», «Эмульгель», «Диклак», «Нимид».
- В тяжелых случаях при сильном воспалительном процессе, когда нестероидные препараты не помогают назначается короткий курс глюкокортикоидных гормонов внутрь или инъекционно, непосредственно в зону поражения — «Дексаметазон», «Преднизолон» и др.
Физиотерапия
При умеренных болях, иногда нескольких физиотерапевтических сеансов бывает вполне достаточно для выздоровления. Чаще рекомендуются:
- тепловые процедуры,
- магнитотерапия,
- бальнеотерапия,
- ультразвуковая терапия,
- грязевые аппликации.
Когда требуется операция?
При лечении периартритов хирургическое вмешательство требуется редко. Обычно его применяют, когда консервативное лечение оказалось малоэффективным, заболевание сильно запущено или осложнено дополнительными повреждениями. Например, при тендините колена произошел разрыв связок или сужение сосудов. Тогда для устранения проблемы выбирается один из двух методов проведения операции:
- артроскопический — операция с помощью артроскопа, который вводится в микроразрез,
- классический — процедура с рассеканием мягких тканей коленного сустава скальпелем.
Лечебная физкультура
Комплекс упражнений направлен на восстановление двигательной функции и заключаются в постепенном увеличении нагрузок и амплитуды движений. Упражнения разрабатывают сустав, улучшают его подвижность, повышают эластичность связок и мышечного аппарата. Программу занятий подбирают индивидуально для каждого больного. Составлять ее должен квалифицированный врач-реабилитолог.
Как нужно питаться?
При лечении не требуется соблюдать особую диету. Главным условием правильного питания является употребление достаточного количества белков и витаминсодержащих фруктов и овощей, необходимых для скорейшего нормального заживления поврежденных структур и больных тканей организма. Употребление алкоголя в восстановительный период не рекомендуется.
Профилактические мероприятия
Для профилактики таких заболеваний необходим здоровый образ жизни.
| Видео (кликните для воспроизведения). |
Необходимо бережно относиться к суставам, не перегружать и не переохлаждать их. Полноценное питание и регулярная гимнастика для укрепления организма поможет избежать ревматических заболеваний. При монотонной и сидячей работе следует следить за осанкой, не опираться на локти, делать частые, перерывы и упражнения для разминки суставов. Обувь должна быть удобной и подобрана по размеру.
Источники
Гурин, Н. Н. Лечение ложных суставов, осложненных остеомиелитом / Н. Н. Гурин. — М. : ГУ Северо-Западный окружной медицинский центр МЗ РФ, 2009. — 272 c.
Парамонова, Ольга Антитиреоидные антитела и ревматоидный артрит / Ольга Парамонова. — М. : LAP Lambert Academic Publishing, 2012. — 184 c.
Ревматология. Национальное руководство (+ CD-ROM). — М. : ГЭОТАР-Медиа, 2010. — 746 c.- Гринев, М. В. Остеомиелит / М. В. Гринев. — М. : Медицина, 2011. — 152 c.
- .

Добрый день! Я работаю ортопедом в государственной поликлинике 11 лет в г. Москва.
Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова;
Специальность: ортопед;
Стаж: 11 лет.