Содержание
- 1 Симптомы и лечение ушиба лучезапястного сустава
- 2 Тейпирование лучезапястного сустава
- 3 Повреждение связочного аппарата коленного сустава и его лечение
- 4 Растяжение связок лучезапястного сустава
- 5 Вывих, растяжение и перенапряжение капсульно-связочного аппарата на уровне запястья и кисти (S63)
- 6 Повреждение капсульно связочного аппарата лучезапястного сустава
- 7 Анатомия лучезапястного сустава человека. Травмы сустава
Симптомы и лечение ушиба лучезапястного сустава
Ушиб лучезапястного сустава характеризуется такими симптомами :- болевые ощущения. Возникают непосредственно после травмы. Объясняется это тем, что в области сустава проходят множество нервных волокон, которые при ушибе сдавливаются. Появляется жгучая, пульсирующая боль;
- отечность. Возникает вместе с болью и имеет тенденцию к разрастанию;
- гематомы. Это явление можно встретить редко. В основном кровоизлияния образуются после сильного удара.
Болевые ощущения могут быть разными и зависят от многих факторов:
- Интенсивность. Сразу после получения травмы человек ощущает острую боль, которая постепенно стихает. Возможны случаи, когда болевые симптомы возвращаются вновь. Это можно объяснить специфическим строением запястья, через которое проходят нервные волокна. Травма лучезапястного сустава вызывает отек, провоцирующий передавливание нервов и боль.
- Характер протекания. У каждого пострадавшего он может быть различный. Некоторые описывали боль как стихающую, жгущую. Другие говорили о нарастании и уменьшении болевых ощущений.
Если человек повредил ладонь, то симптомы могут быть несколько иными:
- внезапная острая боль, которая возникает в пальцах;
- сужение либо стягивание;
- появление судорог.
Иногда повреждения могут давать трофоневротическое осложнение или дистрофическое изменение в костях запястья. К сожалению, повреждение запястья лечится долго и тяжело.
Поэтому после получения травмы необходимо сразу же обратиться к травматологу.
Оказание первой помощи
Своевременно оказанная помощь обеспечит нормальное протекание болезни без каких-либо осложнений. Следует заметить, что травма правого сустава не так опасна, как левого. Мероприятия по оказанию первой доврачебной помощи должны быть такими:- Обеспечить неподвижность руки. Для этого подойдет бинт, можно использовать обычный или эластичный. На место ушиба или кисть накладывается повязка, и рука фиксируется косынкой. Также нужно обеспечить руке возвышенное положение.
- Компресс изо льда. Для этих целей подходит бутылка с охлажденной водой, замороженное мясо в мешочке, сам лед, завернутый в полотенце. Если обеспечить такие условия не представляется возможным, то можно просто подставить руку под холодную воду из крана. Охлаждать запястье нужно в течение 7 минут, затем перерыв 15 минут и снова охлаждение. Такая процедура поможет снять появившийся отек.
- Лекарственная помощь. Она состоит из применения гелей или мазей. На место полученной травмы можно нанести Рициниол. Он уменьшает отек и его разрастание. Помимо этого, эмульсия успокаивает боль и обеззараживает область нанесения. После этого рекомендуется сделать ледяной компресс. Кроме стероидного препарата можно использовать мази Долгит, Фастум гель. Они призваны снять боль и уменьшить воспаление.
- Обезболивающие меры. В случае если рука очень болит, можно выпить обезболивающее Найз или другие.
Вот такая первая помощь должна быть оказана пострадавшему. После этих мероприятий нужно обязательно вызвать врача. Поскольку боль может пройти, но внутри возможен перелом или вывих.
Доктор должен провести обследование, направить пациента на рентген. Только так можно исключить наличие серьезных повреждений и не допустить осложнений.
Возможные осложнения
В случае ушиба ладони, осложнения могут проявляться контузией локтевого нерва, который в этом месте подходит близко к коже. Боль носит простреливающий характер, а пальцы теряют чувствительность. Спустя некоторое время нарушается подвижность кисти и возникает ощущение окостенения.
Иногда повреждения нервов требуют хирургического вмешательства. Это происходит в случае рассечения запястной связки, где проходят нервные волокна.
Опасным последствием недолеченного повреждения может стать синдром Зудека. Он характеризуется трофическими и сосудистыми нарушениями. Лучезапястный сустав и кисть становятся отечными, кожа приобретает синеватый оттенок, становится прохладной. Ногтевая пластина истончается и ломается. При обследовании рентгеном можно выявить остеопороз.
Длительность терапии во многом зависит от степени повреждения запястья. В основном лечение длится около 2-х недель. Бандаж, который был наложен сразу же после травмирования, нужно носить от 3 до 10 дней. Подход к лечению должен быть комплексным:
- Полный покой. Для скорейшего восстановления понадобится состояние полного покоя на 3-4 дня. Строго воспрещается поднимать, переносить вещи и любые другие нагрузки. Зафиксировать руку нужно с помощью бандажа.
- Тепловые процедуры. Их нужно делать спустя три дня после получения травмы. Один из вариантов – теплая соль. Ее можно нагреть на сковороде и ссыпать в мешочек. Прикладывать дважды в день к месту поражения на полчаса. Альтернативой могут быть аппликации из парафина или электрическая грелка. Нелишними будут ванночки с поваренной солью.
- Оздоровительная гимнастика. Выполнять можно по прошествии пары дней. Лечебные упражнения должны быть щадящими и выполняться без особых усилий. Эффективной разминкой будет сгибание и разгибание кисти, вращательные движения кулаком. Упражнения стимулируют кровообращение и постепенно восстановят подвижность пальцев. Спустя 7 дней можно приступать к разработке лучезапястного сустава. Точную методику выполнения подскажет лечащий врач.
- Медикаментозно. Если травма характеризуется отечностью и острой болью, нужно приобрести гель или мазь, которые направлены на устранение симптомов. Особой популярностью в ассортименте пользуются:
- Диклофенак;
- Феброфид;
- Кетонал.
Использовать их нужно осторожно, чтобы не причинить лишнюю боль. Аккуратными массажными движениями средство втирается в место повреждения. Использовать мазь нужно до 3-х раз в сутки.
Если боль не утихает, то можно сделать компресс. В его основе лежит новокаин с димексидом. Вещества смешать в пропорции 1:4. Перемешать составляющие и наложить на травму. Длительность процедуры составляет примерно час. Также эффективен компресс с водкой. Примочки оказывают общее обезболивающее действие.
Лечебный массаж можно делать самостоятельно, в домашних условиях. Для начала размять кисть от кончиков пальцев до локтевого сустава. Движения должны быть плавные и поглаживающие. Результатом процедуры станет восстановление подвижности и уменьшение отека. Самостоятельный массаж подходит лишь для легкой степени ушиба. Если травма сустава была сильной, то массаж должен делать профессионал.Что касается лечебной гимнастики, то выполнять ее нужно в максимально щадящем режиме. Никаких резких, быстрых движений, поскольку они вызовут лишь боль и ухудшение состояния. Если ушиб лучезапястного сустава был тяжелой формы, то ЛФК необходимо проходить под контролем врача. Если соблюдать все предписания травматолога, то через неделю можно забыть о повреждении.
МКБ-10 расшифровывается как Международная классификация болезней 10 пересмотра. Ушиб лучезапястного сустава классифицируется под номером S63. Согласно классификатору, травма лучезапястного сустава наблюдается:
- при вывихе запястья;
- при травматическом разрыве связки запястья и пясти;
- при растяжении и перенапряжении капсульно-связочного аппарата.
После обращения в больницу травме будет присвоена своя классификация, которая указывается в амбулаторной карте.
Запястье состоит из мелких костей, которые больше всего подвержены травме. Характер повреждения иногда трудно определить самостоятельно, поэтому нужно обратиться в больницу. Лечебная гимнастика, медикаментозная терапия и массаж должны быть комплексными. Основой лечения является ношение специальной повязки – бандажа, который используется для фиксации руки в неподвижном положении. Своевременное оказание помощи – это гарантия быстрого выздоровления.
Тейпирование лучезапястного сустава
Для предотвращения повреждений в суставах рук и возврата им активности используется тейпирование лучезапястного сустава, которое обеспечивает стабилизацию и ограничение движений. Фиксация кисти проводится с использованием лент, покрытых веществом, не представляющим опасности для кожи. Ленточки называются тейпами, а сам методика — кинезиотейпированием.
Показания тейпированию запястья
Тейпирование или иначе кинезиотейпирование рук, простая и эффективная процедура лечения с задействованием клейкой ленты — тейпа. Применяют при следующих показаниях:
- растяжение связок;
- мышечные боли и проблемы конечностей;
- ушибленные раны, вывихи;
- травмирование мягко-тканных структур;
- повреждения или недостаточная прочность капсульно-связочного аппарата, лучезапястного и меж запястного суставов;
- воспалительные процессы, перегрузки участков предплечья;
- отеки, гематомы;
- несущественные ограничения подвижности.
Эффективность методики заключается в просторе между тканями, который обеспечивается натяжением.
Такая фиксация способствует:
- улучшению процессов микроциркуляции и лимфодренажа;
- созданию прочной фиксации тканей;
- расслабленному состоянию мышечного аппарата;
- местному обезболиванию в месте перелома и других травм;
- снижению размаха в движениях.
Какие тейпы применяются?
Кинезио тейп представляет собой хлопковый пластырь в 3 слоя, который содержит полиэстер в небольшом количестве, нанесенный сверху гипоаллергенного вещества с клеящей поверхностью на водной основе. Модель выглядит как мышца, но имеющая не такие функциональные возможности. Пластырь влагоустойчивый, эластичный, можно не снимать с кожи около 1 недели, при этом позволяет ей дышать и быстро высыхает. Существуют различные способы закрепления тейпа на кисть с применением растянутой и не растянутой формы. Выпускается в следующих видах:
- Рулоны шириной 5 см, длиной 5 м. Используются также другие размеры.
- Отдельные ленты. Похожие на пластырь, со 100% хлопковой основой, или изготовленные из нейлона. В их составе нет лекарственных препаратов.
- Кросс-тейпы. Представляют собой неэластичные пластыри небольших размеров, выполненные в форме решеткообразной аппликации.
Фиксирующий ленточный способ имеет преимущество по сравнению с другими, благодаря своему дизайну, который позволяет спрятать их под одеждой. Кинезиотейпирование запястья и всего лучезапястного сустава проводится с использованием лент на основе:
Для фиксации проблемного участка тела можно использовать хлопковый тейп.- хлопка;
- нейлона;
- материала для чувствительной кожи;
- флуоресцента — светящейся краски;
- водостойкого материала, усиленного клеем.
Вернуться к оглавлению
Как наложить?
Необходимо удостовериться, что кожа является сухой, чистой, не травмированной в области наложения тейпа. Кисть должна быть выпрямлена, пальцы с ладонями — напряжены. Клеить тейп можно такими способами:
- Полоску наложить вдоль запястья от основания кисти. При этом концы следует располагать внахлест. В направлении локтевой кости можно наложить 3 полоски. При этом последующие должны покрывать предыдущую до половины.
- Наложение тейпа проводится по внешней стороне запястья, через ладонь по центру, между большим и указательными пальцами. Клеить нужно так, чтобы на поверхности не было складок. Такие обертывания повторяются до 3 раз.
- Спортивный, с эластичной поверхностью тейп накладывается полосками на запястье, выполняя 3—4 оборота. При этом следующие повороты должны перекрывать предыдущие до половины.
Тейп нельзя слишком затягивать, чтобы не нарушить процессы циркуляции крови. Закрепление лент происходит непосредственно на мышцы и связки, при этом кожа натягивается умеренно. Перед процедурой следует хорошо вымыть и высушить руки. По окончании процедуры проводится обжимание повязки. Травмирование лучезапястного сустава чаще всего происходит у спортсменов: волейболистов, теннисистов, а также пловцов. В наборах, предназначенных для предоставления помощи, включаются ленты в количестве 3 шт. разной длины.
Повреждение связочного аппарата коленного сустава и его лечение
Коленный сустав, как самый сложный и крупный по строению, имеет прочный связочный аппарат. Он, наряду с сухожилиями и мышцами, образует вспомогательную структуру сустава. Способствуют плотному прилеганию костей колена друг к другу. Укрепляют, направляют, тормозят излишнюю подвижность голени. Иногда в результате травмы или неудачного движения происходит повреждение связок коленного сустава – разрыв или растяжение.
Связки колена
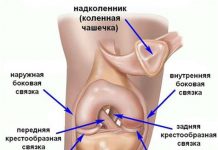
С помощью связок колена между собой соединяются и фиксируются определенные кости. В коленном суставе их три: надколенник (коленная чашечка), мыщелки большеберцовой и бедренной кости. Для связок характерна изометричность – сохранение в любом положении постоянной длины.
Большинство связок представляют собой тяжи соединительной ткани. Каждый тяж состоит из волокнистых пучков разной ширины, длины и направленности. Благодаря такому строению, они могут расслабляться, натягиваться, обеспечивая тем самым дополнительное движение голени. Коленный сустав представлен следующими видами связок:
- передней и задней крестообразной;
- боковыми (коллатеральными);
- поперечной;
- надколенника;
- между малоберцовой и большеберцовой костью.
Крестообразные связки находятся внутри сустава в самом его центре. Перекрещены относительно друг друга, отсюда и получили свое название. Передняя крестообразная связка (ПКС) стабилизирует мыщелок большеберцовой кости. Фиксируя сустав, не позволяет колену смещаться вперед. Задняя связка (ЗКС) имеет дугообразную форму. Удерживает колено от патологического смещения назад.
Боковые соединения – внутренняя, или медиальная, связка и наружная (латеральная) укрепляют внутрисуставную капсулу колена в местах ее наибольшего натяжения. Ограничивают излишние движения.
Поперечная связка соединяет и стабилизирует передние части латерального и медиального менисков.
Связка надколенника участвует в разгибании коленного сустава. Одним концом крепится к надколеннику, другим – к бугристому выступу большеберцовой кости.
При повреждении связочного аппарата в коленном суставе без нарушения его анатомической целостности возникает растяжение. В основе травмы лежит надрыв отдельных волокон. Если же пучки волокон разрываются полностью, происходит разрыв связок.
- внезапное резкое вращение колена;
- изменение направления части тела выше сустава;
- травма колена;
- падение на ноги при фиксированной стопе;
- прямой удар в колено;
- в результате частых микротравм;
- отрыв фрагмента кости при переломах;
- при воспалениях и дистрофических изменениях сухожилий.
Частичный или полный разрыв связок встречается довольно часто. Происходит при приложении травмирующей силы, превышающей их физиологические возможности.
Причины травм разные. Так, боковые соединения чаще разрываются при излишнем отведении и приведении колена. ПКС повреждается при ударе полусогнутой ноги сзади. ЗКС – при ударе колена спереди или чрезмерном разгибании. Обе связки могут повредиться при перекручивании голени, падении с высоты на ноги.
Самыми тяжелыми считаются разрывы и растяжения нескольких связок одновременно. Примером служит триада Турнера, когда происходит травмирование сразу трех структур коленного сустава:
- передней крестообразной связки;
- тяжей большеберцовой кости;
- внутреннего мениска.
Но самым опасным является повреждение связочного аппарата с одновременным разрывом передней и задней крестообразной и обеих боковых связок. Множественные разрывы возникают при катастрофах, авариях. Свежим и повторным травмам чаще других подвержены спортсмены, дети, больные люди.
Обследование
Обследование больного начинается с опроса, во время которого уточняются обстоятельства травмы, выясняются жалобы, производится пальпация связок сустава. При осмотре удается обнаружить:
- место локализации боли;
- изменение конфигурации сустава;
- отек, гиперемию, флюктуацию;
- запредельную подвижность сустава или ограничение движений;
- наличие местной температуры;
- нарушение походки и другие симптомы.
Для уточнения диагноза назначаются инструментальные неинвазивные (без нарушения целостности тканей) методы исследования:
- рентгенография;
- артрография;
- ультрасонография (УЗИ с получением изображения структур сустава);
- томография, термография.
Из малоинвазивных методов диагностики и лечения применяют артроскопию. С помощью пункции определяют наличие крови, выпота в суставе.
Первым, но не единственным, признаком повреждения связочного аппарата является внезапная боль в области колена. При растяжении она менее интенсивная, при разрыве сильная. В обоих случаях возникает кровоизлияние в толщу соединительной ткани или полость сустава.
После травмы отмечается припухлость, болезненность при пальпации. В области повреждения заметен кровоподтек. При разрыве больному практически невозможно опираться на конечность, передвигаться без посторонней помощи.
Лечебные мероприятия зависят от степени нарушения связочного аппарата.
Основные методы лечения:
- консервативное,
- хирургическое (путем сшивания),
- хирургические пластические операции с применением трансплантатов.
При легком растяжении, частичном повреждении показан покой, холод на два дня. Накладывают тугую давящую повязку. Постепенно методы лечения расширяются. Добавляются тепловые процедуры, физиопроцедуры, ЛФК, массаж. Трудоспособность восстанавливается приблизительно через 5 – 7 дней. С возрастом продолжительность выздоровления увеличивается.
Если во время исследования обнаружен отрыв костного фрагмента, значит, произошел полный разрыв связок. Все симптомы выражены более ярко. Отмечается сильная боль. На ногу невозможно наступать. Ощущается «разболтанность» колена. В суставе скапливается большое количество крови. Клинические проявления затягиваются на 3 – 4 недели.
Принципы лечения при растяжениях и разрывах схожи. Вместо бинтования накладывают гипсовую повязку сроком до 6 недель. Для профилактики атрофии мышц сразу назначают лечебную гимнастику. Восстановление функции сустава происходит медленно, порой затягивается на 6 – 8 месяцев. При тяжелых или повторных случаях повреждений возможны осложнения в виде остеоартроза, синовита, нестабильности сустава.
Профилактика
Все люди падают, и не раз. Но не каждое падение заканчивается травмами связочного аппарата. Возможно, нужно уметь правильно приземляться. Но сконцентрироваться в неподходящий момент сложно. Остается одно – профилактика.
Для спортсменов разработаны специальные приспособления, защищающие коленные суставы. Их необходимо использовать не только во время соревнований, но при любой тренировке.
Мягкие наколенники желательно носить людям, склонным к травмированию. К данной категории относятся больные остеопорозом, дегенеративными, воспалительными заболеваниями суставов колена. Повседневная обувь должна соответствовать размеру ноги. Быть прочной, нескользящей. Пожилым людям во время прогулок лучше пользоваться тросточкой с наконечником.
Повреждения коленного сустава лучше предотвратить, чем потом долго упорно лечить. Однако не всегда удается избежать травм, они возникают по независящим от нас причинам. Независимо от возраста, состояния здоровья необходимо использовать все упреждающие меры для сохранения целостности связочного аппарата.
Растяжение связок лучезапястного сустава
Руки являются главным инструментом любого человека, поэтому растяжение связок запястья – это не редкость. Для начала выясним причины, вызывающие такое осложнение.
Есть несколько факторов, которые провоцируют растяжение связок на запястье, к ним относятся:
- физические упражнения. Например, у людей, занимающихся спортом, повреждение связок лучезапястного сустава может произойти в результате выполнения жима или работы с грузом. Также упражнения на турниках могут послужить причиной травмы. Любые упражнения, которые выполняются неправильно, могут вызвать разрыв связок;
- неосторожные движения. К примеру, это может произойти с ребенком, если родитель резко поднимет его, держа за одну руку. Кроме того, повышенная активность малыша также может послужить причиной травмы;
- деформация сустава;
- бытовые травмы. Это может быть вызвано неудачным приземлением во время падения или ударом;
- профессия. Если человеку приходится часто повторять одно и то же движение или делать постоянные физические нагрузки, то он легко может получить растяжение связок запястья.
Также существуют факторы, которые являются предрасполагающими к появлению осложнения, к ним относятся:
- преклонный возраст. С возрастом соединительная ткань теряет эластичность;
- врожденные нарушения сухожилий;
- воспаление в тканях, расположенных около сустава. Это приводит к нарушению питания и кровоснабжения, а впоследствии и к потере эластичности;
- сидячий образ жизни;
- плохое физическое развитие. Из-за этого организм становится невыносливым и легко уязвимым к травматизации.
По сути, во время растяжения происходит разрыв какого-то составляющего связки (соединительное волокно, нервное волокно, кровеносный сосуд). Растяжение связок запястья вызывает такие симптомы:
- болевые ощущения. Боль усиливается во время попыток двигать рукой или даже во время прикосновения;
- ограниченность или даже отсутствие двигательной активности;
- отечность в месте повреждения;
- припухлость.
Стадии развития процесса
Симптомы повреждения запястья руки во многом зависят от степени развития осложнения. Различают три стадии:
- легкая степень . Происходит микронадрыв связки. Характеризуется появлением умеренных болевых ощущений, которые почти не мешают двигательной активности человека. Все же во время сгибания и разгибания боль может усиливаться. Отека тканей не наблюдается;
- средняя степень . Характеризуется частичным разрывом связки. Болевые ощущения выражены намного отчетливее. Наблюдается ограниченность в подвижности. В поврежденной области появляется отечность и кровоизлияние;
- тяжелая степень . Происходит разрыв связки. На руке появляется гематома и обширный отек. Боль обладает сильным и резким характером. Отечность просто не дает возможности двигать рукой.
Диагностика
При подозрении на разрыв связки лучезапястного сустава необходимо обратиться к специалисту. Диагностика в первую очередь начинается с осмотра места повреждения. Врач расспросит о возможных причинах появления повреждения и постарается оценить его тяжесть.
Он также может назначить дополнительные методы исследования, среди которых:
- лабораторная диагностика. Она включает в себя общий анализ крови, при котором будет наблюдаться лейкоцитоз, а также ускоренные показатели скорости оседания эритроцитов. Кроме того, берут пункцию синовиальной жидкости, в которой обнаруживают белковый спектр, а также повышенное количество лейкоцитов;
- рентгеновский снимок. Рентгенография позволяет определить точную локализацию повреждения, а также провести дифференциальный анализ с переломом и разрывом мышц;
- МРТ, УЗИ.
Показания для обращения к травматологу
При наличии следующих симптомов крайне важно незамедлительно обратиться к врачу:
- нестерпимые болезненные ощущения в области лучезапястного сустава, которые не проходят в течение нескольких дней;
- ограниченная подвижность;
- кожные покровы покраснели и стали горячими на ощупь;
- ниже места растяжения человек не ощущает конечность;
- чувство головокружения и слабости.
Первая помощь
При растяжении связки лучезапястного сустава необходимо придерживаться следующих рекомендаций:
- больного следует усадить или уложить;
- обездвиживание поврежденной конечности. Иммобилизацию можно осуществить с помощью эластичного бинта или же с помощью подручных средств (платок, шарф);
- при повышенной подвижности травмированного сустава рекомендовано наложение шины;
- ледяной компресс на поврежденное место;
- больному необходимо дать обезболивающий препарат;
- доставить пациента в травматологический пункт.
Лечебные мероприятия
| Видео (кликните для воспроизведения). |
Лечение зависит от тяжести травм. В первую очередь травматолог проводит обезболивание поврежденной конечности. В тяжелых случаях могут понадобиться новокаиновые блокады. Блокады необходимо сделать несколько раз с интервалом в 4 дня, затем вводятся противовоспалительные препараты.
Лечение при повреждении связного аппарата – это достаточно длительный процесс. Методы борьбы включают в себя не только купирование боли, но и регенерацию тканей, которые были повреждены.
В период реабилитации больным назначают физиотерапевтические процедуры: электрофорез, мануальную терапию, лечебные ванны.
На следующий день после травматизации можно смело шевелить рукой. Более того, необходимо делать массаж с применением разогревающих мазей.
Если вовремя начать лечить данное осложнение, то в будущем никаких беспокойств и дискомфорта оно не принесет!
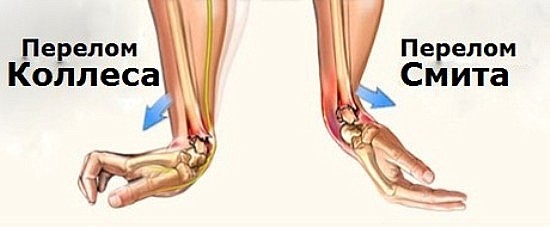
Вывих, растяжение и перенапряжение капсульно-связочного аппарата на уровне запястья и кисти (S63)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без других указаний.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Повреждение капсульно связочного аппарата лучезапястного сустава
Коленный сустав — I Коленный сустав (articulatio genus) прерывистое синовиальное соединение бедренной, большеберцовой костей и надколенника. По форме и объему движений К. с. является сложным блоковидно вращательным суставом. Образован суставными поверхностями:… … Медицинская энциклопедия
Локтевой сустав — I Локтевой сустав (articulatio cubiti) сложное прерывистое сочленение плечевой кости с локтевой и лучевой костями предплечья. Л.с. объединяет плечелоктевой, плечелучевой и проксимальный лучелоктевой суставы. которые заключены в общую суставную… … Медицинская энциклопедия
Дисторсия — I Дисторсия (лат. distorsio, distortio искривление, выворачивание; синоним растяжение) закрытое повреждение капсульно связочного аппарата суставов без нарушения его анатомической непрерывности. Возникает в результате движений, необычных по… … Медицинская энциклопедия
Плечевой сустав — I Плечевой сустав (articulatio humeri) шаровидный сустав, образованный головкой плечевой кости и суставной впадиной лопатки. Суставная поверхность лопатки окружена кольцом фиброзного хряща так называемой суставной губой. Через полость сустава… … Медицинская энциклопедия
Суста́вы — (articulationes; синоним сочленения) подвижные соединения костей скелета, которые участвуют в перемещении отдельных костных рычагов относительно друг друга, в локомоции (передвижении) тела в пространстве и сохранении его положения. Различают… … Медицинская энциклопедия
Вы́вихи — (luxatio, единственное число) стойкое изменение правильных анатомических взаимоотношений (конгруэнтности) суставных поверхностей, сопровождающееся нарушением функции пораженного сустава. Термином «вывих» обозначают также нарушения взаимоотношений … Медицинская энциклопедия
Ко́нская стопа́ — (pes eguinus; синоним эквинусная стопа) деформация стопы, характеризующаяся ее стойким подошвенным сгибанием, так называемой эквинусной установкой. Нередко К. с. сочетается с другими деформациями стопы. Различают врожденную К. с. (встречается… … Медицинская энциклопедия
Мени́ски суставны́е — (menisci articulares: греч. meniskos лунный серп) две подвижные хрящевые прокладки серповидной формы, расположенные между суставными поверхностями периферических отделов бедренной и большеберцовой костей. М.с. обеспечивают конгруэнтность… … Медицинская энциклопедия
Лучезапястный сустав — I Лучезапястный сустав (articulatio radiocarpea) сочленение дистального конца лучевой кости предплечья с проксимальным рядом костей запястья. Функционально является частью сложного кистевого сустава, в который входят кроме лучезапястного сустава… … Медицинская энциклопедия
Мануа́льная терапи́я — (лат. manus рука, греч. therapeia лечение) комплекс лечебных приемов ручного воздействия, направленных на устранение боли и биомеханических нарушений при некоторых дистрофических процессах в позвоночнике и суставах. Различные системы так… … Медицинская энциклопедия
Анатомия лучезапястного сустава человека. Травмы сустава
Растяжение связок суставов запястья довольно часто можно получить в результате падения человека на вытянутую руку. Это приводит к чрезмерному сгибанию кисти или переразгибанию. Такие травмы наиболее часто встречаются в среде людей, которые занимаются лёгкой атлетикой, спортивной гимнастикой и контактными видами спорта — хоккеем, футболом или борьбой.
Большое значение имеет умение вовремя отличить это повреждение от перелома костей запястья или лучевой кости. Перелом является более тяжёлой травмой, для которой требуется иная тактика лечения.
Сустав, с точки зрения анатомии – это сочленение костей, предполагающее наличие небольшого просвета между соединяющимися костями. Полость сустава содержит жидкость, которая уменьшает трение, амортизирует движения.
Кистевой сустав состоит из лучевой кости, костей запястья, суставного хряща и капсулы. Суставной хрящ имеет форму треугольника. Важной составляющей частью этого соединения являются связки.
Они являются объединяющим звеном между костями и обеспечивают стабильность сустава. Связки — это плотные, эластичные тяжи, состоящие из волокон соединительной ткани. Лучезапястный сустав содержит такие связки:
- боковая лучевая связка;
- боковая локтевая связка;
- тыльная лучезапястная связка;
- ладонная связка;
- межзапястная связка.
Имеющаяся капсула или суставная сумка прикрепляется сверху к лучевой кости и суставному диску, а снизу к верхнему ряду костей запястья. Говоря об анатомии можно отметить, что капсула довольно тонкая и широкая.
В движении сустава участвуют мышцы. С ладонной стороны – это сгибатели кисти и пальцев, со стороны тыла – это разгибатели.
Объем движений
Сустав является сложным по количеству соединяемых костей. По форме он эллипсовидный с двумя осями вращения. В суставе реализуются движения:
- отведение и приведение кисти;
- сгибание и разгибание.
Благодаря такой форме сустава также возможно вращение. Такая подвижность реализуется из-за большого количества костей, входящих в сустав. Но эта особенность имеет и негативное значение, поскольку увеличивается риск получения травмы.
Повреждение может быть легкой степени тяжести (ушибы и растяжения связок) и тяжелой (вывихи и переломы). В зависимости от вида будет определяться выбор между такими методами диагностики, как МРТ, КТ, УЗИ или рентген, а также дальнейшее лечение.
Неправильно выбранная тактика может привести к серьезным последствиям — ограничению или даже невозможности функционирования лучезапястного сустава.
Растяжение связок
Эта травма является результатом надрыва волокнистых структур связки из-за действия большой силы. При этом анатомическая непрерывность волокон может остаться прежней. Для растяжения связок достаточно, чтобы к нему была приложена нагрузка, превосходящая эластичную ткань запястья.
Растяжение связок является результатом сгибания или разгибания выше возможностей связочного аппарата, резкого вращательного движения кистью. Повреждение не всегда проявляется сразу, иногда человек обращает на это внимание спустя какое-то время. Но обычно эта травма сопровождается такими признаками:
- Боль довольно сильная в первый момент после травмирования, позже утихает в условиях покоя, но возникает вновь при малейших движениях. Форма сустава не изменяется. В некоторых случаях болезненность появляется отсрочено. Тогда в первую очередь человек обращает больше внимания на ограничение функции руки.
- Появляются отек и припухлость мягких тканей, расположенных над местом повреждения
- Образуется кровоподтек или, в худшем случае, гематома при повреждении кровеносных сосудов.
- Нарушение объема движений может проявляться полным или частичным нарушением функции пальцев и кисти. В первое время это может произойти из-за нестерпимой боли, а затем ограничение происходит в результате появления отека, который не позволяет двигаться кисти.
- Бывают случаи, когда кожа над повреждением краснеет и становится горячей. Этот признак говорит о серьезности травмы.
В момент травмирования может быть слышен треск, который происходит в результате множественного разрыва волокон связки. В случае полного разрыва сустав становится разболтанным.
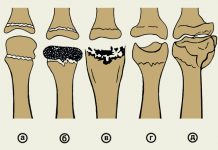
Степени повреждения
В медицине повреждение связочного аппарата классифицируется в зависимости от степени тяжести. Это очень важно для определения действий врача при лечении. Травмы делят на:
- I или легкую степень. Она характеризуется микроскопическими надрывами волокон. Боль, возникающая после травмы, не мешает функционированию кисти. Отек обычно отсутствует. Иногда возможно усиление боли при таких движения, как сгибание и разгибание.
- II или умеренную степень, для которой характерен частичный разрыв. Появляются кровоизлияния, становится заметен отек. Боль становится интенсивнее, а движения в суставе уменьшаются.
- III или тяжелую степень, которая диагностируется при полном разрыве связок. Человек чувствует очень интенсивную и резкую боль. Отек становится больших размеров, развивается гематома. Движения в суставе значительно ограничены из-за боли и отека. Становится заметным увеличение пассивной подвижности, так как связка в результате разрыва больше не ограничивает движения.
Ребенок чаще подвержен такой травме, чем взрослый человек, поскольку его связочный аппарат имеет более эластичную структуру и содержит больше воды. Это способствует легкости возникновения повреждения даже при незначительном воздействии. Кроме того, дети ведут более подвижный образ жизни, чем взрослые.
Травма приводит в основном только к повреждению мягких тканей, нервов, кровеносных сосудов. Лучезапястный сустав при этом отечен, может появиться кровоподтек. Человек жалуется на боль слабой интенсивности. Форма сустава при этом не изменяется, движения практически неограниченны.
Эта повреждение представляет собой стойкое нарушение анатомии (формы) соединяющих поверхностей сустава в результате действия физической силы. Вывих лучезапястного сустава — это редкая травма.
Классификация вывиха
Вывих классифицируется как полный или неполный (подвывих). Также выделяют вправимые, невправимые и привычные вывихи. По срокам возникновения травмы:
- свежий вывих (травма получена меньше 3 суток назад);
- несвежий вывих (от 3 до 14 дней суток назад);
- застарелый вывих — повреждение произошло более 3 недель назад.
Во время получения повреждения появляется довольно резкая и сильная боль. Лучезапястный сустав значительно отекает, может образоваться гематома. Человек старается уменьшить движения в лучезапястном суставе всеми возможными способами. Вывих характеризуется изменением нормальной формы сустава.
При вывихах в сторону тыла кисти можно прощупать болезненный выступ в месте повреждения.
При ладонных вывихах конец лучевой кости ощущается в области тыльной стороны кисти, она при этом согнута. Основной признак – это отсутствие движений сустава и резкая боль при пальпации.
Половину всех травм лучезапястного сустава составляют переломы. Отличительным признаком являются прощупывание костных отломков и стойкое, значительное нарушение функции. В этом случае обязательно выполнение рентгена.
Когда нужно обратиться к врачу?
Так как травма может носить серьезный характер, то необходимо с настороженностью относится к симптомам. Обращение к врачу и выполнение рентгена обязательно в следующих случаях:
- Резкой отечности в области лучезапястного сустава.
- Боли, усиливающейся при ощупывании и движении.
- Заметное изменение формы сустава.
- Сильный болевой синдром.
- Наличие гематомы.
- Онемение кисти.
Если после ушиба в течение 2 недель сохраняются такие симптомы, как боль и отек, то лучше всего обратиться к врачу, который после проведения осмотра поставит диагноз и назначит лечение.
Диагностика травм
Врачом, который занимается данными видами повреждений является травматолог. Основу диагностики составляют клиническое и инструментальное исследования (МРТ, УЗИ, рентген). Методы визуализации сустава помогут полностью установить диагноз.
Клинические исследования
Врач для того чтобы предварительно определить состояние сустава, проводит опрос, осмотр, пальпацию (прощупывание) и определяет объем движений.
Очень важное значение имеют обстоятельства получения травмы, поэтому врач обращает на это особое внимание при расспросе пострадавшего.
Во время проведения осмотра оценивается состояние и цвет кожи, наличие отека или нетипичной формы сустава. При прощупывании обращают внимание на боль, патологическую подвижность костей.
Магнитно-резонансная томография (МРТ) травмированной кисти дает послойное изображение тканей в различных ракурсах. Метод предоставляет возможность определить количество поврежденных волокон связки и степень тяжести повреждения. Является наиболее приемлемым методом диагностики для детей.
Ультразвуковое исследование (УЗИ) – это также информативный метод обследования. Его наиболее важным достоинством является более низкая цена по сравнению с МРТ. Используют УЗИ довольно часто для того, чтобы оценить состояния связочного аппарата кисти до и после проведения лечения.
После выполнения рентгена врач-травматолог сможет с уверенностью определить характер травмы – перелом или растяжение связок. В некоторых серьезных случаях требуется также проведение компьютерной томографии. Признаки повреждений на рентгене:
- При ушибе и растяжении связок костно-травматические изменения на рентгене отсутствуют.
- Если говорить о вывихах, то можно выявить нарушение сопоставления суставных поверхностей.
- В случае перелома на рентгене будет отмечаться линия перелома, возможно смещение костных отломков.
| Видео (кликните для воспроизведения). |
Ввиду дешевизны этого метода диагностики, рентген можно сделать в любой больнице или травмпункте. Врач без долгого ожидания сможет уточнить диагноз.
Источники
Алексеева, Л. И. Шедевры художественных галерей для докторов. Остеоартроз: моногр. / Л. И. Алексеева, А. Л. Верткин, А. В. Наумов. — М. : Эксмо, 2012. — 168 c.
Девятова, М. В. Нет — остеохондрозу! / М. В. Девятова. — М. : Комплект, 1997. — 224 c.
Блаженов, В. В. Маски остеохондроза / В. В. Блаженов. — М. : Триада-X, 2012. — 208 c.- Сигидин, Я. А. Диффузные болезни соединительной ткани / Я. А. Сигидин, Н. Г. Гусева, М. М. Иванова. — М. : Медицина, 2012. — 544 c.

Добрый день! Я работаю ортопедом в государственной поликлинике 11 лет в г. Москва.
Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова;
Специальность: ортопед;
Стаж: 11 лет.