Содержание
- 1 Хондроматоз коленного сустава: симптомы, лечение
- 2 Причины синовиального хондроматоза коленного сустава, классификация, хирургическое лечение
- 3 Есть ли шанс избавления от хондроматоза коленного сустава?
- 4 Синовиальный остеохондроматоз
- 5 Консервативное и оперативное лечение синовиального хондроматоза коленного сустава
Хондроматоз коленного сустава: симптомы, лечение
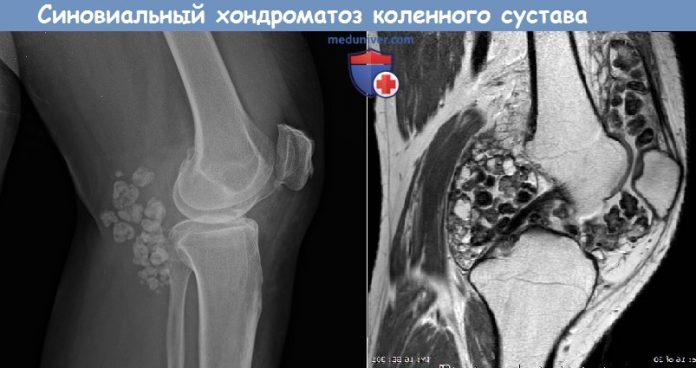
Хондроматоз – это метапластические изменения синовиальной оболочки, характеризующиеся образованием внутрисуставных хрящевых тел. Заболевание чаще встречается у мужчин в возрасте от 20 до 50 лет, в 70% наблюдений поражает коленный сустав и у 10% пациентов может быть двусторонним.
Основными клиническими проявлениями хондроматоза являются боли и отек сустава, резко усиливающиеся при ущемлении внутрисуставных тел. Ущемление внутрисуставных тел сопровождается блокадой сустава. Большие внутрисуставные тела удается пальпировать при обследовании сустава.
Хрящевые хондроматозпые тела со временем подвергаются минерализации, поэтому при рентгенологическом исследовании удается определить их наличие, приблизительные размеры и количество. На ранних стадиях заболевания рентгенпрозрачные тела можно обнаружить при МРТ.
Артроскопия на ранних стадиях заболевания позволяет выявить и удалить единичные внутрисуставные тела, при этом синовиальная оболочка выглядит неизмененной или с незначительными признаками воспаления. Прогрессирование заболевания приводит к образованию большого количества свободных и «рождающихся» хондроматозных тел, затрудняющих или делающих невозможным эндоскопический осмотр сустава.
При гистологическом исследовании удаленные внутрисуставные тела образованы гиалиновым хрящом, синовиальная оболочка содержит множественные узлы гиалинового хряща и мукоидных масс.
Хондроматоз коленного сустава является показанием к оперативному вмешательству. На ранних стадиях заболевания при отсутствии выраженных пролиферативных изменений синовиальной оболочки единичные внутрисуставные тела удаляют артроскопически. Скопление большого количества хондроматозных тел является показанием к синовэктомии. Операцию выполняют так же, как и при других поражениях синовиальной оболочки.
Внутрисуставные тела коленного сустава
Наличие внутрисуставных тел довольно часто наблюдаются в коленном суставе, что вызывает определенные трудности при диагностике и требует оперативного лечения.
Основные причины образования внутрисуставных тел следующие:
хондральные и остеохондральные переломы,
хондроматоз синовиальной оболочки.
Внутрисуставные тела могут быть свободными и фиксированными, единичными и множественными.
Диагностика
Внутрисуставные тела, или суставные «мыши», характеризуются большим разнообразием клинических проявлений. Фиксированные тела могут не вызывать нарушения функции коленного сустава и обнаруживаются случайно при рентгенографии. Свободные внутрисуставные тела меняют свое положение и этим обусловлено многообразием симптомов заболевания.
При ущемлении суставной «мыши» пациенты предъявляют жалобы на выраженные боли, ограничение движений в суставе и нарушение опороспособности конечности. При объективном обследовании определяются симптомы острого синовита или гемартроза, блокада сустава может быть полной или «мягкой» и легкоустранимой. Иногда удается пальпировать подвижные тела в верхнем завороте или боковых карманах сустава. После устранения блокады «мышь» может переместиться в один из «карманов» коленного сустава и после стихания синовита клинически не проявляться.
Рентгенография коленного сустава позволяет подтвердить наличие внутрисуставных тел, определить место их расположения, количество, форму и приблизительные размеры. Рентгеннеконтрастные хрящевые тела могут быть выявлены при УЗИ или МРТ сустава.
Наиболее информативна артроскопия коленного сустава, позволяющая обнаружить суставные «мыши» и удалить их. Внешний вид и форма внутрисуставных тел зависят в основном от длительности их существования в полости сустава. Недавно образовавшиеся суставные «мыши» при рассекающем остеохондрите и остеохондральном переломе состоят из четко определяемых костной и хрящевой частей, в случаях свежих остеохондральных переломов их костная поверхность покрыта сгустками крови. Длительно существующие внутрисуставные тела имеют сглаженные округлые контуры, их поверхность покрыта хондроидной тканью. Истинные размеры суставной «мыши» всегда превышают рентгенологически определяемые, особенно при свежих остеохондральных переломах.
Оптимальным и наименее травматичным способом обнаружения и удаления внутрисуставных тел является эндоскопия. Операцию целесообразно проводить в газообразной среде для исключения избыточной подвижности суставной «мыши». При артроскопии в водной среде рекомендуется после заполнения сустава жидкостью прекратить ее дальнейшее поступление, чтобы не «смыть» легко подвижные тела. Осмотр сустава проводят особо осторожно, совершая минимальное количество движений голени и перемещений артроскопа. При обнаружении суставной «мыши» дальнейший осмотр сустава прекращают, часто «мышь» фиксируют чрескожно руками или иглой и, введя в сустав артроскопический зажим или зажим Кохера, ее удаляют. Дальше артроскопию проводят по обычной методике. При удалении внутрисуставных тел возникает необходимость менять доступы для введения артроскопа и инструментов, выполнять дополнительные доступы. Особенно трудно выполнение операции при локализации внутрисуставных тел в задних отделах сустава. Мелкие свободные тела размерами меньше внутреннего диаметра троакара артроскопа удаляют массивным промыванием сустава через троакар.
Если в ходе операции обнаруживают «нишу» внутрисуставных тел, то после их удаления выполняют вмешательство на «нише».
Послеоперационное ведение
По завершении операции иммобилизацию сустава не применяют. Ходить с опорой на костыли разрешают через несколько часов, дозированную нагрузку на оперированную конечность рекомендуют со 2-3-х суток. На 7-8-й день снимают швы и проводят курс реабилитационного ФТЛ. Если выполнялось вмешательство на «нише» внутрисуставного тела, то тактика послеоперационного ведения соответствует выполненной операции.
Киста Бейкера
Увеличение заворота синовиальной сумки, расположенного в подколенной ямке под сухожилием полуперепончатой мышцы, сопровождающееся скоплением в нем жидкости было описано Baker в 1877 г. и в настоящее время известно под названием кисты Бейкера.
Причины формирования кисты Бейкера в большинстве наблюдений остаются неизвестными. Ряд авторов связывают ее образование у детей с хронической травматизацией подколенной области стулом во время длительного сидения за партой, тогда как у взрослых кисты часто развиваются на фоне других поражений коленного сустава – повреждения менисков, пателлофеморального артроза, хронического синовита.
Дегенеративные и воспалительные процессы в сухожильном влагалище полусухожильной мышцы могут приводить к формированию клинически сходного кистозного образования – ганглия m. semitendinosus.
Диагностика
Основной жалобой пациентов является наличие припухлости в подколенной области, ограничивающей полное сгибание голени. Киста периодически может меняться в размере. При ее сообщении с полостью сустава отмечаются рецидивирующие синовиты.
Пальпаторное обследование позволяет выявить мягкое, эластичное, безболезненное округлое образование в подколенной ямке, уточнить его размеры. При больших размерах кисты определяют ограничение сгибания голени по сравнению с контралатеральной здоровой конечностью.
Наиболее точно определить наличие и размеры подколенной кисты, а также установить ее связь с окружающими анатомическими образованиями позволяет МРТ коленного сустава. Как альтернативу можно выполнять УЗИ мягких тканей области коленного сустава.
Рентгенологическое исследование коленного сустава информативно только при выполнении исследования с контрастированием. Контрастная артрография, артропневмография и двойное контрастирование при сообщении кисты с полостью сустава позволяют установить окончательный диагноз и определить форму и размеры кисты. Для подтверждения диагноза ряд авторов рекомендуют выполнение пункции подколенной кисты, эвакуацию и исследование полученного содержимого с последующим введением в ее полость контрастирующего вещества или газа и выполнением рентгенограмм.
В процессе обследования пациента важно оценить состояние коленного сустава в целом, так как зачастую киста является вторичным проявлением патологии различных его структур.
Кисты небольших размеров лечения не требуют, они могут существовать длительно, не влияя на функцию конечности. У детей в процессе роста часто происходит инволюция кист.
Показания к оперативному лечению ставят при больших размерах кисты, ограничивающей функцию коленного сустава и обусловливающей косметические изменения подколенной ямки, а также при рецидивирующих синовитах. В последнем случае операцию целесообразно начинать с диагностической артроскопии.
Иссечение кисты выполняют в положении пациента на животе, на среднюю треть бедра накладывают гемостатический жгут. Оптимальным является задний доступ к коленному суставу 8-образной или линейной формы. Киста обычно идентифицируется сразу после продольного рассечения глубокой фасции, как правило, она располагается между медиальной головкой икроножной мышцы и полусухожильной и полуперепончатой мышцами. Стараясь не вскрыть кисту, тупфером и скальпелем ее отделяют от окружающих тканей до устья, через которое она сообщается с полостью сустава. При вскрытии кисты необходимо удалить содержимое и далее в ее полость целесообразно завести указательный палец левой кисти, что значительно облегчает поиск устья и отделение капсулы от окружающих тканей. После удаления кисты необходимо прошить ее устье или зашить дефект в капсуле сустава. Ряд авторов настаивают на пластическом закрытии дефекта капсулы фасциальным ауто- или аллотрансплантатом и подшивании к капсуле медиальной головки икроножной мышцы. После снятия жгута осуществляют тщательный гемостаз, рану послойно зашивают.
В послеоперационном периоде сустав обычно не иммобилизуют. Ходьбу с опорой на костыли разрешают со 2-х суток, дозированную нагрузку конечности – с 4-го дня. Швы снимают через 10 дней. В течение 2-4 недель рекомендуют эластическое бинтование сустава, амбулаторно проводят ФТЛ.
Кисты другой локализации
В области коленного сустава расположено большое количество слизистых сумок и сухожильных влагалищ, травмы и дегенеративно-воспалительные процессы в которых могут обусловливать формирование кист и ганглиев. Чаще всего кисты образуются в области гусиной лапки, связки надколенника, в местах прикрепления коллатеральных связок, тогда как ганглии развиваются по ходу сухожилий полусухожильной и двуглавой мышц, связки надколенника.
Клиническая диагностика кист и ганглиев коленного сустава основывается на жалобах пациента на наличие припухлости в той или иной области, пальпаторно определяемом округлом, эластичном, безболезненном образовании, не прорастающем в окружающие ткани. Дополнительная информация о размерах и содержимом кист, их связи с окружающими структурами может быть получена при УЗИ и МРТ.
Кисты и ганглии могут существовать длительно, не требуя лечения. Показания к операции ставят при функциональных ограничениях или косметических изменениях в области коленного сустава.
Оперативное вмешательство заключается в обнажении кисты из наиболее удобного разреза кожи с подкожной клетчаткой, ее выделении из окружающих тканей и удалении. Иммобилизацию сустава в послеоперационном периоде обычно не применяют, после снятия швов амбулаторно проводят ФТЛ, направленное на устранение послеоперационного болевого синдрома и отека мягких тканей. Сустав в течение 2-4 недель фиксируют эластическим бинтом.
Препателлярный бурсит
Острая травма и хроническая микротравматизация коленного сустава в ряде случаев приводят к асептическому воспалению препателлярной синовиальной сумки, известному под названием препателлярного бурсита.
Клинически данное заболевание проявляется симптомами скопления жидкости в препателлярной сумке: перед надколенником пальпируется мягкое, эластичное, округлое, безболезненное образование различного размера. Кожа над ним не изменена. Со стороны других структур коленного сустава патологические изменения не определяются. Дополнительные данные, подтверждающие скопление жидкости в препателлярной сумке, могут быть получены при УЗИ и МРТ коленного сустава.
Неоперативное лечение, заключающееся в повторных пункциях препателлярной сумки для удаления жидкости и введения различных склерозирующих препаратов с последующим тугим бинтованием коленного сустава, может быть эффективным только при острой травме, когда из сумки эвакуируется кровь. При хроническом течении заболевания обычно наступает рецидив.
Операцию выполняют из срединного продольного разреза кожи и подкожной клетчатки. Тупым путем и остро мобилизуют препателлярную сумку, стараясь не перфорировать прилежащую кожу. Далее сумку отделяют от сухожильного апоневроза четырехглавой мышцы бедра и удаляют. Осуществляют тщательный гемостаз. После удаления сумки обычно имеется избыток кожи, не позволяющий плотно сшить ткани. Поэтому рекомендуется иссекать края раны и после плотного их сшивания дренировать подкожную клетчатку. Сустав иммобилизуют задней гипсовой лонгетой на 7-10 дней. После снятия швов и лонгеты проводят ФТЛ, 4-6 недель сустав фиксируют эластичным бинтом.
Причины синовиального хондроматоза коленного сустава, классификация, хирургическое лечение
Синовиальным хондроматозом колена называется дисплазия, для которой характерно формирование во внутреннем слое суставной капсулы хрящевых тел. Ведущие симптомы патологии — боли в колене при движении и покое, отечность, хруст во время ходьбы и тугоподвижность. После диагностирования хондроматоза проводится хирургическое лечение. Обычно удаляются внутрисуставные тела, но в тяжелых случаях полностью или частично иссекается синовиальная оболочка.
Описание и особенности синовиального хондроматоза коленного сустава
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Синовиальная оболочка состоит из особых клеток, определяющих ее функциональную активность. Но при хондроматозе происходит их замещение хрящевой тканью с образованием плотным узелков. При проведении диагностических исследований они визуализируются в виде единичных или множественных бугорков. Большая часть узелков «встроена» во внутреннюю поверхность суставной сумки, а некоторые возвышаются над ней на ножке. Такие уплотнения со временем отделяются и начинают свободно передвигаться во внутрисуставном пространстве. Они состоят из гиалинового хряща, включающего очаги обызвествления.
Хондромные тельца округлые, прочные, отличаются друг от друга размерами. Обычно их диаметр не превышает несколько миллиметров, но встречаются крупные 4-5-сантиметровые экземпляры. В коленном суставе может одновременно находиться до нескольких сотен свободно перемещающихся внутрисуставных тел. Метаплазия синовиальной оболочки становится причиной ее деструкции:
- утолщения суставной сумки;
- гиперплазии (увеличения количества) ворсинок;
- наличия хондроматозных участков.
Наблюдается лимфоидная и плазматическая инфильтрация, обычно спровоцированная развитием реактивного синовита. Такие образования доброкачественные, хорошо устраняются хирургическим путем. Но в медицинской литературе описаны случаи перерождения клеток, озлокачествления хондроматоза.
Классификация
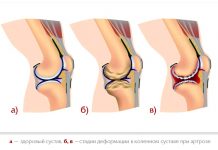
Хондроматозы коленного сустава бывают врожденными и постнатальными. Последние представлены доброкачественными опухолевидными хондромами или озлокачествленными новообразованиями хондросаркомами. Врожденные хондроматозы колена — истинные дисплазии, которые протекают с формированием внутрисуставных тел костной или костно-хрящевой структуры.
Также хондроматозы классифицируются в зависимости от тяжести течения патологии:
- стабильные характеризуются образованием единичных хондромных телец (до 10) или множественных (не более 25). При таком заболевания не происходит дальнейшего формирования хрящевых структур или этот процесс резко тормозится;
- прогрессирующие сопровождаются непрерывным формированием в полости коленного сустава хондромных телец, количество которых может превышать несколько сотен.
Довольно редко у пациентов диагностируется остеоматоз — наличие в полости сустава малоподвижных костных тел неправильной формы. Вид хондроматоза обуславливает выраженность симптоматики, становится решающим фактором при выборе метода хирургического вмешательства.
Причины возникновения заболевания
Причины образования в колене внутрисуставных тел окончательно не установлены. Многие ортопеды и травматологи придерживаются версии, что врожденная патология спровоцирована нарушением деления клеток тканей сустава в период эмбрионального развития. А причиной приобретенной хрящевой метаплазии внутреннего слоя суставной сумки становятся внешние, пока не выясненные факторы. Они приводят к нарушению метаболизма, расстройству определенных биохимических процессов.
К развитию приобретенного хондроматоза предрасполагают предшествующие травмы, обычно переломы и сильные вывихи колена. Предпосылкой к формированию хондромных тел служит постоянное микротравмирование тканей в результате физических нагрузок. Отмечены случаи развития хондроматоза на фоне инфекционных патологий.
Симптоматика болезни
Присутствие в полости сустава свободно перемещающихся тел не может не сказаться на функционировании колена. Постоянно или эпизодически возникают боли, усиливающиеся во время ходьбы. При сгибании и (или) разгибании колена отчетливо слышится хруст, щелчки, треск. Движения в суставе ограничены по двум причинам:
- во-первых, из-за метаплазии синовиальной оболочки она утрачивает способность выделять синовиальную жидкость, необходимую для уменьшения трения между суставными концами костей;
- во-вторых, человек сам намеренно избегает делать движения, которые приводят к появлению дискомфортных ощущений.
Нередко хондромные тела ущемляются суставными поверхностями, провоцируя частичную или полную блокаду колена. Объем движений восстанавливается только после высвобождения хрящевых частиц в просвет суставной сумки.
Наличие в полости колена посторонних тел приводит к развитию синовита — воспалительного процесса в синовиальной оболочке, сопровождающегося скоплением жидкости (выпота). Заболевание клинически проявляется повышением местной температуры, отечностью, покраснением кожи.
Диагностика
Первичный диагноз редко выставляется на основании жалоб пациента и внешнего осмотра, так как симптомы хондроматоза колена схожи с клиническими проявлениями других патологий, например, подострого периода гонартроза. Для обнаружения заболевания проводится ряд инструментальных исследований, гистологический анализ суставной оболочки.
На полученных рентгенографических изображениях хондромные тела визуализируются в виде множественных шаровидных или овальных теней с четкими очертаниями. Но это исследование информативно только при наличии включений с обызвествленными участками.
Если внутрисуставные тела не содержат соли кальция, то для их обнаружения требуется проведение УЗИ, МРТ, компьютерной томографии. Эти исследования позволяют определить присутствие посторонних включений, их форму, размеры, количество.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Артроскопия и биопсия синовиальной мембраны — самые информативные диагностические мероприятия. Они помогают оценить состояние суставных структур, степень деструкции синовиальной оболочки, обнаружить хондромные тела.
Лечебные мероприятия
Терапия хондроматоза начинается сразу после выставления диагноза, так как прогрессирование патологии может привести к развитию тяжелых осложнений. Если они уже обнаружены, то проводится их одновременное устранение. Лечение направлено на улучшение самочувствия пациента с помощью удаления внутрисуставных тел и восстановления нормального функционирования колена.
Консервативная терапия
Лечение хондроматоза может быть только хирургическим. На этапе подготовки к операции пациентам назначаются препараты для снижения выраженности симптоматики. Купировать боль помогают нестероидные противовоспалительные средства в таблетках (Найз, Кеторол, Нурофен) или в виде гелей для локального нанесения (Фастум, Вольтарен, Артрозилен). Они также устраняют воспаление и отеки, характерные для синовита.
Перед хирургическим вмешательством показано ношение ортопедических приспособлений различной степени жесткости. Это могут быть эластичные наколенники или бандажи с металлическими, пластиковыми вставками. Ортопедические изделия ограничивают движения в суставе, препятствуют повреждению синовиальной оболочки хондромными телами.
Оперативное вмешательство
При выборе метода хирургического вмешательства врач учитывает форму хондроматоза колена, количество находящихся в синовиальной оболочке хондромных телец, развившиеся осложнения и выраженность симптоматики. Если обнаружено небольшое число внутрисуставных телец, то применяются более щадящие оперативные методики, например, удаление только части суставной сумки с хрящевыми включениями. При прогрессирующем хондроматозе с интенсивными клиническими проявлениями врачи часто полностью иссекают синовиальную оболочку.
| Вид хирургического вмешательства при хондроматозе коленного сустава | Техника проведения операции |
| Артроскопия | Малоинвазивная операция, в ходе которой травматолог извлекает из полости колена хондромные тела, сформировавшиеся на фоне различных травм и патологий. Удаление может проводиться специальными щипцами, иглами или вымыванием через стержень артроскопа |
| Частичная синовэктомия | Оперативное вмешательство, заключающееся в частичном удалении синовиальной оболочки колена. Может выполняться открытым или артроскопическим способом. Методика позволяет избавиться от посторонних включений, предупредить деформацию пораженного сустава |
| Артротомия | Хирургическое вмешательство, при которой суставная капсула рассекается с целью обнажения (вскрытия) полости сочленения и удаления свободных костно-хрящевых фрагментов, резекции нежизнеспособных тканей |
| Тотальная синовэктомия | При проведении операции хирург-ортопед полностью удаляет синовиальную оболочку вместе с внутрисуставными телами |
Период реабилитации
После операции на сустав накладывается гипсовая лангетка для полного обездвиживания ноги. Длительность фиксации зависит от вида хирургического вмешательства. Ортопедические приспособления используются и после снятия лангетки. Вначале пациентам показано ношение полужестких ортезов, а затем эластичных бандажей для исключения резких движений. Проводятся сеансы физиотерапии для восстановления поврежденных тканей колена:
| Видео (кликните для воспроизведения). |
Ускорить регенерацию суставных структур пациентам помогает классический, точечный, баночный массаж. В реабилитационном периоде применяется гирудотерапия, иглорефлексотерапия, электрофорез или ультрафонофорез с витаминами группы B и хондропротекторами.
Сразу после снятия гипсовой лангетки выписывается направление к врачу ЛФК. Он изучает результаты диагностики и проведенного лечения, оценивает физическую подготовку пациента. Затем врач составляет комплекс упражнений для постепенного восстановления всех функций сустава.
С помощью ежедневных занятий лечебной физкультурой и гимнастикой укрепляется мышечный каркас колена, улучшается кровообращение, ускоряются регенерационные процессы.
Осложнения хондроматоза без лечения
Если блокада колена происходит часто и продолжается подолгу, то это предрасполагает к тугоподвижности, формированию контрактур, а в особо тяжелых случаях — атрофическим изменениям мышц ног. Постоянное повреждение эпифизарных хрящей свободно перемещающимися внутрисуставными тельцами становится причиной развития деформирующего остеоартроза (гонартроза). Эта патология быстро прогрессирует и с трудом поддается консервативной терапии.
Если пациент не обращается за медицинской помощью на начальной стадии гонартроза, то спустя несколько лет возникает частичное или полное обездвиживание нижней конечности (анкилоз). Человек утрачивает способность самостоятельного передвижения или пользуется при ходьбе костылями. Восстановить объем движений помогает проведения артродеза, артропластики, замена разрушенного сустава эндопротезом.
Профилактика и прогноз
Прогноз на полное выздоровление благоприятный. Но при нерадикальном хирургическом вмешательстве возможны рецидивы. Чтобы минимизировать вероятность повторного формирования хондромных тел, следует избегать травмоопасных ситуаций и своевременно лечить инфекционные патологии. Необходимо регулярно проходить полные медицинские осмотры с обязательным рентгенологическим обследованием.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Есть ли шанс избавления от хондроматоза коленного сустава?
Хондроматоз костей или дисхондроплазия поддается лечению. Вне зависимости от того, какой тип болезни у пациента – врожденный или приобретенный, применяются хирургические, физиотерапевтические методы и медикаментозные. Без лечения такое заболевание может привести к серьезным осложнениям.
Причины возникновения
Хондроматоз или иначе болезнь (синдром) Олье возникает внезапно (если он приобретенный). Он может поражать разные суставы, но наиболее часто возникают хондроматоз коленного сустава и тазобедренного.
Он может возникнуть на базе и иных суставов, и до сих пор не изучено, от чего зависит возникновение новообразования и место его локализации. Медики строят предположения, что главным фактором риска выступает наследственность.
Важно! Новообразование, в большинстве своем, формируется на основе нижней части менисков в совокупности со слизистой оболочкой крестообразных связок.
Врачи, которые исследовали данное явление, также предполагают, что в качестве причины метаплазии синовиальной оболочки сумки сустава могут выступать такие состояния:
- Отклонения от нормы обменных процессов в тканях сустава.
- Хондроматоз коленного сустава в большинстве своем провоцируют частые травматизации колена.
- При врожденной форме хондроматоз костей может образовываться вследствие отклонений эмбриогенеза.
- Инфекционные заболевания.
- Некоторые сопутствующие патологии опорно-двигательного аппарата.
Предотвратить хондроматоз костей, используя какие-то определенные методики, невозможно. Из-за слабой изученности механизмов его возникновения, лучшей превентивной мерой считается следование ЗОЖ. Симптомы, которые дает синовиальный хондроматоз, изучены в достаточной степени для своевременной диагностики патологии.
Исключительно консервативные способы не могут привести пациента к полному выздоровлению. Вылечить его возможно, прибегнув исключительно к хирургическому вмешательству, удалив хрящевое новообразование.
Симптоматика
На ранних этапах развития патология не дает каких-либо специфических проявлений. Определить то, что начал развиваться хрондроматоз коленного сустава, либо же тазобедренного, возможно исключительно в рамках планового медицинского осмотра.
Патология начинает беспокоить пациента лишь тогда, когда хондромное тело достигает в собственных размерах 1 см. Достаточно часто хондроматоз (энхондроматоз) путают с подострой формой артрита, клиническая картина данных патологий достаточно похожа.
Первыми проявлениями хондроматоза выступают следующие признаки:
- болезненность;
- ограниченность амплитуды движения пораженного сочленения;
- легкая хромота;
- хруст при сгибании конечности;
- иногда возникает небольшая отечность.
Достаточно часто во время обследования обнаруживается, что в полости суставной сумки имеется жидкость. При ее наличии возникает припухлость и повышается температура кожных покровов области поражения.
Если в коленном сочленении уже сформированы «суставные мыши» (небольшой подвижный осколок хряща), то может возникать периодическая блокировка сочленения. После того, как хондромное тело было освобождено, колену возвращается подвижность. Если процесс повторяется с изрядной периодичностью, может начаться процесс атрофии мышц больной конечности.
Главная опасность подобной патологии заключается в том, что происходит нарушение кровотока в коленном суставе и процесса воспроизводства синовиальной жидкости.
Также рекомендуется прочесть другую статью про менисцит.
Хондроматоз, если его не лечить, может стать причиной возникновения иных патологий хрящевых тканей суставов – гонартроза, коксартроза и прочих. Если же заболевание не было своевременно диагностировано, то хрящевое новообразование может озлокачествиться.
Диагностирование
По тем жалобам, которые пациент перечисляет лечащему врачу на приеме, установить истинный диагноз и утверждать, что это именно хондроматоз, невозможно. Основной метод, который позволяет выявить присутствие хондроматоза – это рентгенография.
Важно! На рентген-снимке новообразования будут отчетливо видны только в том случае, если они уже сформированы, либо же они обызвествленные.
При диагностировании наиболее эффективными и информативными считаются следующие методики аппаратных исследований:
- КТ (компьютерная томография больной области);
- МРТ (магнитно-резонансная);
- эндоскопические методы (артроскопия – исследование суставной сумки при использовании эндоскопа).
Последний способ считается наиболее верным и является диагностическим стандартом при выявлении любых патологий суставов, а не только во время диагностирования хондроматоза. После того, как врач провел полное диагностирование, определил у пациента хондроматоз коленного сустав, лечение должно начинаться без промедления и идти по разработанному специалистом плану.
Лечение хондраматоза заключается в совмещении консервативных методов с хирургическим. Терапевтическое лечение заключается в восстановлении кровотока поврежденной области. Также оно преследует цель восстановить в как можно большем объеме исходные функции, которые пострадали во время развития патологии.
О подагре колена можно прочесть тут.
Консервативная терапия
Консервативная терапия не может привести пациента к полному выздоровлению и избавлению от хондрамотоза. Использование медикаментозных препаратов способно снять воспаление пораженной недугом области и облегчить болевой синдром, который является неизменным спутником любых патологий суставов. Если завершить прием противовоспалительных средств и перестать употреблять анестезирующие препараты, патологический процесс возобновляет собственный ход, а все симптомы возвращаются.
Важно! Любые медикаментозные препараты и их дозировки может назначать исключительно врач, который ведет пациента. В ином случае возможно возникновение побочных эффектов, а позитивное действие препарата перекрывается негативными последствиями от его приема.
Основное назначение медикаментов, которые применяются при хондрамотозе, следующее:
- Уменьшение или ликвидация болевого синдрома.
- Купирование воспалительных процессов или снижение интенсивности их хода.
- Облегчение послеоперационного периода и ускорение реабилитации пациента после резекции.
Вне зависимости от желаний и надежд пациента лечение хондраматоза народными средствами не приносит положительных результатов. Повернуть вспять процесс образования хрящевых наростов или замедлить их рост при использовании трав и прочих препаратов народной медицины невозможно. Благополучно и в полной мере разрешить ситуацию с хондроматозом может исключительно традиционная медицина и опытный врач-хирург.
Хирургическое лечение
Хирургическое лечение заключается в полном иссечении всех хрящевых и костных новообразований, которые возникли в синовиальной оболочке капсулы сустава.
При большом количестве новообразований допускается удаление оболочки полностью. При необходимости полного удаления оболочки лечащий врач предлагает пациенту установить на место удаленного сустава эндопротез. Эндопротезирование также применяется при выявлении сопутствующего деформирующего артроза.
Есть ли польза от ортопедических наколенников? Узнайте тут.
В постоперационном периоде проводятся мероприятия, которые направлены на восстановление функции сустава. Они заключаются в совмещении физиотерапевтических процедур, упражнении ЛФК и приеме определенного спектра препаратов.
После того, как было проведено оперативное вмешательство, хондроматоз, в большинстве своем, не дает рецидивов. Тем не менее известны исключения. Для их предотвращения прооперированному человеку требуется не допускать повышения массы тела, а также грамотно распределять нагрузки на суставы, не допуская их переутомлений.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Синовиальный остеохондроматоз
Локализация
Обычно моноартикулярный, иногда двусторонний.
- коленный сустав,
- тазобедренный сустав,
- локтевой сустав,
- плечевой сустав.
Морфология
Характерны множественные кальцифицированные и оссифицированные синовиальные узелки или свободные тела, размер которых варьирует от нескольких миллиметров до нескольких сантиметров. Треть хондром не кальцифицируется. Образования могут вызывать эрозии от давления в прилежащей кости (например, тазобедренный сустав) и расширение суставной щели. Явных признаков остеопороза нет. На поздней стадии болезни возникает вторичный остеоартрит из-за хронического механического раздражения свободными телами. Злокачественная трансформация в хондросаркому происходит крайне редко.
А.Синовиальный остеохондроматоз. Множественные оссифицированные свободные тела в коленном суставе, наднадколенниковой сумке и подколенная (Бейкера) киста (стрелка).
В. Синовиальный остеохондроматоз. Множественные кальцифицированные или оссифицированные свободные тела в плечевом суставе, включая подмышечный и субкапсулярный карманы.
Клиническая картина
Проявляется в возрасте 30-50лет хронической болью в суставе, ограничением в движении и блокадой, преобладает среди мужчин (3:1). Синовиальная хондрометаплазия иногда возникает у пожилых пациентов с развитым первичным остеоартритом, вызывающим хроническое воспаление синовиальной оболочки и последующий вторичный остеохондроматоз.
Консервативное и оперативное лечение синовиального хондроматоза коленного сустава
Хондроматоз коленного сустава, (код Международной классификации болезней МКБ – 10, М 67) – редко встречающееся заболевание коленного сочленения, на сегодня одна из самых редких и сложных патологий синовиальной оболочки. Ученые не пришли к единому мнению, и спорят о причинах возникновения данного заболевания. Обилие научных статей, медицинских работ, о факторах риска, способах лечения, к точному выводу еще не пришли, и лекарство еще не найдено.
Внутрисуставные «мыши»
Описание хондроматоза
При хондроматозе ткань синовиальной сумки подвергается изменению, постепенно превращается в хрящ или костную ткань. Простым языком это можно описать как процесс окостенения сочленения. В организме около полутора сотен синовиальных сумок, их функция состоит в выработке жидкости для питания хряща сустава и смягчения трения.
При развитии болезни ткани оболочки меняют свою структуру на более жесткую. Это вызывает появление большого количества доброкачественных наростов внутри сустава величиной от 1 миллиметра до 5 сантиметров. Это как выросты костной ткани, так и отсоединившиеся осколки, «суставные мыши», количество которых может доходить до сотни. Появляются проблемы с кровоснабжением, объем внутрисуставной жидкости уменьшается, соединение травмируется изнутри, появляются боли, нарушается работа колена.
Факторы болезни и группы риска
Врачи не знают точной причины появления данного заболевания. Существуют две версии развития, по одной – развивается из-за генетической предрасположенности, во внутриутробном периоде из-за нарушения структуры эмбриональной дифференциальной ткани. Однако хондроматоз у детей встречается редко, в основном проявляется у мужского пола 20 – 40 лет. Другая же версия называет причиной внешние факторы, приводящие к проблемам обмена веществ, биохимическим сбоям в составе тканей. К появлению болезни могут быть причастны интенсивные занятия спортом, травмы, сильные нагрузки профессионального характера, инфекционные, вирусные болезни, дефекты скелетного аппарата.
Симптомы хондроматоза
Опасность заключается в скрытом протекании. Боли и прочие явные признаки появляются когда «мыши» достигают сантиметра и более. При начале болезни внутри сустава появляются маленькие узелки, не вызывающие боли, иногда человек ощущает слабый хруст в колене или посторонний предмет внутри. Когда появляются яркие симптомы, их легко спутать с проявлениями артроза или артрита.
Колено на ощупь горячее, покрасневшее, может повыситься температура, нарушается подвижность. Колено увеличивается в размерах, опухает, появляется чувство распирания. Человеку сложно передвигаться, подниматься по лестнице, возникает хромота, вызванная болью, и нарушением строения сустава. Чем дальше заходит процесс, тем более неприятные последствия возникают. Ткани травмируются, работа сустава блокируется, возникают осложнения.
Нужно ли обследоваться при подозрении на хондроматоз?
Врач может назначить лечение после необходимой диагностики. Главная цель – отличить проявления хондроматоза от похожих суставных недугов. После сбора анамнеза и осмотра, врач назначает лабораторное и аппаратное обследование. Вначале пациента отправляют на рентген снимок или рентгенологическую артрографию – позволяет определить стадию заболевания. Если снимок показал границы хондромного тела, дополнительно используется МРТ, ультразвуковая диагностика, компьютерная томография. Если при гистологии обнаруживаются перерожденные хрящевые ткани, болезнь подтверждается.
Снимок сустава
Эффективно ли лечение хондроматоза таблетками?
После подтвержденного диагноза проводится консервативная терапия, оперативное лечение. Лекарственная терапия является способом, приносящим пациенту временное облегчение. На некоторое время устраняет симптоматику, но болезнь победить не удается. Единственным реально помогающим лечебным способом, считается механическое выдавливание появившихся отдельных образований, но методика малоприменима в силу своей травматичности.
Остальные виды консервативной терапии приносят больному временную симптоматическую помощь. Врачи назначают обезболивающие, жаропонижающие, противоотечные, противовоспалительные средства.
Полноценное лечение включает:
- временный прием медикаментов для облегчения протекания болезни;
- подготовка пациента к операции, сама операция;
- реабилитация, наблюдение во избежание рецидива.
Лечебная артроскопия: в чем особенности?
Атроскопией и щадящая операция на внутренней части сустава, и манипуляция с целью диагностики. Существует возможность проведения минимально инвазивной операции через два микроразреза. Через один вводят артроскоп – тонкий прибор с крошечной видеокамерой, через второй – хирургические инструменты. Все происходящее видно на мониторе, позволяет контролировать процесс операции.
Данный вид оперативного вмешательства имеет множество плюсов по сравнению с полостными операциями. Сустав не нужно открывать полностью. Сроки восстановления после операции уменьшаются, ткани повреждаются гораздо меньше. Особенно важен такой подход для спортсменов, занимающихся профессионально, они травмируют и повреждают сочленения колен, при этом им нужно максимально быстро восстанавливаться.
Артроскопия операция
Если хондроматоз врожденный, операцию следует делать как можно скорее. Чем дольше длится болезнь, тем сильнее разрастание хондроматозного тела. Операция позволяет удалить выросты, обломки, при необходимости – всю суставную сумку, или установить протез.
Чем раньше больному поставили верный диагноз и провели вмешательство, тем больше возможности на сохранение ноги и сустава. При запущенной болезни необратимо изменяется сустав, могут деформироваться кости всей ноги, в таком случае протезирование может не спасти от инвалидности.
Реабилитации после артроскопии
Артроскопия менее травматична, чем обычная операция. Прооперированные в тот же день могут вставать на ногу с опорой, на второй-третий день – ходить самостоятельно, срок нетрудоспособности сокращается до трех недель вместо шести. Длительность пребывания в стационаре составляет до трех дней, при открытой операции – до месяца.
После операции показано амбулаторное лечение:
- перевязки;
- противовоспалительные средства против осложнений;
- физиотерапия, лфк, массаж, компрессы.
Процесс реабилитации имеет цель: нормализацию кровотока в суставе, стимулирование нужного объема коленной синовиальной жидкости. Все зависит от желания, сил пациента, профессионализма реабилитолога. В зависимости от размера повреждений, сложности патологии, состояния больного реабилитация может занимать до полугода.
Реабилитация
Осложнения хондроматоза
После проведения комплекса лечебных мер пациент имеет все шансы вернуть себе привычный образ жизни. Иногда рецидивы могут случаться после успешной операции и хорошего восстановления. Тут никто не виноват, просто организм снова «включил» процесс кальцинации. Игнорирование недуга однозначно ведет к дисфункции и деформации конечности, исправлению практически не поддается. Нелеченый недуг может привести к появлению других опасных болезней (коксартроза, гонартроза, ревматизма, артрита).
| Видео (кликните для воспроизведения). |
Среди профилактических мер борьба с лишним весом, чередование нагрузок и отдыха. Следует не затягивая, обратиться за консультацией к ортопеду, если появляется подозрение на подобные симптомы, тогда лечение будет намного эффективнее.
Источники
Лаврентьев, Максим Подагры нет / Максим Лаврентьев. — М. : Эксмо, 2016. — 596 c.
Б. Стерджон Артриты у лошадей / Б. Стерджон. — М. : Аквариум-Принт, 2007. — 126 c.
Рудницкая, Людмила Артрит и артроз. Профилактика и лечение / Людмила Рудницкая. — М. : Питер, 2013. — 224 c.

Добрый день! Я работаю ортопедом в государственной поликлинике 11 лет в г. Москва.
Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова;
Специальность: ортопед;
Стаж: 11 лет.