Содержание
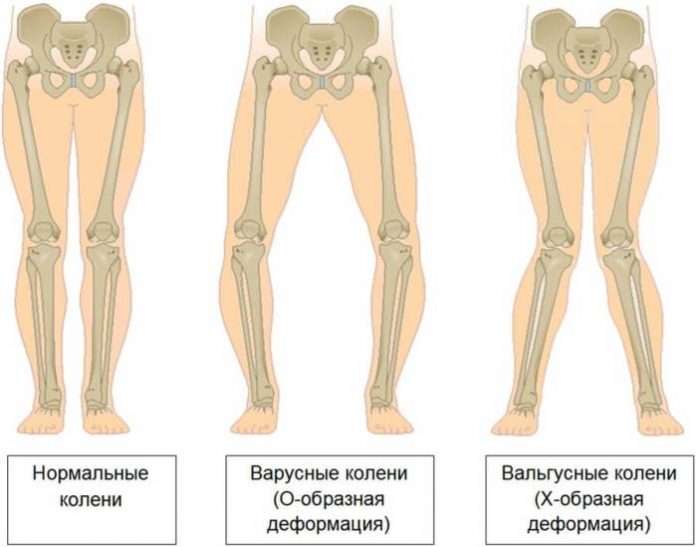
Вальгусная деформация коленных суставов
Вальгусная деформация коленных суставов – состояние, при котором колени сводятся внутрь, а голень и бедро формируют наружный угол. Встречается преимущественно в детском возрасте, реже у взрослых. Если заболевание диагностировано не вовремя, ноги становятся Х-образной формы, развивается плоскостопие и сколиоз.
Причины возникновения вальгусной деформации
Единого фактора, провоцирующего вальгус коленных суставов, нет. У детей и взрослых они отличаются.
Способствующие факторы, по которым может развиться вальгусная деформация коленных суставов у детей, делятся на внутриутробные и постнатальные.
К первой группе относятся:
- неправильное питание беременной;
- инфекционные заболевания, перенесенные будущей матерью;
- травма, полученная в область живота;
- генетическая предрасположенность;
- недоразвитость костного аппарата;
- плохая экологическая ситуация;
- радиологическое излучение;
- наличие хронических эндокринных заболеваний у беременной;
- курение и употребление алкоголя при беременности.
В младенческом периоде спровоцировать вальгус колен могут:
- недостаточное поступление в организм кальция, фосфора, витамина D;
- системные заболевания у ребенка;
- нарушение метаболических процессов;
- мышечная гипотония;
- рахит;
- неврологические нарушения.
У детей существует такое понятие, как физиологическое искривление по вальгусному типу, в норме оно уходит к трем годам. При этом ребенок должен строго наблюдаться у врача.
У взрослых
Вальгусная деформация коленных суставов у взрослых развивается не как самостоятельное заболевание, а является осложнением ряда патологий. Способствовать искривлению ног по типу Х у взрослого поколения могут:
- травмы (переломы, вывихи, подвывихи, разрыв связок);
- артриты, артрозы, бурситы;
- ревматизм;
- красная волчанка;
- тяжелые физические нагрузки;
- недостаточное поступление в организм минеральных веществ;
- нарушение усвоения кальция и фосфора;
- остеопороз;
- возрастные деструктивные изменения в скелетном аппарате.
Основными, все же, считаются аутоиммунные системные заболевания, которые дают осложнения на кости, мышцы и суставы.
Симптомы и признаки
Так как вальгусная деформация коленей чаще встречается у детей, эти клинические случаи и возьмем за пример.
Первый и основной симптом вальгуса, на который обычно обращают внимание родители, — изменение формы ног. Нижние конечности принимают форму Х. Коленки стоят вместе, на их внутренней части появляется выпуклость. Стопы отведены в сторону, при запущенных случаях заваливаются вовнутрь, формируется плоскостопие. Может быть одностороннее либо сразу двустороннее искривление.
Если вовремя не начать лечение, у ребенка к 3-4 годам формируется сколиоз.
Дети с вальгусом жалуются на боль в ногах, особенно при длительном хождении. Активность их значительно снижается, повышается утомляемость. Изменяется походка, дети начинают шаркать ногами, нарушается устойчивость и координация.
Если вальгусная деформация врожденная, с началом хождения пойдут изменения в шейке бедренной кости, что чревато опасными осложнениями.
Диагностика
Если есть подозрение на вальгусную деформацию коленных суставов, необходимо обращаться к врачу ортопеду в медицинское учреждение. Игнорировать патологию нельзя, так как она очень быстро прогрессирует, особенно в детском возрасте.
Для постановки диагноза доктор проводит осмотр пациента. После визуальной оценки состояния и сбора анамнеза, проводится тест «бедро – колени – палец». Заключается этот тест в следующем:
В норме, если соединить три точки (головка бедра, середины коленной чашечки, первый палец стопы), должна получиться прямая линия. Если линия имеет залом, это свидетельствует о деформации.
После проведения теста необходимо выполнить рентгенологическое исследование, включая тазобедренные и коленные суставы, стопы. По необходимости проводят рентген позвоночника, если есть подозрение на сколиоз.
Кроме этого, в обязательном порядке проводится лабораторная диагностика, включающая:
- общий анализ мочи;
- клинический анализ крови;
- биохимическое исследование крови (мочевина, кальций, фосфор, С-реактивный белок, ревмокомплекс).
Только полностью обследовав пациента выбирают тактику лечения.
Методы лечения вальгусного искривления
Искривление коленных суставов по вальгусному типу лечится комплексно. Терапия включает прием медикаментов, действие которых будет направлено на устранение первопричины заболевания, массажей, ЛФК, физиопроцедур.
Лечение вальгусных деформаций будет малоэффективно без применения специальных ортопедических приспособлений, к которым относятся:
- Тутор. Представляет собой ортопедическую жесткую накладку, которая одевается для фиксации бедра, голени и стопы. Применяют тутор на ночь, при лечении вальгуса его эффективность наиболее высока.
- Ортез. Ортопедическое приспособление, которое одевают непосредственно на коленный сустав. Ортез удерживает колени в правильном положении, не допускает дальнейшей деформации.
- Ортопедическая обувь. Специальная ортопедическая обувь и стельки обязательное и незаменимое составляющее терапии вальгусных деформаций. Изготавливаются индивидуально под каждого ребенка. Задача обуви – снизить нагрузку на стопы, зафиксировать стопы в правильном положении.
Что именно необходимо ребенку для лечения, подскажет лечащий врач.
Методы физиотерапии
Среди методов физиотерапии наиболее эффективной при вальгусных деформациях коленных суставов является электростимуляция. Процедура активизирует работу мышц, улучшает их двигательную активность. После первого курса уже виден положительный результат.
Кроме этого, могут быть назначены парафиновые аппликации и электрофорез.
Пройти курс массажа при вальгусе коленных суставов также необходимо. Благодаря процедуре гипотонические мышцы укрепятся, а напряженные, наоборот, расслабятся. При массаже внимание уделяется не только области колен, а и спине, стопам, бедрам и голени.
Проводить процедуру должен только опытный массажист, в противном случае можно навредить.
Лечебная гимнастика
Занятия лечебной физкультурой дают положительные результаты при условии, что упражнения будут выполняться регулярно.
При вальгусной деформации эффективно:
- лазить по гимнастической лесенке;
- прыгать на большом надувном мяче;
- перекатывать стопой палку;
- пытаться удержать пальцами ноги мелкие предметы;
- ходить босиком по специальным коврикам;
- ходить с вывернутыми наружу стопами.
Комплекс упражнений подбирают индивидуально, учитывая особенности организма пациента.
Возможные осложнения
На фоне деформации коленных суставов может развиться:
- нарушение походки;
- изменения в тазобедренных суставах;
- сколиоз.
Пациенты с вальгусом жалуются на боль в ногах при длительной ходьбе, быструю утомляемость. Трудоспособность снижается, возможна инвалидизация.
Когда нужна операция
В тех случаях, когда консервативная терапия не справляется и болезнь активно прогрессирует, назначается оперативное вмешательство. Суть операции заключается в том, что деформированные кости ломаются и сопоставляются в правильном положении при помощи аппарата Илизарова.
Восстановительный период длительный. Пациенту понадобятся каждодневные перевязки, прием антибиотиков и обезболивающих препаратов. После снятия аппарата проходят курс реабилитации, включающий массаж, ЛФК, физиотерапию.
Рекомендации для родителей
Если у ребенка вальгусное искривление коленных суставов, помимо основной терапии рекомендуется:
- избегать длительных прогулок и игр в положении стоя;
- долго не стоять с широко расставленными ногами;
- ежедневно делать массаж ножек, помимо основного курса;
- обязательно применять специальную обувь и стельки;
- тщательно выполнять все рекомендации врача.
При выполнении этих правил болезнь будет менее прогрессировать.
Профилактические меры
Предотвратить развития вальгуса коленей помогут:
- полноценное питание, богатое витаминами и микроэлементами;
- умеренные физические нагрузки;
- прием витамина D и кальция;
- правильная профилактическая обувь.
При первых симптомах вальгусной деформации коленных суставов необходимо в срочном порядке обращаться за помощью к врачу для постановки диагноза и выбора тактики лечения. Игнорирование симптомов приводит к инвалидизации.
Что предлагает современная медицина для лечения вальгусной деформации коленных суставов у ребенка
Вальгус коленных суставов – это такая деформация, при которой ножки вывернуты наружу, напоминая букву «Х». В одних случаях это результат физиологических процессов, отражающих нормальное формирование нижних конечностей ребенка, а в других – признак патологии. Как родителям разобраться в ситуации? И каким должно быть лечение вальгусной деформации коленных суставов у детей?
Как проходит формирование оси нижних конечностей?
После рождении у ребенка ножки находятся в варусном состоянии, т.е. имеют О-образную форму, при этом угол между большеберцовой и бедренной костью составляет 10-15°. Считается, что такой варус коленей связан с особенностями расположения плода в утробе матери.
Когда ребенок начинает ползать, а тем более, ходить, ножки начинают постепенно выравниваться. В 18-22 месяца из-за гиперкоррекции варус сменяется вальгусом (Х-образная форма нижних конечностей). Но в последующие несколько лет ножки выравниваются.
Однако не всегда эти процессы проходят гладко (физиологично). В любой момент могут возникнуть нарушения, которые самостоятельно не будут коррегироваться. Такие патологические деформации всегда проявляются на фоне основного заболевания (рахит, соединительно-тканная дисплазия и т.д.).
Определить наличие вальгусной деформации у ребенка просто – достаточно посмотреть на его ножки. При такой форме они напоминают букву «Х». При этом коленные суставы максимально сведены, а лодыжки значительно отстоят друг от друга. Чем больше межлодыжечное расстояние, тем тяжелее имеющаяся аномалия строения.
Если ребенок сгибает ножки в колене, то Х-образная форма становится менее заметной. Малыша с вальгусом отличает неуклюжая походка, он перебрасывает туловище из стороны в сторону, пытаясь сохранить центр тяжести. Чтобы лучше сохранять равновесие, ребенок сводит стопы вместе. В некоторых случаях это может приводить к формированию плоскостопия – уплощается и поперечный, и продольный свод стопы.
Основные предрасполагающие факторы выглядят следующим образом:
- дисплазия соединительно-тканных структур;
- чрезмерная нагрузка на нижние конечности в процессе формирования ходьбы (такая ситуация чаще всего связана с коротким периодом ползания, когда ребенок через непродолжительное время начинает ходить);
- нарушение строения костей, например, при рахите;
- плохая обувь, нарушающая нормальную установку стоп;
- избыточный вес, когда неокрепшие структуры опорно-двигательного аппарата подвергаются сильному сдавлению.
Диагностика
Окончательный диагноз устанавливает врач после проведения рентгенологического исследования нижних конечностей. Специалист измеряет различные индексы и углы наклона, чтобы определить степень деформации и подобрать наиболее оптимальный способ лечения.
Несмотря на определенную лучевую нагрузку во время рентгендиагностики, нет лучшего метода объективно оценить имеющееся нарушение. Многие родители полагают, что это можно сделать с помощью УЗИ. Однако этот метод оказывается совершенно неинформативным, т.к. кости очень плохо пропускают ультразвук.
Методы лечения
Современная детская ортопедия располагает различными методами коррекции имеющейся аномалии. Это и консервативные, и хирургические техники. Первые направлены на постепенное (поэтапное) исправление вальгуса, а вторые – на одномоментное. Операции в большинстве случаев предполагают остеотомию – рассечение кости с последующей ее фиксацией в правильном положении при помощи различных металлоконструкций (спицы, пластины и т.д.). Также могут применяться компрессионно-дистракционные аппараты.
Хирургические методы эффективны. Но по мере роста ребенка они не исключают возможности развития рецидива. В этом случае потребуется проводить повторную операцию. К тому же, остеотомия – это достаточно объемное вмешательство, которое не лишено операционных рисков. После хирургической коррекции обязательно наложение гипсовой повязки, которая на некоторое время выключает другие структуры опорно-двигательного аппарата из развития. Поэтому детские ортопеды все чаще склоняются в сторону малоинвазивных методик, среди которых особой популярностью пользуется управляемый рост костей.
Что такое управляемый рост костей?
Это методика предполагает использование естественного потенциала роста костей ребенка, чтобы корректировать имеющиеся нарушения. Для этого временно выключают ростковые зоны. Чаще всего с этой целью используются пластины с 2 винтами (методика Stevens). Над поверхностным слоем кости устанавливается восьмиобразная пластина в одной плоскости с имеющейся деформацией. По мере роста кости происходит устранение вальгуса.
Методика Stevens имеет ряд преимуществ перед другими аналогичными способами, основанными на управляемом росте (установка скоб, трансфизарных винтов и т.д.), потому что она:
- малоинвазивна;
- быстро выполняется;
- отличается высокой точностью;
- удобна в применении;
- надежна и эффективна;
- безопасна (очень низкий процент осложнений).
Общие мероприятия
Они направлены на создание условий для оптимального роста и развития костей, если диагностирована вальгусная форма нижних конечностей. Приводим список тех советов, которые дают детские ортопеды:
- Избегать длительного нахождения в вертикальном положении, чтобы минимизировать нагрузку на нижние конечности.
- Регулярно проведите курсы лечебного массажа (выбирайте только опытного массажа, специализирующегося на работе с детьми, имеющими осевые деформации нижних конечностей). Особенности такого массажа в том, что первоочередное значение уделяется мышцам спины, ягодиц и внутренней поверхности бедер.
- Одевайте ребенку ортопедическую обувь, чтобы предупредить развитие плоскостопия.
- Поддерживайте оптимальную температуру в помещении, в котором находится малыш. Опасны и низкие, и высокие температуры, т.к. нарушается нормальное развитие костно-суставных структур.
- Давайте возможность ребенку летом ходить босиком для стимулирования костного развития. Однако следите, чтобы поверхность, по которой он ходит, была безопасной – не было острых предметов, камней и т.д.
- Регулярно выполняйте с ребенком гимнастические упражнения, лучше всего это делать с инструктором по лечебной физкультуре.
- Следите, чтобы ребенок не сжимал колени во время сидения.
- Избегайте упражнений, требующих преодоления различных сопротивлений.
Заключение
Чтобы у ребенка были ровные и красивые ножки, проявляйте бдительность. Поэтому в возрасте 6 и 12 месяцев покажите малыша детскому ортопеду. Специалист сможет оценить, насколько правильно развиты нижние конечности, и не требуется ли корректирующая терапия. Максимально стимулируйте ползание, чтобы опорно-двигательная система ребенка окрепла перед тем, как он встанет на ножки.
Если же уже установлен диагноз вальгусной деформации, то обязательно следуйте рекомендациям квалифицированного врача. Помните, что сейчас все чаще и чаще применяются малоинвазивные способы лечения вальгуса. Поэтому если вам советуют операцию, проконсультируйтесь еще с одним специалистом. Second look (второе мнение) помогает выработать действительно верную тактику.
Варусная деформация коленных суставов у детей.
– это искривление костей нижних конечностей в области коленных суставов. Мало того что, это неэстетично но еще и доставляет массу хлопот обладателю заболевания, потому что серьезно затруднена походка.
Во время роста, организма коленные суставы претерпевают изменения взаимного расположения костей и формы. Когда ребенок только родился и на первичном осмотре у ортопеда проверяют сгибательную установку колена, а когда ребенок уже научится ходить, только тогда ортопед проверяет полное разгибание колена. Так как у начинающего ходить ребенка не хватает и силы и тонуса в ногах, то он их широко расставляет при ходьбе, параллельно процессу ходьбы ребенок пытается привести колено к средней линии. Формируется варусное положение, а спустя 2-3 года варусное положение переходит в вальгусное.
Суставные концы костей приходят в норму у детей в 5-7 лет, потому что в этом возрасте вальгусный угол становится таким же, как и взрослых, составляет 172 градуса. Если по истечении года у ребенка будет сохраняться варусное положение коленных суставов, то можно подозревать нарушение развития скелета, например, такое как рахит. Ортопед назначает рентген, но кроме рентгена обращают внимание на статико-динамические нарушения. Ноги искривлены, имеют X-образную форму.
В норме основание сустава при сочленении с анатомической осью берцовой кости имеет определенный угол, и статическая нагрузка должна быть распределена равномерно. Если происходит отклонение механической оси в сторону нагрузки на суставные концы, то происходит неравномерное распределение статической нагрузки, а это значит что происходит нарушение координации мускулатурной тяги и скелет развивается не симметрично.
| Видео (кликните для воспроизведения). |
Отклонения могут развиваться как наружу, так и вовнутрь, поэтому в зависимости от направления отклонения ноги принимают О-образный или Х-образный вид. При таком развитии скелета серьезно страдает хрящ, так как на одну его сторону приходиться излишняя компрессия, это значит что велик, риск развития раннего гонартроза, кроме этого возникает разболтанность голени и риск возникновения травм.
Варусное и вальгусное искривление коленного сустава –
бывает как у детей, так и у взрослых, как на одном колене, так и на обоих. Врожденное вальгусное положение колен может, сочетается с вальгусной деформацией шейки бедра, вальгусной установкой голени и стопы.
Если патологическая установка развилась только на одном суставе, то кроме нарушения биомеханики сустава, человек начинает хромать. Хромота заставляет ощущать человека свою уязвимость и для сохранения равновесия начинает наклонять туловище в сторону искривления. Такая хромота называется “падающей”, потому что создается впечатление, что человек падает из-за проекционного укорочения конечности.Ортопеды для себя определили классификацию походок при вальгусной деформации:
Первый тип – когда стопы откидываются кнаружи
Второй тип – с боковыми качательными движениями голени
Третий тип – когда стопы закидываются кнутри
Четвертый тип – “утиная походка”, так названа, потому что походка валкая
Диагностика вальгусной и варусной деформации коленного сустава
При проведении рентгенограммы, ортопеды используют аппарат, который фиксирует голень при максимальном отклонении кнаружи или кнутри. При исследовании голени с этим аппаратом можно установить степень растяжения связок колена и выявить степень нарушения развития скелета.
Также как классифицируют типы походок, так же и при рентгенограмме разделяют степени отклонения голени.
Первая степень – легкая
Вторая степень – средняя
Третья степень – тяжелая.
Лечение варусной и вальгусной деформации коленного сустава
Нарушение походки, боли и разболтанности коленного сустава – все это повод для операции, однако до 5 летнего возраста нецелесообразно проводить операцию, потому что до этого возраста все может исправиться само собой. Достаточно будет проводить массаж, ЛФК, одевать корригирующие лонгеты на период ночного отдыха. Если искривление было спровоцировано воспалительным процессом, то следует провести операцию спустя один год, когда воспаление полностью утихнет.
У людей страдающих болезнью Эрлахера-Блаунта, операцию откладывать нельзя, а пациентам, страдающим полимиелитом, корригирующую остеотомию проводят не ранее 5 лет, после начала заболевания.
При определении необходимости проведения операции, ортопед должен понять величину деформации, также пациентам до 5 лет операции проводить не следует.
Перед операцией важно определить тип вмешательства. Если выполняется корригирующая остеотомия, то способ должен быть малотравматичным, легким и должен гарантировать точное восстановление продольной оси конечности. Скрепляющие конструкции должны отсутствовать потому что они могут принести вред в виде дополнительной травмы мягким тканям, кроме того применение металлических скреплений могут вызвать повторное вмешательство. Самый надежный фиксатор для детского организма – это наложение гипса.
Подготовка к операции.
Для получения лучших результатов после операции важно подготовиться психоэмоционально к предстоящей процедуре. Следует настроиться и выполнять все предписания врача в обязательном порядке, особенно это касается пациентов с третьей стадией гонартроза, остаточными явлениями полиомиелита.
Для таких пациентов важно оставаться в отдельной палате, если это возможно, потому что тишина и покой составляющие быстрого выздоровления.
Выполнение ЛФК перед операцией поможет мышцам подготовиться к длительному реабилитационному периоду. Занятия лечебной физкультурой проводят в бассейне и на тренажерах.
Ортопеды, перед операцией, обучают статическим нагрузкам, которые разработал академик А,Ф, Краснов. Статические упражнения пациенты будут выполнять после вмешательства.
Еще один предоперационный шаг, который позволит легче восстановить организм после остеотомии – это физиопроцедуры. Ритмическая гальванизация проводиться для усиления мышц, а также гипербарическая оксигенизация, без которой не обойтись.
Техника операции


Массаж при варусе короткое видео:

Вальгусная деформация коленных суставов у детей: лечение колен

Болезни суставов, Другие болезни — Вальгусная деформация коленных суставов у детей: лечение колен
Вальгусная деформация коленных суставов у детей: лечение колен — Болезни суставов, Другие болезни
Вальгусная деформация коленных суставов может развиться не только у детей, но и у людей пожилого возраста.
Если лечение патологи не будет начато вовремя, то впоследствии появится сильная деформация колена.
Поэтому конечности будут смотреться очень не эстетично и приобретут Х-образную форму. Но можно ли избавиться от искривления и что для этого нужно сделать?
Чем опасна вальгусная и варусная деформация?
Многие родители полагают, что незначительное деформирование коленного и голеностопного сустава у детей, пребывающих во младенческом возрасте – это абсолютно естественное явление. В действительности у маленького ребенка голени отведены, а колени сведены.
По прошествии времени коленные суставы приобретают нормальную форму. Такой вид деформации не опасен и не несет неблагоприятных последствий для развивающегося детского организма, если его суставы нормально развиваются.
Различают два типа деформирования:
Если кривизна колена не проходит сама по себе, тогда родители начинают тревожиться. Если варусная, также как и вальгусная деформация, не будет вылечена своевременно, тогда в процессе взросления для ребенка это может обернуться массой неприятностей.
Вальгусная деформация коленей сильно заметна, когда ребенок начинает ходить самостоятельно. На этом этапе взросления искривление случается по причине возрастающей нагрузки на конечности.
В первые годы жизни связки и мышцы у ребенка еще несформированные. К тому же масса верхней части тела оказывает давление на зону колена. Родители должны знать, что вальгусная деформация может распространиться за пределы коленного сустава, так может появиться варусная форма искривлений.
К тому же вальгус часто добирается до стоп, охватывая их суставные ткани. Что в итоге заканчивается тем, что деформирование конечности в области стопы становится еще заметнее. Х-образная форма конечностей и отклонение пяток наружу – это частые проявления заболевания- вальгусная деформация стопы у детей.
Кроме того, вальгусная деформация может стать причиной искривления позвоночника. Кстати, вальгус не в каждом случае поражает обе конечности. Иногда искривляется лишь один сустав.
В этом случае, когда заболевание будет прогрессировать, позвоночной столб подвергнется изменениям. Поэтому на фоне вальгуса часто развивается сколиоз.
Искривление конечностей и деформация коленей негативно сказываются на растущем организме. Зачастую от этого страдают стопы. Следовательно, по мере взросления плоскостопие проявляется все сильнее.
У тех людей, у кого в детском возрасте было диагностировано искривление колена, плоскостопие начинает развиваться весьма быстро. По мере взросления дети все чаще начинают жаловаться на болевые ощущения в ногах.
Чем помочь ребенку
Какие рекомендации нужно делать родителям, чтобы состояние коленей их ребенка стало нормальным? Первым делом детям, имеющим диагноз вальгусная деформация коленных суставов нельзя долго находиться на ногах, при этом широко расставив их в стороны. Причем желательно сократить время игр, во время которых ребенок находится в движении.
Если лечение не будет осуществлено вовремя, тогда процесс деформации коленного сустава будет постоянно прогрессировать. Если есть подозрения на вальгус, тогда нужно немедля обратиться к врачу-ортопеду. Однако, родителям также следует предпринять необходимые меры для того, чтобы искривление было успешно устранено.
Если у детей имеется варусная либо вальгусная деформация, то время пеших прогулок нужно сократить. Такие прогулки надо будет регламентировать до того момента, пока деформация и все ее проявления не будут полностью устранены.
Чтобы избавиться от искривления колена полезно проводить массажные процедуры, которые являются наилучшим способом лечения деформации коленного сустава. Курс массажной терапии должен продолжаться как минимум 14 дней. По прошествии 1-2 месяцев сеанс следует провести повторно.
Если массаж делается грудным детям, тогда главное правило такой терапии заключается в том, что она обязательно должна приносить удовольствие маленькому пациенту. Но прежде, чем проводить такое лечебное мероприятие необходимо сделать парафиновое обертывание, чтоб разогреть ноги ребенка.
Довольно часто вальгусная и варусная деформация у детей появляется по причине выбора неправильной обуви. Ведь неверно подобранная пара обуви может создать предпосылки к появлению искривления ног либо усугубить уже имеющиеся изменения.
При наличии легкой формы вальгусной деформации колена взрослому и ребенку будет достаточно провести лечение, состоящее из массажной терапии и ношения специальных ортопедических стелек.
Важно не перегревать и не переохлаждать колени. Так как это способствует ускорению процессов деформирования в окружающих сустав тканях.
В некоторых случаях ортопед рекомендует как для детей, так и для взрослых ношение шины, фиксирующей колено. Это ортопедическое устройство следует использовать во время сна.
Как вернуть ногам эстетический вид?
Операционное лечение при вальгусной деформации у детей производится очень редко. Первым делом назначается немедикаментозная терапия и физиотерапевтические процедуры. Часто патологию лечат, используя средства народной медицины.
Так, взрослым и детям в теплое время года нужно гулять босиком по песку и траве, что способствует более быстрому излечению. Кроме того, для ребенка будут полезны игры с использованием мяча и физические упражнения.
Например, можно предложить ребенку выполнить следующее упражнение: приняв положение лежа поднимать мяч ногами, не задействуя руки. Такая несложная игра не только принесет пользу детскому здоровью, но и поднимет ему нестроение.
При легкой и средней форме патологии хороший эффект оказывает:
- ношение ортопедической обуви;
- массаж;
- ЛФК.
Благодаря комплексному лечению избавиться от заболевания можно уже к 4 году жизни. В более взрослом возрасте лечение вальгусного искривления длится гораздо дольше. В таком случае чаще всего применяется хирургическое вмешательство. Дело в том, что с возрастом протекание заболевания становится более тяжелым, поэтому его часто сопровождают воспаления суставов и рядом расположенных тканей.
Вальгус коленных суставов
Х-образное искривление ног или вальгусная деформация коленных суставов встречается в несколько раз реже, чем такая же патология стоп. Эта болезнь способна стремительно развиваться. Если не обратиться к врачу вовремя она приведет к ограничению двигательной способности нижних конечностей. Единственным выходом из этой ситуации станет операция и последующий долгий реабилитационный период.

Причины вальгусной деформации коленных суставов
Искривление ног у ребенка способны вызвать врожденные патологии коленных чашечек, деформации голеностопной кости и укороченные связки.
В группе риска люди, у которых вероятность появления патологии существенно выше — это дети и пожилые пациенты. Вальгусная деформация коленных суставов у детей формируется вследствие слишком ранних попыток самостоятельного хождения, когда костная система еще не окрепла, и суставы получают сильную нагрузку. Небольшое искривление сочленения проходит самостоятельно годам к 8. Реже деформация коленей у ребенка бывает врожденной. Такое случается из-за патологий развития плода еще в утробе матери вследствие влияния на материнский организм неблагоприятных условий, токсинов, стрессов, лекарств и травм, полученных во время беременности.
В пожилом возрасте деформация сустава является следствием остеопороза или перелома шейки бедра. Реже он возникает из-за возрастных изменений в костной системе, ухудшения прочности костей и гибкости связок, и связанной с этим повышенной нагрузкой на суставы. Но, эта патология иногда проявляется и у взрослых в силу таких причин, как:

- ожирение,
- рахит,
- ношение обуви на каблуке,
- врожденные и приобретенные патологии суставов,
- нехватка витамина Д и кальция в организме,
- травмы: переломы, вывихи, разрывы связок с некротизацией,
- заболевания, отрицательно влияющие на костно-мышечный аппарат.
Как распознать заболевание?
Заподозрить вальгус коленных суставов человек может самостоятельно, наблюдая у себя один из следующих симптомов вальгусной деформации:
- появление боли в ногах при ходьбе или беге,
- форма ног напоминает букву Х,
- боль в коленных суставах,
- появление плоскостопия,
- нарушение походки,
- «шарканье» при ходьбе.

При обнаружении одного из этих признаков врач назначает пациенту прохождение рентгена, на снимке которого видны искривления суставной щели и чрезмерное окостенение суставов и костей конечности. Диагностика без рентгена также иногда возможна. Пациента кладут на кушетку и сводят голени: чем дальше стопы находятся друг от друга, тем тяжелее степень и сложнее лечение. Для постановки окончательного диагноза врач ставит на ноге механическую ось и определяет есть ли отклонение от середины.
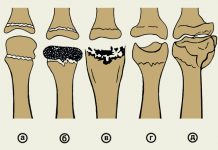
Степени искривления
Определение стадии деформации при вальгусном искривлении необходимо для составления полной картины болезни. Основываясь на величину искривленности сустава, выделяют три степени развития патологии, о которых подробнее написано в таблице:
Отличие вальгусной деформации от варусной в том, что вальгусная может быть только икс-образной, а варусная — О-образной.
Лечение заболевания

Чем раньше пациент обратился к врачу, тем проще и легче обойдется исправление дефекта. Одним методом избавиться от недуга не получится. Лечение вальгусного искривления включает в себя комплекс терапевтических и профилактических мероприятий: массаж, лечебную физкультуру, физиотерапевтические процедуры, ношение специальных ортопедических стелек и бандажей, и выравнивание конечности хирургическим путем.
Массаж и ЛФК
На нормальное функционирование сустава влияет состояние мышц, находящихся в непосредственной близости около него. Если он поражен патологией и мышцы расслаблены, то болезнь прогрессирует быстрее. Массаж при вальгусной деформации включает в себя не только проработку внутренней и внешней поверхности бедра, но и позвоночника, поясницы и ягодичной области. Во время сеанса мышцы обязательно разминают, растягивают, а сустав массируется с целью привести голень в нормальное положение. Желательно проходить сеанс массажа каждый день на протяжении 2—3-х недель, а затем сделать перерыв на месяц.
Комплекс упражнений лечебной физкультуры врач разрабатывает для каждого пациента отдельно. ЛФК эффективна, только когда упражнения выполняют систематически, ежедневно. В этот комплекс входят тренировки, задействующие коленный сустав: приседания, вращения коленями, подъем на возвышенность, Постоянные занятия приводят мышцы в тонус, что не дает прогрессировать болезни.

Вальгусное искривление ног предполагает ношение ортопедического бандажа — тутора. Это специальный фиксатор коленного сустава, сохраняющий анатомически правильное положение конечности. Конструкция бандажа охватывает ногу от стопы до бедра. Изготавливается он для каждого индивидуально и надевается только на время сна. Днем надевается другой бандаж — ортез. Его функция — снижать нагрузку на коленный сустав. Излишнее давление на стопы нейтрализуется обязательным ношением ортопедической обуви, плотно фиксирующей голеностоп.
Физиотерапевтические процедуры
Электростимуляция мышц назначается в качестве лечебной меры. В волокна подается электрический ток силой до 50 мА и продолжительностью от 0,5 до 300 мс. Такая стимуляция приводит в тонус ослабевшие мышцы, укрепляет их и улучшает кровообращение. Посла процедуры мышцы приобретают способность удерживать сустав в нормальном положении. Нельзя назначать такую процедуру людям, в организме которых идут тяжелые воспалительные процессы с повышенной температурой тела, развиваются опухоли, тромбофлебит.
Исправление хирургическим путем

Вальгусная деформация ног у детей не доходит до такой стадии, где не обойтись без операции. Этот метод используется лишь для взрослых и пожилых людей, у которых болезнь часто осложняется воспалением сустава или искривлением мениска колена. Суть операции заключается в том, что хирург целенаправленно делает перелом, чтобы соединить кости и выровнять ось. Фиксация ноги осуществляется с помощью аппарата Илизарова, который по мере заживления постепенно подкручивается. Сразу становиться на ноги нельзя: сначала используются ходунки, потом костыли.
Профилактические меры
| Видео (кликните для воспроизведения). |
Чтобы не спровоцировать развитие искривления у ребенка, необходимо с раннего возраста следить за питанием малыша. Желательно, чтобы его рацион содержал минералы, витамины и микроэлементы, необходимые для нормального развития организма и костной системы. При необходимости делают инъекции витамина Д для профилактики рахита в первые три года жизни. Рекомендуется больше времени проводить на воздухе в солнечную погоду. Разрешается постепенно приучать ребенка к физическим нагрузкам, соизмеримым с его возрастом. Взрослым и пожилым людям нельзя набирать чересчур лишний вес и при появлении болей в коленных суставах посетить ортопеда.
Источники
Кармазановский, Г. Г. Магнитно-резонансно-томографическая диагностика остеомиелита: моногр. / Г. Г. Кармазановский, А. Б. Шуракова. — М. : Видар-М, 2011. — 382 c.
Большая медицинская энциклопедия в 29 томах + указатели (комплект из 30 книг). — Москва: Гостехиздат, 2014. — 960 c.
Сергей, Владимирович Попов Реология крови при адъювантном артрите / Сергей Владимирович Попов. — М. : LAP Lambert Academic Publishing, 2011. — 491 c.


Добрый день! Я работаю ортопедом в государственной поликлинике 11 лет в г. Москва.
Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова;
Специальность: ортопед;
Стаж: 11 лет.