Содержание
Артроз голеностопного сустава — симптомы и схема лечения
Артроз голеностопного сустава – хроническая болезнь дегенеративно-дистрофического вида на левой или правой ноге. Первое что подвергается поражению — это хрящ. Затем болезненный процесс овладевает всеми частями сустава: синовиальную оболочку, капсулу, связки, кости и близлежащие мышцы.
Причиной может стать травма, перенапряжение, неправильная работа обменных процессов, воспаление и т. д. Чаще всего, заболевание начинает проявляться без каких-либо причин. Первый признак – это боль при любом движении суставов.
Причины возникновения
Основные причины возникновения заболевания могут быть такими:
- сахарный диабет;
- болезни щитовидной железы;
- лишний вес;
- постоянные микротравмы, которые могут возникать у людей, занимающихся спортом, или регулярно ходящих на высоких каблуках;
- ревматические патологии;
- травматические повреждения в этой области (перелом, вывих);
- воспалительные процессы, развивающиеся вследствие таких болезней, как подагра, артрит;
- наследственные нарушения обменных процессов, приводящие к истончению тканей.
В медицинской практике выделяют два вида артрозов: первичный и вторичный. Первичный развивается как самостоятельная патология, без видимых причин. Вторичный является следствием каких-либо неблагоприятных воздействий, например, травматических повреждений.
Симптомы артроза голеностопного сустава
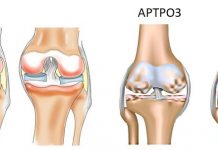
Артроз голеностопного сустава имеет четыре стадии развития, каждая из которых сопровождается определёнными симптомами. Деформация стопы проходит очень медленно, поэтому на первых стадиях развития человек не чувствует прогрессирования болезни. Признаки появляются не сразу, с каждым годом они накапливаются. Когда ресурс исчерпан, артроз голеностопного сустава даёт о себе знать.
От начальной стадии до появления первых признаков может пройти несколько лет. Классификация болезни такова:
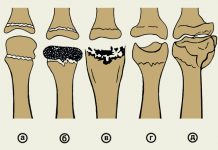
| Первая степень | Даже при рентгенологическом исследовании никакие изменения в сочленениях еще незаметны. Однако небольшая утренняя скованность все-таки присутствует, хотя и быстро проходит. Лечение нужно начинать уже сейчас. |
| Вторая степень | Тут подвижность конечности ограничивается, в суставе слышится хруст при движении, присутствует небольшая отечность. Рентген уже показывает незначительное уменьшение межсуставной щели. Блок таранной кости становится плоским. У человека может наблюдаться хромота, утренняя скованность держится дольше. |
| Третья степень | Крузартроз в этом случае проявляется очень ярко, а деформация сочленений видна отчетливо. При этом атрофия мышц сильная, присутствует существенное ограничение движений. Практически постоянно голеностопный сустав требует состояния покоя, хотя и в этом случае присутствует боль. |
| Четвертая степень | Тут уже суставной щели почти нет, а подвижность сильно нарушена. На снимке можно увидеть сильные разрастания остеофитов. Лечение в этом случае может быть только хирургическим. |
Как видно, голеностопный артроз развивается постепенно, поэтому у больного есть шанс начать лечение вовремя, что позволит замедлить его прогрессирование.
Диагностика
Для установления стадии артроза и получения более детальной информации о патологии используется рентгенография в 2 проекциях, УЗИ, КТ или МРТ сустава.
- На рентген-снимке можно отметить небольшое сужение суставной щели, если артроз на 1-й стадии.
- При переходе во 2-ю стадию суставная щель снижена на 40 % и более от нормы.
- На 3-й стадии она значительно сужена, может практически отсутствовать, видны разрастания и деформации костей.
Также необходимо отличать артроз и его обострение от различных воспалительных процессов в суставе, например, в результате ревматоидного подагрического или псориатического артритов. Поэтому врач назначает развернутый анализ крови, ревматоидные пробы, тест на СРБ, мочевую кислоту. При артрозе эти показатели в норме, но если болезнь в острой стадии, могут быть повышены СОЭ и лейкоциты.
Лечение артроза голеностопного сустава
При выборе схемы лечения артроза, развившегося в голеностопном суставе, специалист должен использовать различные современные методики, благодаря которым прекращается процесс дегенерации хрящевых тканей.
В первую очередь врач должен назначить своему пациенту медицинские препараты, которые смогут избавить его от сильного болевого синдрома. После этого больные начинают принимать лекарственные средства, снимающие воспалительные процессы в области суставов.
Курс лечебной терапии включает в себя следующее:
- медицинские препараты;
- мази, которые обладают обезболивающим эффектом;
- физиотерапевтические процедуры, включающие магнитотерапию и т. д;
- занятие лечебной физкультурой (все упражнения необходимо выполнять под наблюдением инструктора, который проследит, чтобы во время тренировки пациент не получил травму);
- нормализация веса (если больной имеет ожирение, ему следует в срочном порядке сесть на диету, которая ограничивает употребление жиров, солей и других вредных веществ).
Большую роль в процессе выздоровления играет питание пациента. Во время лечения, а также в целях профилактики, больным необходимо употреблять в пищу холодец, и другие блюда, в составе которых присутствует желатин (например, желе). Очень важно следить за количеством потребляемых витаминов, которые присутствуют в различных продуктах.
Если пациент не может по каким-то причинам употреблять такие продукты, он может приобрести сбалансированный витаминно-минеральный комплекс, показанный при лечении артроза суставов.
Хирургическое лечение
Если заболевание уже носит 3 степень и сустав разрушен, врачи, как правило, вынуждены прибегать к хирургическому вмешательству.
- Артропластика. Доктору удается полностью сохранить сустав.
- Артродез. Этот метод предполагает создание костного сращения в суставе. При этом суставные поверхности костей обрабатывают, удаляют поврежденные ткани и соединяют с помощью фиксирующих приспособлений. В результате боль исчезает полностью, а сустав становится неподвижным. Однако восстанавливается способность к самостоятельному передвижению из-за возможности опираться на стопу.
- Эндопротезирование. Специалист заменяет полностью сустав протезом. Такая операция считается наиболее прогрессивной и проводится только на 3-4 стадии болезни. В результате суставные поверхности заменяются протезами металлического, керамического или пластикового типа.
Как показывает практика, срок службы таких протезов может составлять примерно 20 или даже 25 лет.
Задача лечебной физкультуры – восстановление утраченного тонуса мышц и расширение объема движений в голеностопе.
Все упражнения больными выполняются сначала исключительно в положении лежа:
- Лягте на спину и вытяните ноги. Медленно поворачивайте на себя и потом от себя стопы. Данное упражнение следует выполнять в абсолютно расслабленном состоянии и с незначительной амплитудой движений.
- В положении лежа вращайте поочередно стопы — то в одну сторону, то в другую.
- Сядьте на невысокий стульчик. Стопы прижмите полностью к полу. Выполняйте действие, подобное ходьбе, приподнимая и аккуратно опуская поочередно носки и пятки.
Считается, что комплекс этих упражнений, которые разработаны специалистом ЛФК, можно проделывать самостоятельно в домашних условиях, желательно по несколько раз в день.
Прежде всего, нужно запомнить, что массаж в период обострения делать нельзя! В подостром периоде мышцы массируют в обычном режиме, а для сустава используют только поглаживание и легкое растирание. На стадии ремиссии массировать можно более активно.
- Начинают сеанс с массажа мышц голени: сначала задняя поверхность, затем боковые. Особое внимание уделяют ахилловому сухожилию. Постепенно спускаясь к суставу, смягчают воздействие и снижают темп. Заканчивают растиранием передней поверхности стопы.
- Каждый переход на другую массажную область начинается и заканчивается поглаживанием и/или растиранием. На мышцах можно применять разминание. Исключены: вибрация и потряхивания.
Длительность одной процедуры 20–30 минут. Проводить массаж следует каждый день (можно 2 раза в день перед физкультурой или физиотерапией). Делать его нужно курсами по 10–15 сеансов с перерывом 1–3 недели.
Народные средства
Терапию артроза голеностопа, назначенную вашим врачом, можно дополнить лечением народными средствами. Необходимо снять воспаление и боль, которую вызывает артроз. Этого можно добиться такими средствами:
- Натирать суставы при артрозе голеностопа полезно также и капустным соком. Пропустите листья через мясорубку или соковыжималку и втирайте его энергичными движениями.
- Растительное масло зарекомендовало себя как хорошее обезболивающее средство при артрозе. Можно использовать подсолнечное или оливковое масло. Достаточно слегка подогреть масло (не в микроволновке!) и втирать в пораженные места утром и вечером.
- На ночь также можно накладывать компрессы. Противовоспалительным и обезболивающим эффектом обладает творог. Заверните небольшое количество творога в носовой платок и прикладывайте к пораженному суставу. Народные целители также рекомендуют добавлять в творог обыкновенный мел.
Есть еще один эффективный рецепт компрессов для лечения артроза голеностопа. Для его применения вам понадобится по 1 ст. л. сухой травы мать-и-мачехи, подорожника и зверобоя, 1 ст. л. скипидара (продается в аптеке), и 100 г. свиного жира. Травы необходимо измельчить до порошкообразного состояния (например, в кофемолке). Измельченные травы смешать со скипидаром и жиром и потомить в теплой духовке в течение 2 часов (на минимальной температуре). После этого дайте мази еще настояться ночь в теплом месте. Применять по мере необходимости, натирая поражены места.
Профилактика
Чтобы предостеречь себя от артроза голеностопного сустава, следует соблюдать некоторые правила и рекомендации:
- правильное питание;
- ежедневная гимнастика для голеностопного и коленного сустава;
- избегать переохлаждения;
- снизить физическую нагрузку;
- подбирать правильную обувь;
- контролировать вес;
- посещать периодически врача.
Что касается подбора правильной обуви, то важно, чтобы, когда вы в ней шли, не было давления на большой палец ноги, опорой должны служить все пальцы.
Что скрывается за определением артроз голеностопного сустава?
На голеностопный сустав приходится весь вес человеческого тела, он имеет сложное строение. Здесь сочленяются 2 кости голени с таранной костью стопы. Благодаря системе мышц и связок осуществляются разнообразные движения: сгибание-разгибание стопы, отведение внутрь и наружу, вращение вокруг оси. Из всех суставов человеческого организма голеностопный особенно часто травмируется. Через некоторое время после травмы могут появиться симптомы артроза голеностопного сустава.
Деформирующий артроз голеностопного сустава бывает не только посттравматическим, к его развитию могут приводить имеющиеся заболевания или возрастные изменения. Какими бы ни были причины артроза голеностопа, на поздних стадиях он грозит инвалидностью, поэтому необходимо начинать лечить его как можно раньше.
Причины заболевания
Болезнь начинается с дегенеративно-дистрофических процессов в суставном хряще. Он пересыхает, растрескивается, истончается, что приводит к оголению участков сочленяющихся костей, их трению при движениях. Постепенно подхрящевой слой кости начинает уплотняться, развивается остеосклероз, разрастаются остеофиты, происходит кальцинация связок. Эти процессы приводят к выраженной деформации и обездвиживанию сустава.
Разрушение хряща может быть спровоцировано разными причинами:
- травмы ног. Травма голеностопа может сопровождаться механическим повреждением хряща, в этом случае заболевание быстро прогрессирует. Возможны и отдаленные последствия травматических воздействий, когда из-за травмы нагрузка на голеностоп распределяется неравномерно, хрящ начинает разрушаться из-за нарушения конгруэнтности костей;
- биохимические процессы в организме, вследствие которых угнетается синтез компонентов хрящевой ткани и активизируется выработка ферментов, которые ее разрушают. Это может быть связано с возрастными изменениями, эндокринными заболеваниями, гормональным дисбалансом, воспалительными процессами;
- микротравмы, вызванные значительными нагрузками на сустав (стоячая работа, избыточный вес, занятия некоторыми видами спорта, у женщин – ношение обуви на высоком каблуке);
- сосудистые заболевания, нарушение кровоснабжения суставных и околосуставных тканей.
Виды артроза голеностопа
На долю артроза голеностопного сустава приходится около 25% всех остеоартрозов. Как и другие распространенные виды артропатий, он имеет собственное название — крузартроз.
По этиологии
Принята классификация артрозов по причинам, которые их вызывают. В соответствии с этим критерием остеоартроз голеностопа подразделяют на:
- первичный (идиопатический), который без видимых причин начинает развиваться в здоровом ранее суставе;
- вторичный – развивается вследствие травматического повреждения хряща, как осложнение серьезных суставных заболеваний и патологий, а также аутоиммунных, эндокринных, сосудистых заболеваний.
Случаи первичного заболевания в основном отмечаются у людей старше 40 лет, это связано с биохимическими изменениями, которые происходят в организме с возрастом. Предрасположенность к идиопатическому артрозу передается по наследству. Возрастной деформирующий артроз голеностопного сустава редко протекает изолированно, чаще пациент страдает полиартрозом с множественным поражением сочленений.
По этиологии выделяют несколько разновидностей вторичного крузартроза:
- посттравматический артроз голеностопного сустава – из-за подверженности голеностопа травмам развивается чаще всего;
- диспластический – на фоне не обнаруженных своевременно или не вылеченных дисплазий. Такая этиология более характерна для коксартроза, причиной диспластического артроза голеностопа обычно становится плоскостопие, косолапость, конская стопа;
- статический, развивается из-за непропорционального распределения нагрузки на сустав на протяжении длительного времени, обусловлен искривлением оси конечности из-за дисплазий, заболеваний, травм вышележащих отделов ноги;
- послевоспалительный – дегенеративно-дистрофические процессы в хряще запускаются вследствие острого или хронического воспалительного процесса.
По локализации, фазе, стадии
С учетом локализация заболевания ставится диагноз артроз правого или артроз левого голеностопного сустава. Односторонняя локализация характерна для статического, диспластического, посттравматического остеоартроза голеностопного сустава. Идиопатический чаще бывает двусторонним. Артроз суставов – хроническое заболевание, протекающее с периодическими обострениями. Поэтому острый артроз голеностопа – это не отдельная форма заболевания, которая противопоставляется хроническому артрозу. В зависимости от выраженности клинических симптомов выделяют острый и подострый периоды течения болезни. Именно остро протекающую болезнь и подразумевают, когда говорят об остром артрозе голеностопа.
Эта классификация важна для разработки схемы лечения. В остром периоде артроза голеностопного сустава лечение, прежде всего, направлено на купирование боли посредством НПВП. Необходимо использование ортопедических приспособлений или эластичного бинта для фиксации голеностопного отдела. В подостром периоде больше внимания уделяют восстановлению сустава с помощью хондропротекторов, препаратов гиалуроновой кислоты, препаратов для улучшения кровообращения. Обязательно проводятся физиотерапевтические процедуры, ЛФК, массаж и мануальная терапия для мобилизации сустава, восстановления объема движений.
Деформирующий остеоартроз голеностопного сустава – это не название отдельного вида, формы заболевания. ДОА, или деформирующий остеоартроз, то же самое, что артроз. Слово «остео» в названии заболевания указывает на то, что в процесс вовлечена костная ткань, а определение «деформирующий» — на деформации, которые происходят в суставе.
При артрозе голеностопного сустава симптомы нарастают постепенно, по совокупности клинических и рентгенологических признаков выделяют 3 степени (стадии) заболевания:
- 1 – разрушение хряща, начало патологических процессов в костных тканях, протекает без выраженных клинических изменений;
- 2 – костные деформации приобретают более выраженный характер, заболевание сопровождается болевым синдромом;
- 3 – выраженные клинические проявления, отчетливые деформации, ограничение подвижности вплоть до полного обездвиживания (анкилоза). Инвалидность при артрозе, как правило, присваивается именно на этой стадии.
Стадии и симптоматика
На 1 стадии признаки артроза может выявить только рентген, заметны сужение суставной щели и первые проявления остеосклероза (уплотнения костной ткани). На этой же стадии происходит истончение, расслоение хряща, может увеличиваться объем внутрисуставной жидкости. Но эти процессы позволяет увидеть только УЗИ или МРТ. Для остеоартроза 1 степени характерны умеренные боли в начале движения и после нагрузки, они быстро проходят. Также заболевание проявляется легкой отечностью стопы, лодыжки, вызванной скоплением внутрисуставной жидкости.
На 2 стадии интенсивность болей возрастает и они дольше не проходят. Движения часто сопровождаются выраженным хрустом, их амплитуда ограничивается. Развивается синовит, внутрисуставная жидкость увеличивается в объемах и распирает суставную капсулу. Отечность и припухлость тканей связана именно с синовитом, но на этой стадии уже возможно выпирание разросшихся краев костей. На снимке видны остеофиты, пока мелкие, прогрессирующее сужение суставного просвета. От хряща отрываются отдельные кусочки, происходит их обызвествление, рентген выявляет эти свободные тела (суставные мыши) в суставной щели.
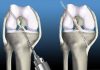
3 стадия полностью оправдывает название деформирующий артроз голеностопного сустава. На стопе в области лодыжек формируются выступы, часто происходит искривление оси ноги, меняется расположение стопы относительно голени. 3 стадия ДОА сопровождается интенсивными постоянными болями, которые не утихают даже в состоянии покоя. Вращательные и сгибательно-разгибательные движения в суставе становятся невозможными или сильно ограничены. Изображение артроза голеностопного сустава на фото позволяет получить наглядное представление об этом заболевании.
Полное разрушение суставного хряща и разрастание остеофитов могут привести к сращению костей – анкилозу. При голеностопном остеоартрозе обычно происходит искривление оси ноги и анкилоз формируется в физиологически невыгодном положении. Искривление конечности в голеностопном суставе приводит к болям в коленом и тазобедренном.
К развитию остеоартроза голеностопа могут приводить разнообразные причины. Дегенеративно-дистрофическим изменениям подвергаются голеностопные сочленения на одной или обеих ногах. На ранней стадии заболевание протекает практически бессимптомно, что затрудняет постановку диагноза. Лечение посттравматического артроза голеностопного сустава обычно начинают раньше, поскольку он с самого начала проявляется более остро. Но зачастую к лечению приступают уже на стадии выраженных деформаций, когда хрящ полностью разрушен и консервативными методами удается лишь облегчить симптомы.
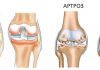
Рентген при обследовании голеностопного сустава
Рентген — это один из самых популярных и эффективных методов исследования патологий, происходящих в костно-суставном аппарате. Только на рентгеновских фото можно обнаружить отклонения в костных поверхностях, разрастания костной ткани по краю хряща и прочие патологические явления. Рентген голеностопного сустава – это метод, позволяющий обнаружить не только заболевание, но и последствия, вторичные проявления болезни. Это позволяет быстро определить тип лечения и контролировать его на всех этапах успешно. Направить пациента на исследование может врач. Делать его можно не чаще, раз в год, так как во время процедуры организм получает определенную дозу облучения
Когда необходимо проводить
Назначить рентген диагностику врач сможет только при подозрении на следующие изменения:
- При взаимном расположении костей нарушается их форма. Происходить это может при наличии врождённого дефекта или в результате травмы. Размер кости может увеличивается при повышенной нагрузке на сустав. Если ширина кости увеличивается, то патологический процесс получил название гиперостоз. Он может формироваться при увеличенном расширении надкостницы вследствие реакции на неполноценное коловращение, к примеру, при различных воспалительных процессах или интоксикации. На рентгеновском фото кость малых размеров может быть при первоначально плохом развитии или истощении тканей, возникшем на фоне недостаточной нагрузки.
- Состояния поверхностей кости. Сопровождается нарушением внешнего слоя кости. Происходит при воспалении или онкологии. Может быть обратная ситуация, при которой наблюдается обызвествление и омертвление надкостницы. С учетом причины такая патология может называться периостит. Нередко надкостница может отслаивается от кости, что заметно на рентгеновском снимке. Там отклонения представлены в виде тонкой полосы, слегка отстоящей от кости.
Подготовка к манипуляции
Рентгенография стопы и голеностопного сустава не нуждается особой подготовке. Выполняется процедура по плану и по экстренным показаниям. Никаких металлических предметов быть не должно.
Особенности проведения
Выполнять диагностику голеностопного сустава будет врач-рентгенолог. Вначале он поможет расположиться пациенту на столе и помещает пленку, необходимую для отображения результатов диагностики, в подходящее отделение под столом на уровне той области тела, фото которой необходимо получить.Бывают ситуации, когда для поддержания верного положения применяют мешки с песком, полушки и остальные приспособления. Пациент должен быть совершенно неподвижным, а во время снимка не дышать несколько секунд. Это позволит получить снимок с более чекой картинкой.
| Видео (кликните для воспроизведения). |
Во время работы рентгеновского оборудования врач отходит к стене или полностью покидает кабинет. Как только был получен первый снимок, то врач просит пациента сменить слегка положение тела. Затем выполняются повторные снимки. При диагностике коленного, локтевого и лучезапястного суставов выполнятся 2-3 снимка под разными наклонами. Также врач может выполнить рентген здоровых суставов, чтобы провести сравнительный анализ. Во время манипуляции, когда пациентами выступают детки, выполняется снимок ростковой зоны образования кости противоположной стороны.
Имеется два способа выполнения рентгенограммы: цифровой и аналоговый. Первый позволяет получить фото намного быстрее, вывести его на экран и распечатать мгновенно. Второй воссоздают картинку на особой пленке. Сегодня используется больше цифровой метод диагностики. И это не удивительно, так как он более точным и безопасным для организма человека. Аппарат, используемый при цифровом методе диагностики, прост и удобрен в применении. Подготовительные работы, снимок и обработка займут не более 5 минут.
Если нужно провести диагностику голеностопного сустава у ребенка, то выполняется она только при показаниях врача. Чтобы снизить риск облучения растущего организма, который по причине близкого сосредоточения внутренних органов получает большую дозу облучения, нужно выполнять рентген только на инновационном оборудовании и применять средства защиты. Если защита свинцовая, то она должна быть зачехлена. Защита устанавливается на половые органы, глаза и щитовидку.
Грудничков накрывают полностью, при этом остается только исследуемая область. Для фиксации крохи в требуемом положении и получения качественного изображения сустава используются специальные фиксаторы. В крайних ситуациях используют наркоз или успокаивающие препараты.
Выявляемые патологии
С учетом выше приведенных принципов поражения костей и суставов, предвидеть которые можно только на рентгеновских фото, выделяют такие заболевания:
- Деформации врождённые и полученные в процессе жизни. Сюда стоит отнести плоскостопие и косолапость.
- Переломы, трещины и подвывих голеностопного сустава. Чаще всего они возникают в комбинации с проломом в лодыжке.
- Артрит. Это воспаление, которое наносит поражение анатомическим структурам, образующим сочленение костей голени и стопы. Выделяют острый и хронический артрит.
Противопоказания
И хотя при использовании современного оснащения удается снизить облучение, которое получает организм человека, далеко не всегда удается сделать рентген. Противопоказан метод может быть из-за изменений ДНК и различных мутаций в организме после облучения.
Для деток, женщин в положении людей, чья доза получения облучения превышена, проводить манипуляцию нельзя. Делают это только в крайних случаях, если идёт речь о спасении жизни человека.
Органы, которые будут участвовать в диагностике, должны быть защищены резиновыми накладками с просвинцованной поверхностью. Для человека, который находится около больного, должен быть предусмотрен отдельный комплекс защитной одежды.
Расшифровка
Снимок голеностопного сустава, выполненный в двух-трех проекциях, показывает наличие дефекта. При помощи рентгенографии удается увидеть вид и участок поражения, а также стадию патологического процесса. Движение ноги может быть нарушено полностью или частично.
После выполнения диагностики врач назначает терапию, которая может включать консервативные и хирургические методы. Если полученных данных недостаточно, то выполняется КТ.
Частота выполнения
Воздействие лучей на организм человека определяется временем и интенсивностью облучения. Измеряется доза облучения, получаемая пациентов, в Зивертах. Рентгенологи носят с собой зиверт-дозиметры, чтобы измерить дозу, поглощённую организмом во время выполнения исследования. Дозировка облучения при рентгене определяется с учетом времени проведения диагностики и качества оборудования. Чем качественнее аппаратура, тем ниже дозировка облучения.
Рентген, выполняемый на разном оснащении, оказывает различное количество энергии радиоактивного излучения. Для определенных частей тела имеется своя норма облучения, ведь определенный орган и ткань характеризуются своей чувствительностью. Различают понятие допустимой дозы, которая определяется риском всего тела. Если диагностике подвергаются колени, то допустимая доза облучения составит 0,001 мЗт. Это соизмеримо с естественным облечением за сутки. Для сравнения: рентгенография толстого кишечника возможна при дозе 6 мЗт, что равняется облучению, получаемому в течение 2 лет. Рентген – это вполне безобидная манипуляция, так что выполнять ее стоит во время терапии без риска для здоровья.
Альтернативные способы
Если в процессе рентгенографии полученная картинка не показала имеющиеся патологии, то можно воспользоваться альтернативными методами:
- КТ. Применяется для более тщательной оценки состояние костной. Нельзя во время беременности и детям.
- МРТ. Позволяет добиться детального изучения мягких тканей.
- УЗИ. Назначают для оценки состояния мягких тканей и полости сустава, определения суставной жидкости.
Рентгенология – это эффективный метод исследования суставов. Полученные результаты позволяют получить полную картину о происходящих патологических изменениях. Таким образом, врач может составить эффективную схему лечения и предотвратить развитие осложнений.
Как избежать развития артроза голеностопного сустава 3 степени?
В своем развитии артроз голеностопного сустава (крузартроз) проходит 3 стадии. Артроз 1 степени голеностопного сустава протекает практически бессимптомно и не причиняет ощутимых неудобств больному. На второй стадии симптомы становятся более выраженными, пациент страдает из-за продолжительных болей, не может совершать движения стопой в полном объеме. А артроз 3 степени часто приводит к инвалидности, спасти от которой может только операция.
Как развивается артроз голеностопа
На голеностопный сустав приходится весь вес человеческого тела, поэтому природа создала его с запасом прочности. Его хрящ более устойчив к воздействиям, провоцирующим дегенеративно-дистрофические процессы. Он длительное время сохраняет способность к восстановлению, и восстановительные процессы протекают достаточно активно. Сустав образован сочленением 3 костей, которые отличаются высокой степенью конгруэнтности, то есть их сочленяющиеся поверхности идеально соответствуют друг другу. Такое строение обеспечивает равномерное распределение нагрузки и высокую стабильность сустава.
Первичный крузартроз, связанный с естественным износом сустава, редкость. Чаще всего это заболевание бывает посттравматическим.
Травма может привести к механическому повреждению хряща или неравномерному распределению нагрузки, нарушению конгруэнтности костей. В частности, сустав становится нестабильным в результате разрыва связок. Также крузартроз могут вызывать:
- врожденные и приобретенные деформации стопы – плоскостопие, косолапость;
- чрезмерные нагрузки, связанные с работой, занятиями спортом или избыточным весом;
- неврологические, обменные заболевания, воспалительные процессы.
Из-за чрезмерно интенсивного механического воздействия или биохимического дисбаланса суставный хрящ начинает разрушаться, истончаться. Суставная щель в результате сужается, кости плотнее прилегают друг к другу, возрастает нагрузка на субхондральную (подхрящевую) костную ткань. Чтоб защититься от повышенной нагрузки, костная ткань уплотняется, развивается остеосклероз, местами формируются разрастания – костные шпоры, остеофиты.
При движениях сочленяющиеся кости трутся друг о друга, трение вызывает боль и приводит к возникновению сухого треска. Со временем из-за разрастаний сустав увеличивается в размерах, кости лодыжки выпирают. Полное разрушение хряща и механические препятствия в виде остеофитов приводят к резкому ограничению подвижности ноги в суставе.
Здоровый хрящ гладкий, скользкий, эластичный. При артрозе он подвергается таким изменениям:
- Хондромаляция, размягчение и нарушение структуры.
- Разрушения соединительной ткани в легкой степени.
- Появление трещин и бугров на поверхности хряща.
- Истончение и разволокнение, вплоть до полного износа.
Крузартроз 1 степени
Деформирующий остеоартроз голеностопного сустава не сразу проявляется выраженными деформациями. Поначалу клинические проявления умеренные и кратковременные, и только рентген может выявить первые признаки начавшихся изменений.
Остеоартроз 1 степени (начальной стадии) проявляется:
- тупыми тянущими болями, которые локализуются в глубине сустава. Возникают они обычно в самом начале движения, при опоре на ногу после отдыха, а также после продолжительной нагрузки;
- легкой хромотой в начале движения;
- припухлостью, отечностью сустава.
Рентгенологические признаки отсутствуют или умеренно выражены. На первой стадии рентген может выявлять:
- незначительное сужение суставной щели;
- появление мелких остеофитов.
При остеоартрозе голеностопного сустава 1 степени происходит хондромаляция хряща, нарушается функция синовиальной оболочки суставной капсулы. В результате синовиальная жидкость вырабатывается в недостаточном объеме или с измененным химическим составом. Синовиальная жидкость служит смазкой для сустава и источником питательных веществ для хряща.
Поэтому такие изменения усугубляют дегенеративно – дистрофические процессы в хряще и приводят к скованности движений. Начавшееся разрушение хряща часто сопровождается воспалительным процессом в суставной капсуле, который проявляется в виде отечности мягких тканей, покраснения кожи. Начинается разрастание костной ткани.
Проявления крузартроза на этой стадии причиняют легкий дискомфорт, но не препятствуют выполнению человеком его повседневных обязанностей в быту и на работе. Из-за слабо выраженных проявлений пациент не обращается к врачу. Поэтому артроз голеностопа на ранней стадии диагностируют крайне редко, в основном случайно, в ходе планового профилактического осмотра.
2 стадия заболевания
Следующая при артрозе голеностопного сустава степень – 2 степень. На этом этапе разрушается соединительная ткань хряща, а затем начинается его растрескивание, изменение рельефа. В процесс вовлечены различные суставные и околосуставные ткани – субхондральный и эпифазарный отделы кости, суставная капсула, мышцы и связки.
Это стадия выраженных клинических проявлений:
- стартовые боли сохраняются все время, пока человек ходит или стоит, усиливаются при нагрузке, проходят только после длительного отдыха, могут беспокоить даже во сне;
- после пробуждения ощущается скованность, которая сохраняется длительное время, объем движений сильно ограничен;
- пациент быстро утомляется;
- движения сопровождаются отчетливым хрустом;
- у многих людей отмечаются метеозависимые боли при понижении атмосферного давления. Предположительно, они связаны с увеличение давления внутрисуставной жидкости;
- воспаление синовиальной оболочки развивается чаще и протекает острее, с выраженной отечностью, местным повышением температуры;
- слабеют мышцы, связки, возможны подвывихи сустава.
Артроз 2 степени голеностопного сустава проявляется более выраженными рентгенологическими признаками:
- суставная щель сужена в 2–3 раза;
- видны крупные остеофиты;
- остеосклероз в субхондральном отделе костей;
- образование кистозных полостей в следующем отделе – эпифизе.
Остеоартроз голеностопного сустава 2 степени обычно заставляет больного обратиться к врачу, поскольку частые боли и нарастающее ограничение подвижности невозможно игнорировать. Пациент не может выполнять отдельные виды работ, если его деятельность связана с продолжительной нагрузкой на ноги, возможна утрата трудоспособности. На этой стадии еще можно приостановить процесс разрушения хряща и костной деформации, но обычно она переходит в третью.
Артроз голеностопа 3 степени
На 3 стадии проявляются все признаки ДОА, хрящ полностью или практически полностью разрушен, деформация костей видна при визуальном осмотре, в суставе протекает воспалительный процесс, развивается реактивный синовит.
На артроз голеностопного сустава 3 степени указывают такие симптомы:
- постоянная острая боль, не утихающая даже в состоянии покоя, частые болезненные спазмы мышц, боли при изменении погоды;
- выраженное ограничение движений, пациент может только слегка покачивать стопой;
- хруст усиливается;
- сустав увеличен в размерах из-за костных разрастаний и скопления внутрисуставной жидкости;
- рентген показывает практически полное закрытие суставной щели, остеосклероз и кистоз, множественные крупные остеофиты. Иногда на снимке видны подвывихи.
На 3 стадии артроза голеностопа часто развивается варусная или вальгусная деформация конечности, стопа отклоняется наружу или вовнутрь относительно голени. Такая деформация еще сильнее затрудняет ходьбу. Если при артрозе сустава 2 степени инвалидность присваивается редко, то получение группы на 3 стадии – распространенное явление:
- при частичной утрате трудоспособности (ограничен перечень работ, которые больной может выполнять), умеренном ограничении двигательных функций присваивается 3 группа;
- при частичной утрате двигательной функции, приводящей к утрате трудоспособности – 2 группа;
- если пациент не может ходить и стоять без вспомогательных приспособлений или посторонней помощи, испытывает затруднения при выполнении повседневных операций – 1 группа.
Иногда выделяют 4 стадию артроза голеностопа – полное разрушение сустава и неподвижное сращение костей (анкилоз) или формирование ложного сустава (неоартроз). Но правильнее рассматривать эти явления как самостоятельные заболевания.
Лечение на разных стадиях
Чем раньше начато лечение деформирующего остеоартроза, тем выше его эффект. На последней стадии консервативное лечение практически не помогает, приходится прибегать к операциям.
На начальной стадии
На 1 стадии осуществляется исключительно консервативное лечение артроза голеностопного сустава. Оно сводится к ношению ортопедической обуви и других приспособлений для снижения нагрузки на сустав, поддержанию тонуса мышц и преодолению скованности движений с помощью упражнений, плаванья, аквааэробики. Одновременно следует избегать статических нагрузок на сустав, длительного стояния на ногах, подъема тяжестей. Показаны физиотерапевтические процедуры, способствующие улучшению трофики тканей, стимулирующие процессы регенерации. Одним из направлений лечения на раннем этапе является прием хондропротекторов для защиты и восстановления хрящевой ткани. Для купирования воспалительного процесса назначают нестероидные противовоспалительные препараты.
Важно по мере возможности устранить факторы, спровоцировавшие артроз, пролечить имеющиеся хронические заболевания, нормализовать обмен веществ. Необходима коррекция веса, отказ от вредных привычек. Никотин, алкоголь, нездоровое питание усугубляют разрушение хряща, избыточный вес увеличивает нагрузку на сустав.
На 2 стадии
На ранней стадии лечение направлено на профилактику осложнений, замедление дегенеративно-дистрофических процессов. Если начать его своевременно, есть шанс приостановить развитие артроза, не допустить его перехода в следующую стадию. При устранении причины, разгрузке сустава с помощью ортопедических приспособлений, приемов мануальной терапии, продолжительном приеме хондропротекторов в сочетании с физиотерапией и лечебной физкультурой есть шанс восстановить хрящ, который начал разрушаться.
Если диагностирован артроз голеностопного сустава 2 степени лечение должно быть более интенсивным:
- чаще возникает необходимость в лечении НПВП, а при остром воспалительном процессе прибегают к стероидным препаратам;
- можно наносить на область сустава мази с местнораздражающим, сосудорасширяющим, согревающим эффектом;
- по-прежнему эффективен прием хондропротекторов;
- вне обострения, при отсутствии синовита, показаны внутрисуставные инъекции гиалуроновой кислоты.
Также показаны физиотерапевтические процедуры, ЛФК, массаж, мануальная терапия, санаторно-курортное лечение. Единственная операция, к которой прибегают на этой стадии – артроскопия. Через небольшой разрез в полость сустава вводится миниатюрная видеокамера и хирургические инструменты. Удаляются суставные мыши – свободные тела в суставной полости (обломки остеофитов, обызвествленные фрагменты разрушенного хряща, кровяные сгустки). Эти тела, попадая в суставную щель, причиняют острую боль, вызывают болевую блокаду. После их удаления на пару лет боли становятся не столь интенсивными, увеличивается объем движений.
На 3 стадии
На 3 стадии нередко приходится прибегать к анальгетикам, внутрисуставным инъекциям гормональных противовоспалительных препаратов в сочетании с обезболивающими. Лечить артроз хондропротекторами на этой стадии бесполезно. Пациент может выполнять единичные упражнения из комплекса, который был ему рекомендован на более ранних стадиях. Физиотерапевтические процедуры, санаторно-курортное лечение, как и медикаментозная терапия, приносят лишь временное облегчение.
Избавиться от болей позволяют операции:
- артродез – удаление разрушенного сустава, костных разрастаний, формирование искусственного анкилоза;
- эндопротезирование – замена сустава искусственным.
После артродеза подвижность ноги в суставе полностью утрачена, но за счет этого исчезают боли. Эндопротезирование при условии полноценной послеоперационной реабилитации позволяет полностью восстановить двигательные функции. Но это сложная дорогостоящая операция, срок службы эндопротеза ограничен, в ряде случаев происходит его отторжение.
| Видео (кликните для воспроизведения). |
Начав лечение артроза голеностопа на ранней стадии, можно надолго отсрочить развитие следующей. Вторая степень крузартроза почти всегда переходит в третью, грозящую инвалидностью. К сожалению, из-за слабой выраженности клинических симптомов артроза 1 степени пациенты часто обращаются к врачу и начинают лечение, когда болезнь перешла во 2 или даже 3 стадию.
Источники
В. И. Зоря Деформирующий артроз коленного сустава / В. И. Зоря, Г. Д. Лазишвили, Д. Е. Шпаковский. — М. : Литтерра, 2010. — 360 c.
Орехова, Л. В. Артрит. Новые решения для отчаявшихся / Л. В. Орехова, А. Ю. Полянина. — М. : Этерна, 2006. — 288 c.
Сергей, Владимирович Попов Реология крови при адъювантном артрите / Сергей Владимирович Попов. — М. : LAP Lambert Academic Publishing, 2011. — 491 c.

Добрый день! Я работаю ортопедом в государственной поликлинике 11 лет в г. Москва.
Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова;
Специальность: ортопед;
Стаж: 11 лет.