Содержание
- 1 Профилактика асептической нестабильности при эндопротезировании тазобедренного сустава
- 2 Асептическая нестабильность эндопротеза тазобедренного сустава
- 3 Рентгенологическая оценка реакции костной ткани на протез бесцементной фиксации
- 4 Асептическая нестабильность эндопротеза
- 5 Асептическая нестабильность эндопротеза тазобедренного сустава
- 6 Нестабильность эндопротеза
- 7 Ревизионная артропластика при асептической нестабильности вертлужного компонента эндопротеза
- 8 Профилактика асептической нестабильности при эндопротезировании тазобедренного сустава
- 9 Ошибки и осложнения при тотальном эндопротезировании тазобедренного сустава
- 10 Нестабильность тазобедренного сустава: причины, диагностика и лечение
Профилактика асептической нестабильности при эндопротезировании тазобедренного сустава
За период с 2002 по 2006 год в 32 ЦВМ КГ проходило лечение 57 пациентов по поводу переломов шейки бедренной кости на фоне остеопороза. Средний возраст пациентов — 65,0 ± 7,2 года. Из них мужчин — 16 (28 %), женщин 41 (72 %).
Всем пациентам выполнялось эндопротезирование тазобедренного сустава. Средний срок хирургического вмешательства после травмы — 16,3 ± 4,5 суток. В 18 (31,6 %) случаях выполнялось униполярное эндопротезирование, а в 39 случаях (68,4 %) — тотальное. Нами были выделены две группы пациентов. В первую группу (31 пациент, 54,4%) вошли пациенты, которым в периоперационном периоде для коррекции качества косш назначались бисфосфонаты.
Предпочитали использовать алендроновую кислоту, которую назначали по схеме 70 мг один раз в неделю, и препараты, содержащие кальция цитрат с витамином D. При этом стоит отметить наблюдавшуюся низкую информированность пациентов о фармакологической профилактике остеопорозных переломов. Так, среди всех пациентов обеих групп в различные сроки перед травмой лечение от остеопороза получали только 8 (14 %) пациентов (без учета препаратов кальция и витамина D). Во вторую группу вошли 26 пациентов (45,6 %), которые не получали препараты алендроновой кислоты. При этом 15 пациентов второй группы (26,3 %) получали препараты, содержащие кальций и витамин D.
Целью исследования являлась оценка влияния алендроновой кислоты на асептическую нестабильность компонентов эндопротеза. Результаты лечения пациентов были прослежены на протяжении 16,3 ± 4,6 месяцев после хирургического вмешательства. Ранних и поздних инфекционных осложнений области хирургического вмешательства в обеих группах на указанных сроках нами не наблюдалось.
Стабильное функционально эндопротезирование тазобедренного сустава на указанных сроках наблюдения в первой группе было получено у 30 пациентов. У одного пациента (1,8 %) имел место вывих эндопротеза, обусловленный подобранным недостаточным офсетом и низким комплайнсом пациента. Случаев асептической нестабильности компонентов эндопротеза в первой группе отмечено не было. Во второй группе асептическая нестабильность наблюдалась у 3 пациентов (5,2 %), возникшая в сроки 12-16 месяцев при восстановленной повседневной физической активности.
Применение препаратов алендроновой кислоты, вероятно, позволяет снизить частоту асептической нестабильности компонентов и продлить срок службы эндопротезов. Полученные данные коррелируют с результатами других авторов, однако для более достоверных выводов необходимо проведение более масштабных исследований.
А. А. Грицюк, А. П. Середа, А. В. Червяков, А. Н. Кострица, А. Н. Толстухин
ФГУ «32 Центральный военно-морской клинический госпиталь», г. Железнодорожный, Московская область
Асептическая нестабильность эндопротеза тазобедренного сустава
Наиболее часто устанавливается эндопротез тазобедренного сустава. В настоящее время насчитывается около шестиста его модификаций. Имеющееся многообразие говорит об отсутствии идеального протеза, который бы по своим качествам полностью устраивал хирурга и пациента. В связи с этим актуальным является исследование каждой конкретной системы. В ФГБУ «РНЦ «ВТО» им. акад. Илизарова» с 2001 по 2006 год выполнено 522 имплантации эндопротеза SLPS (Алтимед), а начиная с 2003 года, реэндопротезированию подверглись 54 (10,3 %). Основной причиной повторного вмешательства явилась асептическая нестабильность компонентов — 41 случай, что составляет 75,9 % от числа ревизий и 7,9 % от общего количества установленных эндопротезов.
Цель исследования — анализ причин асептической нестабильности эндопротеза SLPS.
Материал и методы. Материал исследования составили 41 больной с асептической нестабильностью, оперированных с 2003 по 2012 год. Возраст пациентов составил от 27 до 80 лет, средний возраст — 50,75 ± 2,13. Мужчин было 19, женщин — 22. Срок после эндопротезирования составил от полугода до 9,5 лет, средний срок — 5,3 ± 0,38 года. Тотальная замена выполнялась в 17 случаях, замена тазового компонента — в 14, бедренного компонента — в 10.
У пациентов до операции тщательно собирался анамнез, выяснялись возможные факторы, повлекшие нестабильность.
Для оценки правильности установки компонентов изучались архивные рентгенограммы сразу после первичного эндопротезирования, для чего строились скиаграммы, где определялись следующие параметры: уровень (высота) и глубина имплантации впадины, угол фронтальной инклинации, антеверсия, соответствие размерам ацетабулярной впадины, глубина погружения бедренного компонента, центрация его в канале бедренной кости, параметры восстановления офсета и биомеханики.
В ходе операции реэндопротезирования отмечались видимые изменения в области тазобедренного сустава, которые могли бы указать на возможную причину возникновения нестабильности: состояние мягких тканей, наличие металлоза, жидкости в суставе, признаки бактериального воспаления, состояние костных стенок вокруг бывших компонентов.
Для оценки состояния тканевых компонентов выполнялось гистологическое исследование фрагментов выстилки ацетабулярной впадины, забираемой при проведении реэндопротезирования тазобедренных суставов. Кусочки тканей фиксировали в 10 % растворе нейтрального формалина, часть из них дегидратировали в спиртах восходящей концентрации, помещали в уплотняющие среды и заливали в парафин. Гистологические срезы готовили с использованием санного микротома фирмы «Reichard» (Германия) и окрашивали их гематоксилином Вейгерта и эозином. Исследования методом описательной световой микроскопии и получение иллюстративного материала осуществляли при помощи аппаратно-программного комплекса «ДиаМорф» (Россия).
Другую часть фрагментов внутрисуставной выстилки после этапов фиксации и дегидратации заливали в камфен (3,3-диметил-2-метиленбицикло-[1,2,2]-гептан), после чего высушивали на воздухе в беспыльных условиях, напыляли тонким слоем серебра или платины в вакуумном напылителе «JEE — 4 Х/5 В» и ионном напылителе IB-6 для создания электро- и теплопроводности. При помощи рентгеновского электронно-зондового микроанализатора «INСA Energy 200», смонтированном на сканирующем электронном микроскопе «JSM-840», определяли распределение металлов на электронных картах поверхности изучаемого объекта в характеристическом спектре излучения каждого элемента, входящего в состав эндопротеза (Ti, Co, Cr, Al, Mo), и элементы, входящие в состав кости (Са и Р). Кроме того, выполняли исследование структуры тканей и фрагментов эндопротеза методом сканирующей электронной микроскопии (СЭМ) с использованием сканирующего электронного микроскопа «JSM-840».
Результаты и их обсуждение
Из 41 пациента при сборе анамнеза 5 четко связывали развитие нестабильности с предшествующей травмой. Во всех случаях это было падение на область тазобедренного сустава. В 2 случаях при этом диагностированы оскольчатые переломы большого вертела, эти пациенты поступили на лечение с момента травмы по сравнению с другими в ранние сроки — через 1 и 4 месяца. У других 3 пациентов после травмы (ушиба) появлялся и постепенно усиливался болевой синдром, заставлявший в конечном итоге обращаться в клинику, в этих случаях сроки после травмы были больше — 9 месяцев, 2 и 3 года. Также 3 пациентов напрямую связывали развитие осложнения с ранней нагрузкой на оперированную ногу после операции и тяжелым физическим трудом (земельные работы, работа на стройке, грузчиком).
При построении скиаграмм были выявлены следующие нарушения установки компонентов: высокая или глубокая установка впадины, малые ее размеры, увеличение угла инклинации, перелом дна вертлужной впадины, дефект кости в области дна, уменьшение угла антеверсии, неполное погружение, малые размеры бедренного компонента, варусное положение, несоответствие оси бедренной кости, недопокрытие проксимальной области, лишнее заглубление.
Если взять группу случаев с каждым из выявленных рентгенологических признаков нарушения установки и проанализировать количество выполненных в них замен компонентов, то можно отметить их взаимосвязь (таблица 1).
Таблица 1. Распределение случаев нестабильности компонентов в группах с признаками нарушения их установки
Рентгенологическая оценка реакции костной ткани на протез бесцементной фиксации
Рентгенологическую оценку стабильности эндопротезов бесцементной фиксации осуществляют на основании следующих критериев: миграция имплантата, степень остеоинтеграции и реакция костной ткани на эндопротез.
Для вертлужного компонента наиболее важным критерием стабильности является отсутствие признаков миграции имплантата. Ситуацию можно считать оптимальной, если на серии рентгенограмм, выполненных в динамике, отсутствует изменение положения чашки эндопротеза, а остеолиз не распространяется далее одной зоны. Положение вертлужного компонента также считают стабильным, если нет миграции имплантата, а ширина зоны остеолиза не превышает 2 мм в двух и более зонах без признаков прогрессирования при динамическом наблюдении. Признаком нестабильности вертлужного компонента является изменение его положения. Как правило, этому предшествует прогрессирующее расширение зоны остеолиза. В связи с тем, что вертлужная впадина представлена губчатой костной тканью, адаптационные изменения кости вокруг чашки наблюдаются редко. Признаками износа полиэтиленового вкладыша является эксцентричное положение головки эндопротеза.
 |
 |
| Рентгенологические признаки стабильной фиксации вертлужного компонента Trilogy, (Zimmer): а — костная ткань на всем протяжении плотно соприкасается с металлической чашкой, образуя единую структуру; б — между чашкой и костной тканью вертлужной впадины имеется щель шириной менее 2 мм, которая сохраняется в течение всего периода наблюдения (2 года) без расширения и изменения положения имплантата. | Рентгенологически признаки нестабильности вертлужного компонента: а — смещение вертлужного компонента в краниальном направлении, широкая зона остеолиза, эксцентричное положение головки эндопротеза по отношению к чашке (износ полиэтилена); б — перелом винтов и миграция чашки (вывих вертлужного компонента). |
При рентгенологической оценке стабильности бедренного компонента бесцементной фиксации различают три возможных состояния: стабильная фиксация с врастанием костной ткани, стабильная фиброзная фиксация имплантата и его нестабильность. Врастание костной ткани обеспечивает биологическую фиксацию имплантата, при этом не происходит его миграции (оседания, наклона или ротации), отсутствует щель на месте контакта костной ткани с шероховатой (пористой) поверхностью, наблюдается эндостальная гипертрофия на месте контакта гладкой поверхности ножки с костью и различной степени атрофия костной ткани в проксимальном отделе бедренной кости. При стабильной фиброзной фиксации признаков миграции ножки либо нет, либо они минимальны, кроме того, имеются реактивные линии, параллельные поверхности имплантата, без атрофии костной ткани в проксимальном отделе бедренной кости. Рентгенологическими проявлениями нестабильности ножки являются: миграция имплантата, широкая зона остеолиза вокруг ножки, образование периостальной и эндостальной костной реакции вокруг верхушки ножки эндопротеза.

Рентгенограммы левого тазобедренного сустава больной Т.: а — до операции; б — через 2 недели после имплантации эндопротеза бесцементной фиксации; в, г — через 2 года после операции: остеоинтеграции в зоне пористого покрытия ножки, эндостальная гипертрофия без признаков миграции бедренного компонента.
 |
 |
Рентгенограмма левого тазобедренного сустава больной П. через 2 года после однополюсного эндопротезирования. Признаки фиброзной стабильной фиксации ножки эндопротеза: отсутствие остеоинтеграции, уплотнение костной ткани вдоль ножки. Во время операции признаков нестабильности ножки не было, однако она достаточно легко была удалена путем выбивания по оси.
Анализ рентгенограмм больных после имплантации эндопротезов бесцементной фиксации, которые не имели жалоб, показал, что наиболее характерными проявлениями реакции костной ткани на имплантат являются: резорбция внутренней поверхности шейки бедренной кости на месте контакта с «воротничком» эндопротеза (69%); наличие остеолиза на границе кость-имплантат шириной до 2 мм, окруженного линией остеосклероза без признаков прогрессирования (79%); ширина остеолиза более 2 мм и прогрессирование изменений указывают на нестабильность эндопротеза; утолщение кортикальной стенки на месте контакта с имплантатом и/или склероз кортикальной стенки (12% и 36% соответственно); оседание ножки до 1 см также не является признаком ее нестабильности при условии отсутствия других патологических изменений.

Рентгенограмма правого тазобедренного сустава больного Н., 40 лет, через 2 года после первичного эндопротезирования по поводу асептического некроза головки бедренной кости. Стабильная фиксация ножки, при длительной физической нагрузке отмечается боль в бедре; уплотнение костной ткани в области нижней трети ножки эндопротеза и локальный остеопороз проксимального отдела бедренной кости.
Р.М. Тихилов, В.М. Шаповалов
РНИИТО им. Р.Р. Вредена, СПб
Асептическая нестабильность эндопротеза


Идеальный суставной протез должен быть:
- совместимым с костной тканью и сохранять суставное пространство;
- химически стабильным, не оказывать токсического действия на ткани в организме человека;
- неразрушимым при сложных напряжениях;
- устойчивым к коррозии внутри тела;
- не вызывающим аллергии, воспалений или реакций на инородное тело;
- не способствующим опухолевому росту.




Абсолютными противопоказаниями эндопротезирования считаются:
- местные и генерализованные инфекционные процессы;
- наличие гнойных очагов в организме;
- незрелость скелета;
- тяжелый остеопороз или остеопения, дающие основания предполагать неспособность сохранённой костной ткани поддержать установленный эндопротез;
- психические расстройства, приводящие к неспособности пациента следовать указаниям врачей.
К относительным противопоказаниям также относятся нейропатический артрит, наличие генерализованных инфекционных процессов в анамнезе, локальные нарушения кровообращения, недостаточность сосудистого снабжения, недостаточность покрытия мягкими тканями.

Тревожные признаки асептической нестабильности, при которых следует немедленно обратиться к врачу:
- Ноющая боль при ходьбе и в состоянии покоя, в том числе во время сна.
- Слабость в ногах.
- Снижение опороспособности искусственного сустава.
Асептическая нестабильность эндопротеза тазобедренного сустава

Цель исследования: анализ результатов лечения больных с изолированной асептической нестабильностью вертлужного компонента путем замены чашки эндопротеза и сохранением стабильного правильно ориентированного бедренного компонента.
Оперативное вмешательство осуществлялось под тотальной внутривенной анестезией с применением миорелаксантов в условиях ИВЛ воздушно-кислородной смесью. Во всех случаях применялся переднелатеральный доступ по Хардингу. Тактика выбора имплантируемой чашки эндопротеза зависела от типа дефекта вертлужной впадины и состояния ее костной ткани. В 21 случае (73 %) был избран бесцементный тип фиксации эндопротеза, у 7 пациентов (24 %) в связи с наличием значительных дефектов применялись укрепляющие кольца типа Бурх – Шнайдер, и в 1 случае (3 %) – чашка Мюллера. Распределение имплантированных чашек эндопротеза в зависимости от типа костного дефекта вертлужной впадины представлено в таблице 1.
Распределение имплантированных чашек эндопротеза по типам костных дефектов вертлужной впадины
Нестабильность эндопротеза

Асептическая нестабильность эндопротезов – это несостоятельность эндопротезов, вызывающая нарушения в обменных процессах костной ткани вокруг компонентов эндопротеза и ведущая к её разрушению с нарушением функции сустава.
Оглавление:
Эндопротезирование может быть тотальным (полная замена сустава эндопротезом) и однополюсным (заменяется лишь часть сустава). Изменение процессов сжатия и растяжения бедренной кости под влиянием установленного эндопротеза провоцирует асептическую нестабильность, вследствие чего воссоздание кости может замедляться. Часто развивается локальный остеопороз, из-за расшатывания ножки эндопротеза из-за чего может быть ограничена функция эндопротеза.

На данный момент не существует идеального материала для эндопротезов, который не наносил бы никакого ущерба организму. Из-за трения мельчайшие частицы эндопротеза оказываются в окружающих тканях и могут вызвать воспалительные процессы, нарушение местного кровообращения, отмирание окружающих тканей.
Одновременно расшатывается и разрушается сам эндопротез. Это приводит к инфекционным осложнениям, перипротезным переломам костей таза и бедренной кости, вывихам эндопротеза.

На сегодняшний день уже проведено множество международных долгосрочных исследований, посвященных выживаемости эндопротезов. Выявлено, что 10-летняя выживаемость эндопротезов в европейской практике достигает 92-95%. В нашей стране не ведется общей статистики, но отдельные медицинские центры тщательно фиксируют информацию по выживаемости эндопротезов у своих пациентов.
По данным госпиталя им. Н.В. Бурденко, при 148 млн. населения в России ежегодно выполняется 10-15 тысяч операций по установлению эндопротеза головки бедренной кости, но каждый четвертый из установленных требует ревизии в сроки до 5 лет. При этом повторные операционные вмешательства проходят гораздо тяжелее, имеют меньше положительных результатов и больше осложнений.
Основными видами несостоятельности эндопротезов является:
- асептическое расшатывание вертлужного и бедренного компонентов
- изнашивание или разрушение полиэтиленового вкладыша
- вывих головки эндопротеза
- перелом бедренной кости
- глубокое нагноение
- перелом ножки эндопротеза
- фрагментация головки эндопротеза, раздражение седалищного нерва
Причины нестабильности эндопротеза
Причины развития несостоятельности эндопротезов многофакторны:
- плохое соприкосновение поверхностей сустава
- неправильная постановка эндопротеза
- ненормальное восприятие нагрузки частями сустава
- возникновение срезывающего или крутящего момента, инфекция
- чрезмерная нагрузка и увеличение массы тела
- чрезмерное истирание сустава
- остеопороз, асептический некроз перипротезной костной ткани

Таким образом, несостоятельность эндопротезов является серьезной проблемой в современных условиях. Если пациент обращается к нам с АНГБК до операции, мы делаем всё возможное, чтобы восстановить сустав безоперационным методом. Ведь восстановление после операции в среднем требует не менее года, тогда как безоперационный метод лечения позволяет проходить терапевтический курс, не выпадая из повседневной жизни. Установка эндопротеза также может привести к различным осложнениям, таким как тромбоз, жировая эмболия легочной артерии, инфекционные осложнения.
Опасность заключается и в современном подходе к противопоказаниям. Абсолютными противопоказаниями считаются

- местные и генерализованные инфекционные процессы,
- наличие гнойных очагов в организме;
- незрелость скелета; тяжелый остеопороз или остеопения, дающие основания предполагать неспособность сохраненной костной ткани поддержать установленный эндопротез;
- психические расстройства, приводящие к неспособности пациента следовать указаниям врачей.
Относительные противопоказания включают
- остеопороз лёгкой и средней степени выраженности;
- нейропатический артрит;
- наличие генерализованных инфекционных процессов в анамнезе;
- локальные нарушения кровообращения, недостаточность сосудистого снабжения,
- недостаточность покрытия мягкими тканями
Хотя остеопороз всё чаще рассматривается в качестве предиктора асептической нестабильности, его лёгкая и средняя степень по-прежнему является относительным противопоказанием. Это значит, операция может быть произведена при наличии начальных стадий развития остеопороза, что практически обрекает пациента на появление асептической нестабильности вскоре после операционного вмешательства.
Чтобы этого не случилось, не стоит спешить с операцией, особенно если пациенту менее 70 лет. Необходимо проводить превентивное терапевтическое лечение, направленное на купирование проявлений остеопороза, наращивание костной массы и регулирование костного ремоделирования.
Но если эндопротез головки бедренной кости уже установлен, важно помнить о значительном влиянии резорбтивных процессов в раннем послеоперационном периоде, на среднесрочную (5-10 лет) и долгосрочную (10-20 лет) выживаемость эндопротеза.
Следует проводить диагностику и профилактику асептической нестабильности эндопротеза, в чём мы обязательно поможем нашим пациентам.
Симптомы асептической нестабильности эндопротезов
Симптомы асептической нестабильности эндопротезов – важная информация для прооперированных пациентов:
| Видео (кликните для воспроизведения). |
Симптомы асептической нестабильности должны быть известны каждому пациенту, подвергшемуся операции эндопротезирования. По данным исследований клиники им. Н.В. Бурденко 25% всех эндопротезов требует замены в сроки до 5 лет, однако повторной операции можно избежать, при этом сохранив полную функциональность тазобедренных суставов, если внимательно относиться к своему организму.

Симптомы асептической нестабильности проявляются следующим образом:
- Ноющая боль при ходьбе и в состоянии покоя (во время сна);
- Слабость в нижних конечностях;
- Снижение опороспособности искусственного сустава.
Не стоит думать, что это просто последствия операции, которые со временем исчезнут. В данном случае необходимо сразу же обратиться к врачу и пройти терапевтический курс, направленный на устранение асептической нестабильности эндопротезов.
Диагностика асептической нестабильности эндопротезов
Зная о распространённости проблемы асептической нестабильности эндопротезов, следует проводить диагностику, не дожидаясь появления симптомов. Следующие обследования являются обязательными:
- Рентгенография тазобедренного сустава;
- Рентгеновская двухэнергетическая денситометрия по программе «Эндопротез» с оценкой плотности костной ткани в 7 зонах Груэна;
- Оценка маркеров метаболизма костной ткани.
Диагностические исследования следует провести вскоре после операции, чтобы исключить возможность развития асептической нестабильности и успеть принять меры. Если до операции у пациента был остеопороз, необходимо пройти диагностику как можно быстрее, так как остеопороз является предиктором асептической нестабильности.
Лечение асептической нестабильности
Часто асептическая нестабильность эндопротезов развивается в течение первого года после операции. Опыт показывает, что своевременные профилактика и лечение асептической нестабильности эндопротеза нормализует резорбцию и костеобразование, достигая анаболического эффекта и повышая реабилитационный потенциал кости, что обеспечивает успешную интеграцию импланта.
Клиническая картина асептической нестабильности напоминает АНГБК, следовательно, используются методы лечения, показавшие наилучшие результаты в устранении асептического некроза головки бедренной кости.
Применяется разгрузка суставов (ходьба на костылях), индивидуально назначаются лекарственные средства, витамины и БАДы, подбирается лечебная диета и специальные упражнения, проводится электростимуляция определённых участков. Пациенты ведут дневник самочувствия, чтобы отслеживать прогресс в борьбе с заболеванием.
Раннее лечебное воздействие на обменные процессы в перипротезной костной ткани доказало свою эффективность на практике. В ряде случаев может понадобится повторная операция — ревизионного эндопротезирования.
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления.
Популярная информация
для пациентов
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
Материалы, предоставленные на сайте, собраны из открытых источников и носят ознакомительный характер. Все права на данные материалы принадлежат их законным правообладателям. В случае обнаружения нарушения авторских прав — просьба сообщить через обратную связь. Внимание! Вся информация и материалы, размещенные на данном сайте, представлены без гарантии того, что они не могут содержать ошибок.
Есть противопоказания, необходимо проконсультироваться со специалистом!
Ревизионная артропластика при асептической нестабильности вертлужного компонента эндопротеза
Ревизионная артропластика при асептической нестабильности вертлужного компонента тотального эндопротеза тазобедренного сустава с использованием имплантатов бесцементной фиксации
Цель данного исследования — анализ результатов ревизионного эндопротезирования с использованием вертлужных компонентов бесцементной фиксации.
Нами проведено клиническое и рентгенологическое исследование 40 больных, находившихся на лечении в РНИИТО им. P.P. Вредена по поводу асептической нестабильности вертлужного компонента тотального эндопротеза тазобедренного сустава.
Среди 40 пациентов, подвергшихся ревизионному эндопротезированию, было 12 мужчин и 28 женщин. Возраст пациентов составил от 26 до 73 лет (средний возраст 53 года). Причиной первичного эндопротезирования явилось: асептический некроз головки бедренной кости (1 случай), диспластический коксартроз 10 случаев, идиопатический коксартроз (21 случай), перелом шейки бедренной кости (7 случаев), гигантоклеточная опухоль (1 случай). При первичном эндопротезировании устанавливались эндопротезы отечественного производства фирмы «Феникс» — 22, «Арете» — 14, «ЭСИ» — 4. Использовалась цементная (65%) и бесцементная (35%) фиксация. Средний срок выживаемости эндопротезов составил 56 месяцев.
Результаты ревизионного эндопротезирования прослежены у всех 40 больных в сроки от 4 до 132 месяцев (средний срок наблюдения составил 47 месяцев).
Клиническое и рентгенологическое обследование больных осуществлялось через 3,6, 12 месяцев, затем ежегодно один раз в год. Средний балл оценки состояния оперированного сустава по Харрису составил 89 (от 79 до 92 баллов). При рентгенологическом обследовании в динамике лизис костной ткани вокруг вертлужного компонента эндопротеза не наблюдался ни в одном случае, а имели место признаки остеоинтеграции костной ткани в вертлужный компонент. Повторные ревизионные оперативные вмешательства не проводились ни в одном случае.
Таким образом, исходя из результатов данного исследования, можно сделать вывод, что использование вертлужных компонентов бесцементной фиксации при ревизионном эндопротезировании с наличием костных дефектов типа 2 А, 2 В, 2 С и 3 А по Paprosky обеспечивает хорошие результаты при среднесрочных наблюдениях.
Профилактика асептической нестабильности при эндопротезировании тазобедренного сустава
За период с 2002 по 2006 год в 32 ЦВМ КГ проходило лечение 57 пациентов по поводу переломов шейки бедренной кости на фоне остеопороза. Средний возраст пациентов — 65,0 ± 7,2 года. Из них мужчин — 16 (28 %), женщин 41 (72 %).
Всем пациентам выполнялось эндопротезирование тазобедренного сустава. Средний срок хирургического вмешательства после травмы — 16,3 ± 4,5 суток. В 18 (31,6 %) случаях выполнялось униполярное эндопротезирование, а в 39 случаях (68,4 %) — тотальное. Нами были выделены две группы пациентов. В первую группу (31 пациент, 54,4%) вошли пациенты, которым в периоперационном периоде для коррекции качества косш назначались бисфосфонаты.
Предпочитали использовать алендроновую кислоту, которую назначали по схеме 70 мг один раз в неделю, и препараты, содержащие кальция цитрат с витамином D. При этом стоит отметить наблюдавшуюся низкую информированность пациентов о фармакологической профилактике остеопорозных переломов. Так, среди всех пациентов обеих групп в различные сроки перед травмой лечение от остеопороза получали только 8 (14 %) пациентов (без учета препаратов кальция и витамина D). Во вторую группу вошли 26 пациентов (45,6 %), которые не получали препараты алендроновой кислоты. При этом 15 пациентов второй группы (26,3 %) получали препараты, содержащие кальций и витамин D.
Целью исследования являлась оценка влияния алендроновой кислоты на асептическую нестабильность компонентов эндопротеза. Результаты лечения пациентов были прослежены на протяжении 16,3 ± 4,6 месяцев после хирургического вмешательства. Ранних и поздних инфекционных осложнений области хирургического вмешательства в обеих группах на указанных сроках нами не наблюдалось.
Стабильное функционально эндопротезирование тазобедренного сустава на указанных сроках наблюдения в первой группе было получено у 30 пациентов. У одного пациента (1,8 %) имел место вывих эндопротеза, обусловленный подобранным недостаточным офсетом и низким комплайнсом пациента. Случаев асептической нестабильности компонентов эндопротеза в первой группе отмечено не было. Во второй группе асептическая нестабильность наблюдалась у 3 пациентов (5,2 %), возникшая в сроки 12-16 месяцев при восстановленной повседневной физической активности.
Применение препаратов алендроновой кислоты, вероятно, позволяет снизить частоту асептической нестабильностикомпонентов и продлить срок службы эндопротезов. Полученные данные коррелируют с результатами других авторов, однако для более достоверных выводов необходимо проведение более масштабных исследований.
А. А. Грицюк, А. П. Середа, А. В. Червяков, А. Н. Кострица, А. Н. Толстухин
ФГУ «32 Центральный военно-морской клинический госпиталь», г. Железнодорожный, Московская область
Ошибки и осложнения при тотальном эндопротезировании тазобедренного сустава
В нашей стране большое признание получил титанокомохромовый эндопротез системы К.М.Сиваша (1967), поэтому целесообразно сведения об ошибках, допускаемых при эндопротезировании и осложнениях, возникающих при его выполнении, обобщить на основе результатов операций по методу Сиваша. Ошибки и осложнения , связанны е с нарушением техник и операции . Установлено, что одной из основных причин неудовлетворительных исходов являются ошибки техники операции и ведения больных: на материале 673 операций они составили 4,75% [ШерепоК. М., 1990].
Ошибки при обработке вертлужной впадины и установке гнезда эндопротеза
- Недостаточное углубление вертлужной впадины. Она должна быть углублена так, чтобы наружный ободок грибовидной фрезы был вровень с ее краями, но не более чем до внутренней корковой пластинки дна вертлужной впадины.
- Недостаточное погружение гнезда в углубленную впадину. На рентгенограммах после операции отчетливо видна пустующая часть впадины в форме полумесяца.
- Излишнее вколачивание гнезда по его верхней части приводит к вывихиванию его из вертлужной впадины книзу.
- Ненадежность дополнительного крепления гнезда винтами, если оно недостаточно погружено (при нагрузках винты расшатываются в губчатой кости таза). При всех этих ошибках техники в лучшем случае гнездо эндопротеза удерживается у вертлужной впадины рубцами, но подвижно при опоре на ногу и вызывает боли, в худшем случае могут произойти смещение и полное вывихивание гнезда.
- Истончение дна вертлужной впадины при обработке может привести к его перелому при вколачивании гнезда или постепенному пролабированию гнезда в малый таз при нагрузках на конечность в отдаленные сроки после операции.
Ошибки, связанные с резекцией проксимального конца бедренной кости.
- Отсечение большого вертела тонкой пластинкой приводит к отрывному перелому в ближайшем послеоперационном периоде из-за тяги ягодичных мышц.
- Недостаточная мобилизация большого вертела обусловливает его неполное низведение и крепление к пятке эндопротеза за самый нижний край.
- Неправильный подбор шпонки для крепления большого вертела: шпонка выходит из отверстия в пятке, крепление большого вертела нарушается. Бели соблюдается отведение конечности и сращение большого вертела с бедренной костью наступает, то выход шпонки сам по себе заметного беспокойства не причиняет.
- Резекцию проксимального конца бедренной кости, как правило, производят на уровне малого вертела, только при болезни Бехтерева ниже него. Бели малый вертел хорошо развит, то после удаления проксимальной части бедренной кости опил малого вертела выдается в виде клюва, который после внедрения ножки эндопротеза в бедренную кость приближается к тазовой кости и может тереться о нижний край вертлужнои впадины, вызывая боли. В этих случаях необходимо округлить малый вертел.
- Для профилактики положительного симптома Дюшена — Тренделенбурга и уменьшения наружной ротации следует произвести латерализацию большого вертела и перенести малый вертел с подвздошно-поясничнои мышцей на передненаружную поверхность диафиза бедренной кости по Розенштейну.
Ошибки, связанные с обработкой диафиза бедренной кости и внедрением ножки эндопротеза.
Неправильная ориентация ножки эндопротеза приводит к наружной или внутренней ротации конечности. 2. Недостаточное рассверливание костномозгового канала вызывает «цепь» осложнений:
- а) раскалывание диафиза при попытках погрузить ножку полностью;
- б) неполное погружение ножки, при этом большой вертел не соприкасается с диафизом, в результате чего не происходит его сращения с диафизом бедренной кости;
- в) увеличение расстояния от верхнего конца диафиза до гнезда, в связи с чем возникают большие трудности при вправлении гнезда в вертлужную впадину, а в том случае, если они преодолены, в послеоперационном периоде натянутые мышцы создают избыточное давление гнезда на верхний край вертлужной впадины, в результате чего может произойти его разрушение. При этом также уменьшается амплитуда движений в суставах конечности.
Чрезмерное рассверливание костномозгового канала приводит к слабому закреплению ножки, ее нестабильности, наружной или внутренней ротации конечности. В связи с этим приходится увеличивать резекцию диафиза для относительного сужения канала, укорачивая тем самым конечность, либо применять трансплантаты, что менее надежно.
При косом распиливании диафиза пятка эндопротеза не осе дает на величину скоса, и во время вколачивания от диафиза откалывается большой фрагмент, в результате чего ослабляется первичный прочный задел ножки. Если диафиз раскололся на боль шом протяжении, то необходимо применить проволочный серкляж, а при переломе — остеосинтез пластиной.
Ошибки при ведении послеоперационного периода
Приведение конечности в первые 3—4 нед после операции, особенно выполненной с ошибками, изложенными в пп. 2.1; 2.2, осложняется отрывом большого вертела и смещением его кверху, следствием чего может быть слабость ягодичных мышц; из-за постоянной микротравмы мягких тканей вокруг шпонки формируется киста, которая может инфицироваться.
2. Необоснованная активность больного и занятия ЛФК до сращения большого вертела с верхним концом диафиза приводят к несращению. Большой вертел остается подвижным относительно шпонки и пятки, вокруг которых возникает и длительно течет вялый воспалительный и дегенаративно-дистрофический процесс, приводящий к рассасыванию костного вещества, формированию соединительнотканной капсулы с экссудатом. Возможно инфицирование. Больные жалуются на боли. Отрыв большого вертела незначительно ухудшает результат операции и чаще всего не приводит к неудовлетворительным исходам, поэтому оценка несращения большого вертела для исхода бывает проблематична. По нашим данным, на 387 операций пришлось 21 (5,4%) несращение вертела.
3. Короткий постельный режим (2—3 нед).
4. Неоправданное, при слабом заделе эндопротеза, игнорирование иммобилизации и недостаточная ее продолжительность.
5. Раннее нагружение на оперированной конечности нарушает процесс остеогенеза: в межлопастных пространствах гнезда, окнах гнезда и ножки образуется соединительная ткань, которая не фиксирует эндопротез, в результате чего развивается нестабильность. При широком костномозговом канале ранняя активность и интенсивные нагрузки могут привести к расшатыванию ножки. У пациентов старших возрастных групп необходимы иммобилизация до сращения большого вертела с диафизом, длительная (до 6 мес) разгрузка конечности, уменьшение профессиональных и бытовых нагрузок. У молодых пациентов и больных с болезнью Бехтерева эти сроки могут быть уменьшены.
Нестабильность тазобедренного сустава: причины, диагностика и лечение
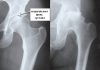
У взрослых людей наблюдается нестабильность тазобедренных суставов, в частности после эндопротезирования. Вывих головки импланта случается примерно у 1 пациента из 100. При этом нарушается контакт между суставной частью и ацетабулярной поверхностью. К осложнению приводят патологии опорно-двигательного аппарата. Состояние сопровождается дисфункцией ТБС и сильным болевым симптомом, поэтому требует неотложной медицинской помощи.
Причины вывиха эндопротеза

Причины вывиха протеза ТБС часто кроются в клинической картине самого пациента:
- нейромышечные заболевания;
- нарушение плотности костной ткани;
- анатомические особенности строения ТБС;
- травмы или повторные операции на область бедра;
- несоблюдение реабилитационных условий;
- большой вес пациента.
Смещение головки также объясняется свойствами протеза или процессом эксплуатации:
- вживление некачественного имплантата;
- использование тонкой суставной головки;
- истирание или расшатывание конструкции.
Не исключено, что нарушение целостности сочленения — последствие ошибок хирурга. Причинами становятся:
- неверное положение сустава относительно ацетабулярной чашечки;
- частые вправления головки ТБС безоперационным методом;
- неучтённые факторы строения скелета больного.
Пациент должен понимать, что у эндопротеза есть свой срок эксплуатации. По отзывам оперируемых людей импланта хватает примерно на 20 лет.
На период использования влияет соблюдение профилактических мер, активность человека, свойства самого протеза. Стабильность соединения элементов тазобедренного сустава зависит также от диаметра головки импланта и параметров вкладышей.
Характерные симптомы

Признаки смещения или нестабильности эндопротеза тазобедренного сустава аналогичны проявлениям патологий здоровых связок. У пациента может наблюдаться:
- резкая, нарастающая боль в области импланта;
- нарушение подвижности, слабость ноги;
- укорочение повреждённой конечности;
- локальное перенапряжение мышц;
- покраснение, отёк, гематома.
Основным симптомом вывиха тазобедренного сустава после эндопротезирования считается болевой синдром. Он усиливается при движении и пальпации. Если вовремя не обратиться к врачу, появляется температура. Возможен тромбоз сосудов, который вызывается развитием воспаления.
Диагностика вывиха

Смещение конструкции импланта сопровождается характерными признаками, пациент не оставит их без внимания. При подозрении на вывих требуется незамедлительно обратиться в больницу для проверки диагноза и назначения лечения.
Врач составляет клиническую картину после опроса и осмотра больного. Для подтверждения нарушений пациента отправляют на рентген. Иногда требуется компьютерная томография. По снимку определяют: действительно ли тазобедренный сустав, восстановленный после операции, вылетел из ацетабулярной чашечки. Случается, что симптомы вызваны другой патологией.
С помощью рентгенографии и томографии определяют диагноз, локацию нарушений, а также причину неустойчивости эндопротеза. Врач анализирует провоцирующие факторы и назначает терапию, сокращающую риски рецидивов.
Методы лечения
Лечение зависит от клинической картины нарушений. Пациенту проводится закрытое или открытое вправление эндопротеза.
Если вывих случился впервые после замены ТБС, показано консервативное лечение. Терапия включает вправление сустава и реабилитационные меры.
При повторных смещениях конструкции эндопротеза требуется оперативное вмешательство.
Консервативная терапия
Закрытая операция проводится с помощью рентгеновского оборудования под наркозом и местной анестезией. Для проверки стабильности искусственного сустава проводится контрольное смещение. Запланированный вывих и вправление на анатомическое место позволяет врачу определить причину выпадения головки. Это помогает исключить дальнейшие рецидивы.

- Экстренную репозицию — вправление элементов тазобедренного сустава без хирургического вмешательства. При нестабильности ТБС головке свойственно вылетать из вертлужной впадины.
- Иммобилизацию повреждённой ноги на 5–6 недель. В зависимости от локации нарушений для фиксации конечности накладывается гипсовая повязка, коленная лонгета или ортез.
- Приём лекарственных средств. Пациенту после вправления назначаются антибактериальные и противовоспалительные препараты. Выписываются комплексы, улучшающие кровообращение, регенерацию, укрепление тканей.
- Лечебные процедуры. Параллельно приёму медикаментов назначается физиотерапия, сеансы массажа, упражнения для восстановления.
- Соблюдение условий реабилитации. Пострадавшему требуется контролировать двигательный режим. Важно держать повреждённую конечность в правильном положении.
После закрытого вправления пострадавшему показан постельный режим в течение недели. На 8–10 день под контролем врача пациент начинает ходить.
Вправлять головку импланта закрытым путём требуется с особой точностью. Неудачные попытки приводят к расшатыванию конструкции и последующему смещению.
Хирургическое вмешательство
При повторном вывихе головки эндопротеза тазобедренного сустава назначается хирургическое лечение. Операция представляет собой ревизионную артропластику, во время которой восстанавливается стабильность имплантов, а также предотвращаются риски рецидивов.
Методика терапии зависит от факторов, спровоцировавших смещение. Ортопед первым делом оценивает состояние структуры эндопротеза и контакт элементов.
Зачастую нестабильность суставов вызвана импинджмент-синдромом — соударением частей ТБС. Патология происходит по причине истирания материала, после чего нарушается устойчивость имплантов.
- восстановление целостности или положения конструкции искусственного сустава;
- контроль мышечного натяжения, устранение нарушений.

Операция эффективна в комплексе с репозицией суставов:
- малой ревизией — удлинением шейки элемента;
- ревизионным протезированием — меняется тип или параметры импланта.
Второй метод используется при развитии осложнений. Каждая патология имеет код диагноза МКБ-10 и название протокола:
- T84.0 — механическое повреждение соединений ТБС.
- Т84.5 — воспалительные и инфекционные процессы.
- М24.6 — доброкачественные образования на элементах.
Стабильности эндопротеза позволяет добиться установка антилюксационного вкладыша. Комплексная операция сокращает риск повторного смещения.
Если после хирургических мер случаются рецидивы, ищут нарушения в нервной системе. Возможно, повреждены отводящие мышцы. В таком случае показано протезирование элемента, связывающего головку и вертлужную впадину. Операция имеет недостаток: после замены на искусственный компонент соединение подвергается повышенной нагрузке.
Профилактика вывиха эндопротеза
На восстановление тканей и укрепление мышечного каркаса уходит 2–6 месяцев. Срок зависит от метода операции.
Хирургическое вмешательство на 100% не гарантирует стабильность импланта. Для профилактики вывиха нужно соблюдать реабилитационные меры, которые аналогичны действиям после эндопротезирования тазобедренного сустава.

- Соблюдение двигательного режима и положения повреждённой конечности.
- Правильное перемещение на костылях или других адаптационных средствах.
- Укрепление мышц, костных тканей с помощью лечебной гимнастики.
- Приём лекарств, посещение физиотерапевтических процедур, массажа.
- Выполнение рекомендаций врача, ограничение нагрузок и поднятия тяжестей.
- Постоянная диагностика мышечных и костных патологий, контроль массы тела.
Пациентам стоит также уделить внимание подбору ортопедической обуви и специальной кровати. Соблюдение профилактических мер ускорит выздоровление и сократит риск рецидивов.
Вывих искусственных элементов бедра в ортопедии диагностируется часто. Восстановление стабильности эндопротеза ТБС пройдёт без осложнений, если вовремя обратиться в больницу и выполнять предписания врача.

Тарасов Андрей
Врач-травматолог- ортопед, вертебролог первой категории
Специализируется на травмах позвоночник, таза, онкологии.
- Дегенеративные заболевания позвоночника;
- травма позвоночника;
- воспалительные заболевания позвоночника;
- деформации позвоночника;
- онкология.






Образование:
- 2007 — Военно-медицинская академия им. С.М. Кирова
- 2008 — Военно-медицинская академия им. С.М. Кирова
- 2013 — Российская медицинская академия последипломного образования
Повышение квалификации:
- 2012 — Участвовал в обучающем курсе по теме «Сколиоз. Традиционная хирургия и передовые технологии», г. Адана, Турция
- 2013 — Провел обучающий цикл «Минимально-инвазивные технологии в хирургии позвоночника», Польша г. Варшава
- 2014 — Принимал участие в обучающем курсе по использованию современного навигационного оборудования в хирургии позвоночника, Германия, Фрайбург
- 2014 — Тематическое усовершенствование по теме «Лечение травм и заболеваний позвоночника» на базе Российской медицинской академии последипломного образования
- 2015 — Курс повышения квалификации по специальности «Хирургия»
| Видео (кликните для воспроизведения). |
Опыт работы:
- 2008-2010 гг. – Медицинская служба в ВС РФ, врач хирург
- 2011-2015 гг. – Центральная Клиническая Больница РАН, врач травматолог-ортопед (вертебролог)
- 2015- н.в. — Нувель Клиник, вертебролог, нейрохирург, ортопед, травматолог
Источники
Ильин, Д. П. Болезни суставов и спины в пожилом возрасте / Д. П. Ильин. — М. : Вектор, 2011. — 128 c.
Здоровье без аптеки. Гипертония, гастрит, артрит, диабет. — М. : Газетный мир, 2013. — 160 c.
Сапин, М. Р. Анатомия человека / М. Р. Сапин. — М. : Медицина, 2012. — 768 c.


Добрый день! Я работаю ортопедом в государственной поликлинике 11 лет в г. Москва.
Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова;
Специальность: ортопед;
Стаж: 11 лет.