Содержание
Кальций при дисплазии тазобедренных суставов
Врожденная патология опорно-двигательной системы обретает все большие размеры распространения, и среди них и дисплазия тазобедренных суставов. Зачатки болезни зарождаются еще в чреве матери, и после родов заболевание может отяготить всю последующую жизнь человека.
Понимание этиологии проблемы
Дисплазия тазобедренных суставов выражается в неполноценности развития тазобедренного сочленения костей, которая наблюдается при разрушении его структуры, в большинстве случаев из-за неправильного расположения головки бедренной кости в вертлужной впадине.
При нормальном развитии тазобедренный сустав образован проксимальным отростком бедренной кости, которая имеет округлую головку, входящую в вертлужную впадину, являющуюся суставной поверхностью и образованную костями таза.
При дисплазии происходит растягивание капсулы сустава, недоразвитие связочного аппарата, а вертлужная впадина приобретает плоскую эллипсовидную форму. Болезнь наблюдается у новорожденных, и процент страдающих этой патологией составляет примерно три процента. Аномалии, связанные с возникновением дисплазии, могут формироваться как во время внутриутробного развития плода, в постнатальном периоде у грудничков, так и у взрослых людей на любом этапе их жизни.
В период беременности в организме женщины вырабатывается гормон релаксин, который отвечает за формирование бедренно-крестцовых суставов. Они должны быть эластичными, чтобы роды прошли успешно. Воздействуя на кости матери, релаксин оказывает влияние и на костные ткани ребенка. Они еще плохо сформированы и легко травмируются. Если тазобедренный сустав матери устойчив к этому воздействию, то у малыша наблюдается дисплазия.
Происхождение патологии
В международной классификации болезней этому заболеванию выделен отдельный класс. МКБ 10 определила ее под кодом М 24.8.
При врожденном вывихе бедра происходит развитие неправильной формы суставной поверхности, формируемой тазовыми костями, которая получила название дисплазия вертлужной впадины.
У новорожденных, а также в период внутриутробного развития, полость вертлужной впадины увеличивается за счет хрящевой губы (лимбуса). Сама впадина состоит из трех костей, окостенение которых завершается к восемнадцати годам. У новорожденных головка бедренной кости всегда больше по размерам суставной поверхности таза. Несоответствие суставных поверхностей создает предпосылки для развития предвывиха бедра, т. е. такого состояния, при котором происходит самопроизвольный вывих головки бедра, а затем ее обратное вправление. У некоторых новорожденных вправление головки кости происходит самопроизвольно и сустав развивается нормально. У других новорожденных, за счет длительного развития предвывиха, смещается головка и развивается подвывих сустава.
В том случае, если подобное состояние существует долго, то по истечению определенного времени за счет набирания мышцами тонуса, конечность подтягивается кверху, и в сторону, вследствие чего развивается вывих бедренной кости. Постепенно, при окостенении головка фиксируется в области передненижней лобковой кости, получая точку опоры. И как следствие, происходит уменьшение относительно длины конечности.
У новорожденных может развиваться дисплазия тазобедренных суставов, которую медики определяют как тип 2а, выраженную нарушением и замедлением процесса окостенения.
Тип 2а развивается у новорожденных до трех месяцев и проявляется наличием закругленной и короткой крыши у вертлужной впадины, величина углов альфы и бета составляет пятьдесят пять градусов, а центрирование головки кости происходит без смещения. Если запустить этот процесс, то болезнь может перейти к стадии вывиха.
Виды дисплазии тазобедренных суставов
Существует множество видов дисплазии, но медики обращают внимание на три основных типа:
- Ацетабулярная.
- Эпифизарная или дисплазия Майера.
- Ротационные дисплазии.
Первый тип дисплазии характеризуется аномалиями развития вертлужной впадины.
Дисплазия Майера поражает проксимальный отдел бедра и выражена нарушением эндохондрального окостенения. Дисплазия Майера проявляется в патологических изменениях шеечно-диафизарного угла, который обуславливает форму головки бедренной кости.
Третий тип дисплазии выражается в нарушении взаимного расположения костей в горизонтальной плоскости.
Известен такой тип дисплазии, как остаточная, которая может развиться у взрослых и стать причиной диспластического коксоартроза. Причиной может стать беременность, физические нагрузки.
Иногда у новорожденных наблюдается такой тип патологии, как септохиазмальная дисплазия и представляет собой врожденный порок развития головного мозга, который проявляется отсутствием перегородки между желудочками головного мозга. Патологии развития головного мозга сопровождаться гидроцефалией, и выражаться в отставании умственного развития.
Шейный отдел позвоночника и дисплазия
Кроме того, дисплазия может проявляться в нестабильности позвонков шейного отдела позвоночника. Всевозможные заболевания, которые развиваются в шее, а также травмы, выражаются разрушением передних и задних фундаментальных структур, и это приводит к ограничению движения.
Также существуют факторы, которые предрасполагают к лишней подвижности шейного отдела позвоночника. Это возраст и локализация позвонка. Показателем дисплазии шейного отдела позвоночника является смещение позвонков.
Нарушения, которые развиваются в области шейного отдела позвоночника, приводят к головным болям, проблемам с верхними конечностями. Со временем, при неправильном развитии позвоночного столба в этом отделе, может образоваться горб.
Такой тип нестабильности позвонков шейного отдела позвоночника приводит к изменению наклона шеи, и развитию невротических расстройств.
Лечить проблемы шейного отдела позвоночника необходимо, соблюдая регуляцию процесса фиброза межпозвонкового диска в нестабильном сегменте позвоночника. Если носить специальный держатель для шеи и головы, то развивается фиброз диска и происходит остановка прогрессивного смещения позвонков. У взрослого человека развивающийся фиброз шейного отдела позвоночника постепенно снимает болевые ощущения.
В основном патология шейного отдела позвоночника лечится консервативными методами. Но эти методы приемлемы только при незначительной степени выраженности дисплазии, без резкого болевого синдрома и спинальной симптоматики.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Консервативные методы лечения нестабильности позвонков шейного отдела позвоночника, вызванной дисплазией, включают в себя соблюдение щадящего режима, прием обезболивающих и противовоспалительных препаратов. Также хорошо делать массаж и лечебную физкультуру при легком течении патологии шейного отдела позвоночника.
Болезни возрасту не помеха
Если симптомы дисплазии не лечить в зародыше заболевания, то дальнейшие последствия болезни могут быть серьезными. С возрастом они станут все более заметными. В первую очередь у подростков может наблюдаться укорочение ноги. При тяжелом течении заболевания исправить нежелательный отпечаток недуга у подростков можно только хирургическим путем.
Операция рекомендована врачами только в том случае, когда дисплазия у подростков вызывает грубое изменение в структуре сустава и консервативные методы лечения не дали своих результатов.
Дисплазия тазобедренного сустава у взрослых может быть обнаружена в тех случаях, когда с рождения у человека была предрасположенность к этой болезни. На протяжении лет, при отсутствии лечения, заболевание начнет проявляться. Важно отметить, что приобретенная дисплазия встречается реже, чем врожденная.
Нередко медики наблюдают случаи, когда у взрослых форма суставной поверхности вертлужной впадины не соответствует поверхности головки кости бедра. Обычно такие особенности развития болезни встречаются у женщин. Быстрый износ сустава встречается у взрослых пациентов при сильных физических нагрузках, занятиях спортом.
Лечение дисплазии тазобедренного сустава у новорожденных начинается с того, что малыша на определенное время ограничивают в движении. После чего дети могут отставать в развитии, поскольку ткани в суставах развиваются не так стремительно, как у здорового человека.
После установки диагноза рекомендовано проводить консервативное или хирургическое лечение патологии.
Первое заключается в том, что конечностям малыша придают правильное положение. Для этого новорожденных:
- пеленают ребенка до достижения трех месяцев;
- полгода применяют специальные подушки и стремена;
- устраняют дефекты развития путем применения шин.
На ранних сроках заболевания пеленание дает хорошие результаты, поскольку способствует правильному формированию ткани тазобедренного сустава, предотвращения вывиха бедра.
Пеленание и стремена
Врачи рекомендуют лечить болезнь с помощью пеленания по причине того, что происходит иммобилизация тазобедренных суставов, которая ускоряет рост хрящевой ткани сустава. Малыш находится в позе лягушки с отведенными под прямым углом ножками, благодаря чему происходит правильное развитие хрящевой ткани головки бедренной кости.
Лечение дисплазии тазобедренных суставов продолжают с использованием шин и распорок. Наибольшей популярностью пользуются стремена Павлика. Это специальный бандаж, который сшит из хлопчатобумажной ткани и мягких ремешков, закрепляемых на груди малыша. Свой положительный эффект они оказывают до четырех месяцев жизни ребенка.
Кроме стремян, врачи широко используют шины. Например, применение шины Фрейка показано при дисплазии тазобедренного сустава без вывиха, при подвывихе. Чтобы определить размер шины для малыша, следует развести его ножки и измерить расстояние между поколенными ямками.
Кроме того, заболевание лечится с помощью шины Виленского, которая представляет собой конструкцию из двух ремней со шнуровкой и металлической распоркой между ними. Первое одевание шины Виленского необходимо проводить под контролем врача.
Количество применяемых шин для лечения заболевание на самом деле разнообразно, и их применение зависит от рекомендаций доктора, и степени развития недуга. Только врач определяет, сколько необходимо носить конструкции для того, чтобы полностью исправить дефекты.
Массаж и гимнастика
Массаж и гимнастика при лечении дисплазии способны творить чудеса. Производя массаж нижних конечностей, специалист снимает повышенный тонус нижних конечностей, улучшает кровообращение в ткани сустава, связках. Курс массажа проводится не один раз, и в комплексе с гимнастикой, может полностью избавить ребенка от проблемы.
Патология тазобедренного сустава лечится также с помощью гимнастики. Основная задача целебной физкультуры — это стабилизация тазобедренного сустава, восстановление двигательной функции. В первое время делаются рефлекторные упражнения: поглаживание, выкладывание на живот с рефлекторным отведением ног.
После достижения малышом трехмесячного возраста, упражнения становятся более энергичными. Правильно подобранные движения усиливают снабжение кровью ткани хряща и мышц. Курс лечебной гимнастики проводится под наблюдением врача. Неправильные упражнения могут принести вред здоровью ребенка.
Кроме того, лечить патологию следует электрофорезом и парафиновыми аппликациями. Усилить целебный эффект от консервативных методов, можно, если давать ребенку витамин Д и кальций. Недостаток минеральных и питательных веществ в период беременности негативно сказывается на здоровье новорожденного, поэтому необходимо восполнить витамин Д во время лечения патологии. Далее, для профилактики дисплазии врачи назначают витамин С. Витамин В способствует питанию хрящевой ткани, поэтому нередко его также рекомендуют при лечении болезни.
Пороки развития соединительной ткани у взрослых приводят к повышенной мобильности сустава, а у младенцев к врожденной дисплазии. Поэтому лечится необходимо комплексно, не запуская процесс разрушения. Ответ на вопрос, сколько времени лечится эта патология суставов, может дать только врач на основании клиники и результатов терапии.
Дисплазия тазобедренных суставов: насколько опасна врожденная патология?
Дисплазия тазобедренных суставов — аномалия внутриутробного развития, которая характеризуется неправильным соотношением элементов тазовых костей, возникающая в результате недоразвития тазобедренного сустава.
Патологию, как правило, выявляют на плановом осмотре у детского ортопеда. Звучный диагноз, изобилующий медицинскими терминами, мгновенно пугает родителей. Однако пугаться в этой ситуации — последнее дело. Что делать, если вашему ребенку поставили столь устрашающий диагноз? Действовать, поскольку патология успешно лечиться, а как именно вы узнаете из этой статьи.
Что такое дисплазия?
Тазобедренная дисплазия — ортопедическая аномалия, которая встречается преимущественно у новорожденных детей. Патология заключается в том, что в процессе внутриутробного развития было нарушено взаиморасположение головки бедренной кости по отношению к другим элементам тазобедренного сустава и прежде всего относительно вертлужной впадины.
Это самый настоящий врожденный вывих бедра. Поскольку сустав недостаточно развит, то может произойти опасное повреждение его элементов (связок, костей, сухожилия, нервов и сосудов). Слабость и неполноценное развитие тазобедренного сустава может спровоцировать врожденный вывих и подвывих. Поскольку патологии подвержены именно самые большие суставы в организме, то нарушение их функций может привести к серьезным последствиям.
Дисплазия тазобедренных суставов у детей (ДТБС) достаточно распространенное явление. Однако назвать его заболеванием не совсем корректно, поскольку это лишь некое анатомически неправильное расположение тазобедренного сустава, которое встречается у 25% новорожденных детей. У новорожденных девочек патология встречается в семь раз чаще, чем у мальчиков.
Само по себе наличие этого дефекта не говорит о том, что малыш серьезно болен. Данное нарушение встречается достаточно часто, однако оставить его без внимания никак нельзя. Любой детский ортопед скажет, что нелеченная дисплазия у грудничка может впоследствии обернуться тяжелейшими нарушениями функций сустава и воспалительными процессами, которые в будущем значительно скажутся на качестве жизни ребенка.
Другими словами, тазобедренная дисплазия не совсем болезнь, но ее игнорирование приводит к очень серьезным последствиям, а ведь патология очень просто лечится, особенно в грудничковом периоде.
Чтобы было понятно, следует сказать, что внутриутробное недоразвитие тазобедренного сустава выражается в том, что головка бедренной кости занимает неправильное положение в ветлужной впадине, поскольку фиксируется там в слабой позиции и является крайне неустойчивой. Это обозначает, что при любой нагрузке головка бедра способна «выскользнуть» и сместиться в сторону. Очень часто бывает так, что головка вообще поменяла локализацию и находится не в суставной сумке, а намного выше. Тогда пустая вертлужная впадина заполняется жировой тканью. И даже в этом случае это еще не серьезная патология, а физиология развития, другими словами — норма. На первом году жизни такой дефект развития не требует серьезно лечения, а разумного планового подхода, долгой, но совсем несложной коррекции.
Итак, коррекция тазобедренной дисплазии до года позволит бесследно исчезнуть ей из жизни ребенка. Главное, не теряя время, как можно раньше обратиться к врачу и начать лечение до момента возникновения необратимых процессов. Если дефект обнаружили у ребенка в двухлетнем возрасте, то его коррекция займет несколько лет, но при этом также будет успешной. В случае если родители решили, что проблема «рассосется» сама и махнули на нее рукой, то в этом случае она оборачивается тяжелыми недугами и обретает хронический характер.
Причины развития патологии
Существует несколько причин развития патологии. Специалисты называют следующие причины:
- Наследственный фактор.
- Нарушение в работе гормональной системы.
- D-гиповитаминоз.
- Дефицит жизненно важных элементов (чаще всего фосфора и кальция).
Хочется подробней остановиться на проблеме нарушения гормонального фона. Во время беременности в организме матери начинается усилено синтезироваться гормон- релаксин, который обуславливает эластичность и мягкость ее суставов к моменту родов. Также этот гормон способствует пластичности тазовых костей матери, то есть улучшает их подвижность и подготавливает к родам. Однако данный гормон не имеет избирательного действия и, влияя на кости матери, он размягчает и кости плода.
Гормон, действуя на кости матери, не вызывает их размягчение, поскольку они крепкие и сформированы давно. А вот кости плода размягчаются, и головка бедра выпадает из суставной сумки, не имея возможность вернуться, поскольку у ребенка отсутствуют связки.
Таким образом, все суставы развиваются у малыша уже после его рождения, приобретая нормальную двигательную активность, под чутким присмотром детских ортопедов.
Ограниченность подвижности — еще одна из причин развития дисплазии. Очень часто во время внутриутробного развития у плода ограничивается подвижность именно левой ноги, поскольку она прижата маткой. Данный факт обуславливает патологическое развитие дисплазии левого тазобедренного сустава.
Существуют группы риска, которые способны спровоцировать развитие дисплазии у плода:
Первые роды. При рождении малыша организм женщины пытается облегчить ей родовой процесс. Во- первых, избыточная выработка релаксина наблюдается только во время первых родов, во время вторых или третьих, организм больше не вырабатывает его сверх нормы.
Крупный плод. Вес плода свыше 3, 500 кг трудно проходит по родовым путям, что провоцирует у него разные повреждения.
Женский пол. Природой задумано так, что у девочек кости более пластичны, чем у мальчика. Это обусловлено тем, что в будущем ей придется также выносить и дать потомство. И под действием релаксина и так пластичные девичьи кости размягчаются еще больше. Поэтому данное нарушение встречается у девочек в семь раз чаще, чему мальчиков.
Ягодичное прилежание. Способствует травам и повреждениям плода при его прохождении по родовым путям. Когда малыш выходит из материнской утробы не головкой вперед, а ягодицами, то сами ягодицы и близлежащие суставы испытывают сильное давление и нагрузку. К тому же учитывая, что кости малыша размягченные, то дополнительная нагрузка приводит к тому, что головка кости покидает свое привычное место.
Наследственность по женской линии. Приводит к дисплазии сустава, поскольку такое нарушение развитие было у мамы, вероятно, у бабушки, а также у других родственников по материнской линии.
Тугое пеленание. Существует еще одна причина, которая вызывала патологию, но в прошлом. В настоящее время новорожденных детей практически не пеленают, а в прошлом это была обычная практика. Тугое пеленание малыша препятствует свободе движения, а хрупкие детские суставы при пеленании сжимаются, на них оказывается давление и нагрузка, что ведет к нарушению развития опорно — двигательного аппарата. При отмене данной практики, число детей, страдающих недугом, значительно сократилось.
Стадии подвывиха головки бедренной кости
Тазобедренная аномалия имеет несколько этапов развития, поэтому его тяжесть зависит от стадии:
- Предвывых (первая стадия). Это легкая стадия, которая характеризуется легкими несерьезными отклонениями. Несмотря на то, что головка находится в смещенном состоянии, но ее угол смещения незначителен.
- Подвывих (вторая стадия). В этом случае головка расположена в полости впадины, а ее смещение имеет направление наружу и кверху.
- Вывих (третья стадия). Головка полностью смещена кверху из вертлужной впадины.
Также патология имеет несколько форм. Подразделение на формы позволяет подобрать более точные методы лечения. Существуют следующие виды дисплазии:
| Видео (кликните для воспроизведения). |
При наличии ротационной формы замедляется развитие тазобедренного сустава в целом. Эпифизарная форма имеет еще и другое название дисплазия Майера. Она характеризуется точечным поражением головки бедра и образованием грубой рубцовой ткани. В результате наблюдается деформация нижних конечностей и ограничение их подвижности. Ацетабулярная форма проявляется деформационными процессами головки, которые вызваны большим давлением и нагрузкой. В результате она смещается со своего места, а капсула растягивается.
При наличии второй и третьей стадии ограничивается способность отведения ног. Так, при наличии дисплазии малышу можно отвести ножки только на 60 градусов, без дисплазии — их можно отвести на все 90 градусов. Наличие дисплазии диагностируется при плановом осмотре у детского ортопеда.
Существует еще один способ выявления врожденного вывиха: больная ножка короче, чем здоровая. А при попытке развести и свести ноги раздается характерный щелчок, свидетельствующий о смещении головки бедренной кости.
Диагностика
Патология диагностируют в роддоме сразу же после рождения малыша. Особенно внимательно осматривают детей, входящих в группу риска:
- при ягодичном прилежании плода;
- при крупном плоде;
- при токсикозе у матери;
- при наследственном факторе.
Если у грудничка было выявлено нарушение, то его отправляют на дополнительную диагностику. Для этого проводят ультразвуковое (УЗИ) и рентгенографическое исследование. Если в роддоме не была выявлена патология, то она обнаруживается на 1, 2, 3, 4, 6 или 12 месяце.
Определить наличие дефекта родители способны самостоятельно. Для этого проводят следующие тесты:
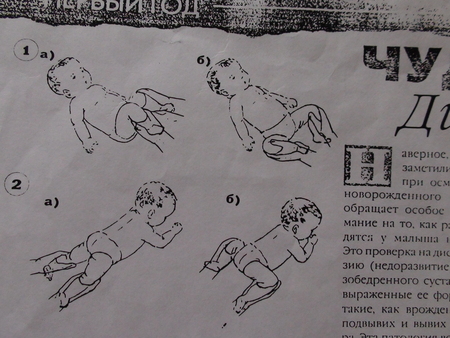
- Положить ребенка на спину и согнуть ему ножки в коленях под прямым углом. Затем аккуратно развести их в стороны. Если наблюдается затруднение в разведении ножек, ограничение подвижность (угол разведения не 60 градусов), наблюдается асимметричность конечностей, необходимо ребенка срочно показать детскому ортопеду.
- Асимметричность складок на ягодицах и бедрах грудничка. Необходимо положить ребенка на живот и выпрямить его ножки. Проверяются не только складочки, но и длина ножек.
- Щелчки при развороте бедер. Это так называемый «симптом соскальзывания». Ребенка надо положить на спину, согнуть ножки в коленях и в бедрах. Большой палец руки поставить на внутреннюю поверхность бедра, указательный и средний разместить на наружной стороне. При осторожном отведении бедер можно услышать щелчок, который свидетельствует о нестабильном положении головки.
В старшем возрасте, можно заметить хромоту при ходьбе, а также так называемую утиную походку.
Симптомы дисплазии у грудничков
Поскольку ребенок самостоятельно не может рассказать о своих ощущениях, то внимательных родителей должно насторожить:
- Повышенный тонус спины у ребенка.
- Укорочение одной ножки по сравнению с другой.
- Дополнительная складка на ягодице.
- Асимметрия складок на ягодице.
- Неполное сведение и разведение ножек.
- С-образное положение тела у малыша.
- Кривошея (ребенок держит головку на одной стороне).
- На одной ноге ребенок постоянно сжимает пальцы.
- При сгибании и разгибании тазобедренных суставов раздается щелчок.
- Развитие плоско — вальгусной стопы: пятка не находится на одной оси с голенью;
- Укорочение больной ноги.
В 6 месяцев и более:
- Малыш встает и ходит на пальчиках.
- При хождении выворачиваются пальцы внутрь или наружу.
- Косолапость.
- Искривление позвоночника в поясничном отделе.
- Сутулость и нарушение осанки.
- Размягчение костей черепа.
- Укорочение больной ноги.
- Х-образная форма ног.
Лечение тазобедренной дисплазии у детей до года
Основная задача лечения заключается в том, чтобы зафиксировать головку бедра на своем месте и позволить ей плотно обрасти связками, чтобы предотвратить ее дальнейшее смещение. Этого можно добить только одним способом: зафиксировать согнутые ноги малыша в разведенном состоянии.
Таким образом, постоянное ношение подгузника на два размера больше (в этом случае он не может вытянуть ноги) — уже является отличной профилактической мерой. Кроме того, зафиксировать в нужном положении сустав могут:
- Широкое пеленание. Его выполняют следующим образом: туго пеленают переднюю часть туловища, а нижнюю часть оставляют свободной. Малыш в этом случае разводит ноги по сторонам и находится в удобном положении.
- Ортопедические изделия. Такие устройства фиксируют ножки малыша в правильном положении: согнутыми и разведенными в стороны. К таким изделиям относятся шины, брейсы, распорки, пластиковые корсеты и гипсовые фиксаторы. Самые эффективные фиксаторы, так называемые стремена Павлика. В данном случае Павлик — это имя чешского врача ортопеда, который придумал это чудо устройство.
- Массаж и лечебная гимнастика. Специальные упражнения и массаж помогают укрепить кости таза и оздоровить их.
- Использование специальных детских рюкзаков и переносок. Они способствуют широкому разведению ног малыша.
Дисплазия тазобедренных суставов у детей — врожденная аномалия сустава, которая обуславливается его неполноценным внутриутробным развитием.
Лечение дисплазии тазобедренных суставов у детей
Дисплазия тазобедренного сустава у новорожденных детей стала распространённым заболеванием, с которым приходится сталкиваться многим родителям и детским врачам. Заболевание характеризуется нарушением формирования суставных хрящей и головки бедренной кости, приводящим к нарушению нормальных двигательных способностей у детей.
Кости и хрящи бывают недоразвиты либо неправильно сформированы.
Если при обязательном профилактическом осмотре детский ортопед заподозрил у малыша наличие диспластических нарушений в развитии и правильном формировании тазобедренных суставов, подобное состояние приходится незамедлительно лечить. В противном случае в дальнейшем ребёнка ждут серьёзные нарушения в деятельности костно-мышечной системы нижних конечностей и малого таза, доходя до инвалидизации.
Если вовремя не проведено необходимое обследование и восстановительное лечение, анатомическая головка бедренной кости будет смещаться, образовывается врождённый вывих головки тазобедренного сустава.
Основные методы и принципы терапии диспластических расстройств
Требуется начинать лечить дисплазию у детей незамедлительно после установки диагноза. Главная терапевтическая задача – достижение правильного расположения головки кости бедра в суставной впадине, для надёжной фиксации и полноты движений, совершаемых в тазобедренном суставе.
Консервативное немедикаментозное лечение конечностей у ребёнка с диагнозом дисплазии области тазобедренного сустава состоит в описанных моментах:
- Массажные процедуры на область тазобедренного сустава и области бёдер.
- Широкое пеленание ножек ребёнка.
Массаж тазобедренного сустава
Чтобы не причинить вреда неумелыми или неосторожными действиями, делает массаж у детей при дисплазии исключительно обученный человек. Детские суставы и кости нижних конечностей ещё эластичны и податливы. Неосторожные манипуляции с ребёнком могут не улучшить состояние, а ухудшить клиническую картину либо вызвать двигательные расстройства. Массаж ножек и тазобедренного сустава при дисплазии начинают делать от пальцев к коленям и вверх к бёдрам и ягодицам. Избегают делать массаж в подколенных ямках, паховых складочках, местах скопления лимфатических узлов.
Начинают с поглаживания, ппотом осуществляют манипуляцию растирания со смещением кожных покровов. Аккуратно разминают мускулатуру бёдер и ягодичной области. Заканчивается массаж аккуратным поглаживанием, произведением пассивных движений в тазобедренных и коленных суставах.
Проводя лечебный массаж, полагается осуществлять постоянный контроль состояния здоровья и функций тазобедренных суставов детей. С этой целью каждый квартал необходимо проводить ультразвуковую диагностику состояния головки и впадины тазобедренного сустава и оценивать эффект проведённого лечения. Лечащий врач устанавливает частоту проведения обследования. Если проведённое лечение оказалось безрезультатным, подбираются другие схемы.
Противопоказанием к проведению массажа считаются острые воспалительные заболевания, гнойничковые высыпания на коже, повышение температуры.
Широкое пеленание
Консервативное лечение дисплазии у детей первого года жизни методом широкого пеленания позволяет тазобедренным суставам и прилежащим мягким тканям развиваться в правильном положении, выступает отличной профилактикой развития синдрома врождённого вывиха либо подвывиха бедра. Часто метод позволяет избежать хирургической операции под общим наркозом.
При пеленании грудных детей широким способом ножки фиксируются в физиологическом положении – полусогнутыми в суставах. Бёдра нужно разводить под небольшим углом, чтобы ребёнку было комфортно.
Для проведения широкого пеленания часто прибегают к методу трёх пелёнок. Первая пелёнка складывается, чтобы её ширина составила 20 сантиметров. Эту полосу прокладывают малышу между ножками. Пелёнка помогает нормальному достаточному разведению бёдер. Вторая пелёнка складывается в виде косынки или треугольника. Один угол прокладывают между бёдрами, разводя конечности на 90 градусов, остальными концами оборачивают вокруг живота. С помощью третьей пелёнки младенца оборачивают по пояс, чуть подтянув ноги в проксимальном направлении. Ребёнок чувствует себя удобно, восстанавливается правильное положение головок бедренных костей по отношению к вертлужной впадине.
Ортопедические шины и приспособления
Для неоперативного лечения при дисплазии тазобедренного сустава применяют ортопедические приспособления:
- Подушка Фрейка.
- Штанишки Беккера.
- Стремена Павлика.
- Шины Виленского.
Подушкой Фрейка называют особое устройство ортопедического назначения, повторяющее широкое пеленание детей. Можно приобрести подушку в ортопедических салонах или мастерских, допустимо изготовить собственными руками. Подушка применяется с успехом на начальных стадиях развития патологического процесса. Эффективно использование приспособления в комплексной терапии вывихов или подвывихов тазобедренного сустава. Устройство надевают малышу поверх подгузника и одежды.
Штанишки Беккера имеют вид детских трусиков, в которые в районе ластовицы вмонтирована гибкая прочная пластинка из металла, обтянутого плотной тканью либо войлоком. Если ребёнок маленький, металлическая вставка причинит больше вреда, чем пользы. Маленьким пациентам вставку делают из плотной ткани или фетра. Благодаря конструкции ребёнок не может сводить ножки, бёдра зафиксированы в нужном положении.
Стремена Павлика имеют сложную конструкцию, отдалённо напоминают лошадиную упряжь. На грудную клетку накладывается бандаж, закреплённый на плечах с помощью специальных ремешков. Под коленными суставами закрепляются специальные ремни, позволяющие отводить бедро. Для голеностопного сустава предусмотрены отдельные крепления.
Ортопедические шины представляют собой конструкции, изготовленные из медицинских сплавов. Образуют вид винта, с помощью которого регулируется угол разведения ножек ребёнка. Носить шину Виленского при дисплазии следует не менее трёх месяцев. Снимать разрешается исключительно для купания.
Лечебная гимнастика
С помощью лечебной физической культуры получится укрепить мускулатуру ребёнка и связочный аппарат, улучшить трофику и кровообращение костей и хряща, мягких тканей.
Проводит физические упражнения при дисплазии мама, обученная инструктором ЛФК.
- Взрослый аккуратно захватывает ножки малыша, сгибает, потом разгибает их в бёдрах и коленях.
- Согнув конечности ребёнка под углом 90 градусов, начинают аккуратно разводить в стороны, совершая одновременно вращательные движения по очереди в обоих направлениях.
- Перед тем, как запеленать ребёнка, ножки сгибают в коленных и тазобедренных суставах, разводят к поверхности стола.
Примерный лечебный комплекс необходимо проводить ежедневно в течение 10 – 15 мин.
Оперативные вмешательства
Если дисплазия тазобедренного сустава у детей носит запущенный характер, отличается тяжёлым течением, а неоперативное лечение не приносит ожидаемого эффекта, последним методом остаётся хирургическое вмешательство, проводимое на тазобедренных суставах.
Если возраст ребёнка при обнаружении дисплазии в области тазобедренного сустава превысил год, клинически определяется вывих головки тазобедренного сустава, ортопедом осуществляется оперативное лечение невправимого вывиха с пластикой сустава.
Иногда процесс, протекающий в тазобедренном суставе, оказывается настолько тяжёлым, что даже своевременное и правильное консервативное лечение не приносит результата.
Хирургическое лечение при дисплазии тазобедренного сустава у маленьких детей производится перечисленными методами и техниками:
- Открытое хирургическое вправление вывихов сустава, выполняемое, когда неэффективно консервативное лечение.
- Операция по разделению тазовой или бедренной кости на две части, последующее правильное сращивание. Подобное оперативное вмешательство позволяет облегчить в значительной степени болевой синдром, восстановить нормальные физиологические функции тазобедренного сустава у детей.
- Паллиативное хирургическое лечение проводится, к примеру, для выравнивания длины конечностей.
- При значительном поражении головки тазобедренного сустава возможно проведение операции эндопротезирования с заменой суставной головки имплантом. Операция проводится под общим наркозом. Если вмешательство проведено успешно, в послеоперационном периоде проводится реабилитация, занимающая длительное время.
Чтобы выровнять длину конечностей, прибегают к помощи разнообразных приспособлений. В первые дни после проведения оперативного вмешательства начинают приступать к физическим упражнениям, ускоряющим лечение и реабилитацию. Назначение физических упражнений в этом случае состоит в укреплении ослабевших мышц бедра и ягодичной области.
После того, как проведена операция и пациенту разрешается самостоятельно передвигаться, можно заниматься плаванием в бассейне и гимнастикой, направленной на улучшение функций мускулатуры и связок и восстановление функций ходьбы.
Дисплазия тазобедренного сустава у новорожденных
Нарушение развития тазобедренного сустава, когда головка бедренной кости неправильно расположена по отношению к вертлужной впадине носит в медицинской практике название дисплазия тазобедренных суставов.
Патологическое развитие приводит к изменению опорных функций конечностей, которые становятся заметны уже на 1 году жизни младенцев. У девочек патологическое недоразвитие суставов, особенно тазобедренного, встречается намного чаще, чем у мальчиков.
Хотя патология не представляет собой опасный диагноз, оставлять ее без внимания нельзя, потому что к 2–3 годам это обернется для ребенка воспалительными процессами в области бедра и возможными вывихами. Также если патология не будет долечена во младенчестве, остаточная дисплазия тазобедренного сустава у взрослых делает людей хромыми на протяжении всей жизни.
У младенцев физиологическое недоразвитие суставов считается нормой на протяжении 1 года жизни, конечно, если в это время проводится своевременная лечебная терапия. Чаще всего ставится диагноз левой ножки, но нередко может быть выявлено недоразвитие плечевого, локтевого или коленного сустава.
Физиологическое недоразвитие выражается в том, что головка бедренной кости может некрепко держаться внутри вертлужной впадины, пытаясь выскочить оттуда, или находится выше суставной сумки, тогда как впадина постепенно начинает зарастать жировой тканью. При разумной корректировке под руководством врачей, в течение первых месяцев тазобедренный сустав приобретает соответствующую возрасту структуру.
Дисплазия тазобедренного сустава у новорожденных классифицируется по 3 степеням:
- Первая степень называется предвывихом. Для нее характерно недоразвитие без смещения головки относительно впадины.
- Вторая степень называется подвывихом. Для нее характерно частичное смещение головки относительно впадины.
- Третья степень называется вывихом. Для нее характерно полное смещение головки относительно впадины.
Причины патологии у младенцев
Факторы риска, которые могут вызвать нарушение развития, связаны с протеканием беременности и родовой деятельностью.
К ним относятся:
• первые роды, которые всегда намного сложнее последующих, поэтому организм подготавливается надлежащим образом, вырабатывая гормон релаксин, который расслабляет мышцы тазобедренных суставов у женщины, таким же образом он влияет и на плод;
- крупный плод, суставы которого в утробе испытывают на себе большее давление;
- рождение девочек, кости которых намного пластичнее, чем у мальчиков, тем более что их еще размягчает релаксин;
- тазовое предлежание, когда ребенок рождается ягодицами вперед, а размягченные тазобедренные суставы при этом испытывают на себе нагрузку и после родов занимают не совсем правильное место;
- наследственность, которая идет по женской линии повышает шанс появления патологии в несколько раз.
Иногда дисплазия суставов диагностируется у недоношенных детей. Если у женщины наблюдаются все факторы риска, которыми провоцируется врожденная патология, она сама может решить рожать ребенка путем кесарева сечения.
» alt=»»>
Какие признаки имеет врожденная дисплазия
Клинические признаки патологического недоразвития тазобедренного сустава 3 степени может определить сама мама при осмотре малыша. Патологию 1 и 2 степени может выявить только врач, обычно это происходит еще в роддоме.
Основными признаками дисплазии бедра у новорожденных является:
- разная длина ножек;
- лишние складочки на бедре под ягодицей;
- ассиметричное расположение подъягодичных складочек и ягодиц;
- ассиметричное отведение ножек;
- ножки, согнутые в коленях, не отводятся в стороны полностью;
- звук щелчка при сгибании ножек в коленях и тазобедренных суставах.
Если мама обнаруживает эти симптомы, чтобы подтвердить диагноз ей необходимо показать ребенка врачу-ортопеду.
Диагностика
Обследование малышей проводится еще в роддоме, затем все дети подлежат плановому осмотру ортопеда в возрасте 1 и 3 месяцев. Как правило, диагноз дисплазия тазобедренных суставов у детей выявляется при физикальном осмотре. Если у врача есть подозрения на недоразвитость суставов, но патология лишь слегка заметна, он может назначить УЗИ.
Если ультразвукового обследования будет недостаточно, в редких случаях может быть назначен рентген, но только после 3 месяцев жизни ребенка. Врач также может заподозрить недоразвитие других суставов от рождения. Например, дисплазия локтевого сустава самостоятельно практически не выявляется мамой, для ее диагностики нужен специалист.
Как лечится патология
При диагностике врожденной дисплазии консервативная терапия начинается немедленно, что позволяет избежать перехода предвывиха в вывих. Если патологическое недоразвитие 3 степени, то родители должны настроиться на длительное лечение, которое трудно воспринимается детьми. При легких нарушениях им достаточно проводить самостоятельно и в условиях поликлиники массаж при дисплазии тазобедренных суставов.
С самого рождения таким детям назначают широкое пеленание. Для этого используется простая пеленка, которую в прямоугольном виде кладут между отведенными в стороны ножками ребенка. Во время пеленания ножки должны быть согнуты в суставах. К такому положения младенцы привыкают быстро и затем сами удерживают ножки в широко разведенном положении.
Дополнительно назначается лечебная гимнастика, которую мамы могут проводить самостоятельно, но нередко врач рекомендует посещение поликлиники несколько раз в неделю для проведения процедуры специалистом. Эффективным методом терапии является массаж при дисплазии тазобедренных суставов, лучше всего, чтобы его проводил специалист. Также врач может назначить физиопроцедуры, электрофорез на область тазобедренного сустава с кальцием или парафин. Детям рекомендуется плавание на животике.
Когда простые методы являются недостаточными, потому что наблюдается сложная дисплазия тазобедренных суставов у детей, им назначается ношение ортопедических пособий:
- в стременах Павлика младенец может находиться с 3-недельного возраста до 9 месяцев;
- пластиковые штанишки под названием подушка Фрейка могут быть использованы также до 9-месячного возраста, обычно пока ребенок не начинает ходить;
- распорки могут быть использованы, когда диагностируется дисплазия коленного сустава и бедренного.
Стремена Павлика и отводящая шина с подколенными и бедренными туторами считаются самыми эффективными для лечения патологии 3 степени.
| Видео (кликните для воспроизведения). |
Когда ортопед разрешит ребенку ходить, ему будет одета отводящая шина для хождения. В редких запущенных случаях необходимо проводить гипсование одной или двух ножек. Когда ребенку ставят диагноз дисплазия плечевого сустава, как правило, ограничиваются лечебным массажем.
» alt=»»>
Источники
Васильев, А. Ю. Лучевые методы исследования при эндопротезировании тазобедренного сустава. Руководство для врачей / А. Ю. Васильев. — М. : ГЭОТАР-Медиа, 2009. — 491 c.
Артроз, артрит. Лечение и профилактика. — М. : Газетный мир, 2011. — 160 c.
Гурин, Н. Н. Лечение ложных суставов, осложненных остеомиелитом / Н. Н. Гурин. — М. : ГУ Северо-Западный окружной медицинский центр МЗ РФ, 2009. — 272 c.- Романовская, Н. В. Как победить остеохондроз / Н. В. Романовская, А. А. Романовский. — М. : Современный литератор, 2001. — 224 c.
- Здоровье ног. Избавляемся от варикоза, тромбофлебита и артроза. — М. : Рипол Классик, 2011. — 192 c.

Добрый день! Я работаю ортопедом в государственной поликлинике 11 лет в г. Москва.
Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова;
Специальность: ортопед;
Стаж: 11 лет.