Содержание
Вальгусная деформация коленных суставов у детей и взрослых
Вальгусная деформация коленных суставов — аномалия развития наследственного характера. При внешнем осмотре взрослого или ребенка ортопедом наблюдается Х-образное искривление ног. Одним из симптомов патологии становится боль в коленях, усиливающаяся после длительной ходьбы или подъема тяжестей. На рентгенографических снимках хорошо визуализировано нарушение процессов окостенения, а наружный мыщелок бедра выглядит скошенным.
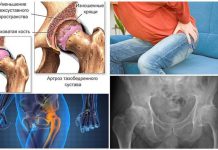
Вальгусная деформация у взрослых часто сопровождается коксартрозом или гонартрозом, поэтому проводится дополнительное рентгенологическое обследование тазобедренного сустава. В терапии заболевания 1-2 степеней используются консервативные методы — массаж, физиопроцедуры, лечебная гимнастика, ношение ортопедической обуви. Пациентам с тяжелыми аномалиями показано хирургическое вмешательство, обычно остеотомия бедренной кости. Операции проводятся и в пожилом возрасте, поскольку являются единственным методом предотвращения развития артроза.
Характерные особенности патологии
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Развитие внутренних бедренных мыщелков происходит несколько быстрее внешних, поэтому для бокового искривления ног характерно формирование открытых наружных углов между бедрами и голенями. Результатом становится расширение внутренней суставной щели, сужение наружной. Патологический процесс негативно отражается на состоянии связочно-сухожильного аппарата. Соединительнотканные структуры растягиваются; для стабилизации сочленения человек во время ходьбы вынужден широко расставлять ноги.
При нормальном состоянии здоровья центры головок бедренных костей и голеностопных суставов объединены биомеханическими осями, которые проходят через середину коленей. Возникающие нагрузки равномерно распределяются между обоими феморо-тибиальными отделами, границей между которыми являются мениски. Если механическая ось отклоняется наружу или внутрь, то происходит смещение силового вектора, увеличение нагрузки, как на латеральные, так и на медиальные мыщелки. Такое состояние называется синдромом гиперпрессии. Последствием избыточной нагрузки на определенные мыщелки является повышение уровня напряжения в костных, мышечных, хрящевых тканях, связках, сухожилиях. Из-за возникшего дисбаланса анатомические элементы сустава быстро изнашиваются, что становится причиной развития деформирующего артроза даже у совсем молодых людей.
Вальгусная деформация коленей у детей
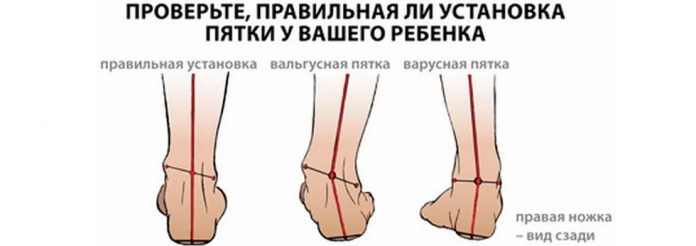
Ортопеды определяют, патологическое ли искривление ног у маленького пациента, при помощи обычного измерения. Они просят ребенка встать и плотно прижать колени друг к другу. Нормальным состоянием считается расстояние между лодыжками не более 5 см. Многие новорожденные появляются на свет с вальгусной деформацией коленных суставов из-за латеропозиции четырехглавой мышцы (ее отклонения наружу). Это считается временным дефектом, исчезающим по мере роста и формирования опорно-двигательного аппарата. Несмотря на то, что незначительное искривление принимается за физиологическую норму, ребенок ставится на учет у детского ортопеда. Он контролирует процесс окостенения, чтобы своевременно провести лечение при прогрессировании вальгуса.
В медицинской литературе описаны случаи рождения детей с деформацией коленей. Аномалия внутриутробного развития сочетается с такими патологическими состояниями:
- искривлением бедренной шейки;
- вальгусной установкой голеностопа;
- плоскостопием.
У ребенка может диагностироваться односторонний или двусторонний вальгус в зависимости от аномального развития одного или сразу двух коленных сочленений. Обычно патология выявляется в возрасте года, когда ребенок начинает уверенно передвигаться. К терапии приступают незамедлительно, пока связочно-сухожильный аппарат не подвергся необратимым изменениям.
Спровоцировать развитие вальгусной деформации у ребенка может слишком раннее начало самостоятельного передвижения. Связки, мышцы, сухожилия еще окончательно не сформировались, а сустав уже подвергается нагрузке. Чтобы удержаться в вертикальном положении, ребенок инстинктивно широко раздвигает ноги. Постепенно связки и сухожилия растягиваются, утрачивают способность стабилизировать сустав. Что еще может стать причиной искривления ног:
- нарушение пролиферации клеток хрящевых колонок в эпифизарной пластинке и роста трубчатых костей;
- суставные заболевания: псориатический, ювенильный, ревматоидный артрит, подагра, остеоартроз;
- перенесенный или имеющийся рахит, дефицит витамина D, нарушения его биосинтеза или абсорбции;
- болезнь Эрлахера-Блаунта, или искривление большеберцовой кости в ее верхней части;
- параличи ног любого происхождения;
- некоторые сердечно-сосудистые, эндокринные патологии;
- приводящая контрактура (ограничение движений) тазобедренного сочленения.
Все пожилые люди и старики входят в группу риска. В этом возрасте снижается продуцирование коллагена, а костные ткани становятся более хрупкими. Спровоцировать развитие суставных патологий, приводящих к деформированию колена, может избыточная масса тела, чрезмерная двигательная активность или, наоборот, малоподвижный образ жизни.
Вальгусная деформация коленных суставов иногда является последствием постравматического артроза коленного сустава. Неправильное сращивание костных отломков снижает функциональную активность сустава. Хрящи быстро изнашиваются, разрастаются костные ткани. В совокупности это приводит к деформации колена, искривлению конечности.
Клиническая картина
Ортопед выставляет диагноз уже при внешнем осмотре маленького или взрослого пациента по Х-образной форме ног. Чтобы выбрать оптимальный метод лечения, устанавливается степень вальгусной деформации. Для начальной степени характерно отклонение голени в сторону не более чем на 15°. При вальгусе второй степени — 15°-20°. Искривление третьей, самой высокой степени тяжести, сопровождается отклонением голени наружу на 20° и более.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Деформированное колено довольно быстро приспосабливается к перераспределению нагрузок, поэтому возникают только слабовыраженные болезненные ощущения. Их интенсивность нарастает после долгой ходьбы. При прогрессировании патологии меняется походка человека в результате появления плоскостопия. Больной, стараясь стабилизировать вертикальное положение тела, начинает шаркать, наклоняться в противоположную сторону. Со временем позвонки смещаются относительно друг друга — развивается сколиоз.
Методы лечения
Практикуется комплексный подход к лечению вальгусной деформации коленных суставов у детей и взрослых. В терапии используются ортопедические приспособления, физиопроцедуры, массаж, ЛФК. В большинстве случаев применения этих методик достаточно для полного выздоровления детей и взрослых. Хорошо поддается консервативному лечению вальгус 1 (иногда 2) степени у взрослых.
Медикаментозная терапия обычно не проводится. Для устранения болезненных ощущений могут быть назначены нестероидные противовоспалительные средства в таблетках или мазях (Найз, Ибупрофен, Кеторол).
Ортопедические приспособления
Ношение ортопедических изделий маленькими детьми позволяет довольно быстро справиться с искривлением ног. Это могут быть жесткие ортезы для фиксирования конечности в анатомически правильно положении. Врачи рекомендуют также ношение специальной обуви, обычно изготавливаемой на заказ, для устранения и профилактики плоскостопия. Ортопедические приспособления помогают равномерно распределять нагрузку на коленные суставы, предотвратить дальнейшее искривление ног.
При заболевании любой степени у детей и подростков практикуется использование фиксирующих шин, корригирующих накладок. Они устанавливаются только на ночь, снимаются в утренние часы. Противопоказаниями к такому методу лечения являются нарушения кровообращения.
Физиотерапевтические процедуры
В лечении вальгуса коленных суставов у детей и взрослых используются различные физиотерапевтические мероприятия: магнитотерапия, фонофорез, лазеротерапия, ударно-волновая терапия. Для нормализации кровообращения и ускорения процессов метаболизма больным назначается 10-15 сеансов озокеритовых и парафиновых аппликаций. Рекомендовано бальнеолечение минеральными водами, грязями. Но ведущим методом терапии явялется электростимуляция. Воздействие на сочленение импульсов электрического тока помогает достичь следующих результатов:
- нарастить мышечный объем, не изменяя при этом длину мышечных волокон;
- снизить выраженность болезненных ощущений;
- повысить адаптационные возможности, укрепить скелетную мускулатуру;
- ускорить движение лимфы, выводящей из сустава метаболиты;
- улучшить иннервацию, в том числе мышечных тканей.
Под влиянием электрических импульсов мышечные волокна поочередно сокращаются и расслабляются. Это особенно актуально для больных с 3 степенью вальгуса, определенные группы мышц которых могут постепенно атрофироваться. Укрепление мышечного корсета бедра, голеностопа, колена способствует поддержанию ног в анатомически правильном положении при ходьбе.
Массажные процедуры
Классический массаж показан пациентам для укрепления мышц и связочно-сухожильного аппарата. Его проводят на протяжении всего лечения с небольшими перерывами. Интенсивное воздействие полностью исключено — руки массажиста двигаются в усредненном ритме, а состояние пациентов контролируется. Как проводится массаж:
- сначала используются поглаживающие движения бедер, ягодиц, коленей, голеней для расслабления мышц, подготовки пациента к процедуре;
- затем область мышц разминается, растирается, сдавливается. Для укрепления мускулатуры массажист производит вибрирующие движения с различной амплитудой;
- на последующем этапе переходят к рубящим движениям, бедра и голени слегка поколачиваются и похлопываются;
- массаж завершается легким разминанием с поглаживанием.
Оздоравливающие процедуры показаны для снижения тонуса излишне напряженных, а иногда и спазмированных, мышечных волокон, укрепления ослабленных связок, сухожилий, мышц.
Лечебная физкультура и гимнастика
Комплекс упражнений для устранения искривления ног разрабатывает врач ЛФК. Тренировки должны быть систематичными 1-3 раза в день. Во время выполнения упражнений следует избегать повышенных нагрузок на колени, не заниматься дольше 30-40 минут. Какие движения терапевтически наиболее эффективны:
- лечь на твердую поверхность, выпрямить ноги, поочередно сгибать их, подтягивая колени к корпусу;
- лежа на спине, сводить/разводить прямые ноги, выполняя упражнение «ножницы»;
- сидя на табурете, пытаться ухватить стопами и удержать небольшой предмет, например, карандаш, мяч, деталь конструктора;
- приседать как можно ниже, сохраняя параллельное расположение стоп, стараясь не отрывать их от пола.
Ортопеды рекомендуют приобрести специальные коврики для устранения намечающегося или уже имеющегося плоскостопия. Они составлены из нескольких частей, каждая из которых имитирует какую-либо природную поверхность: песок, траву, мелкую и крупную гальку. Хождение по такому коврику детей можно скомбинировать с познавательными играми.
Хирургическое вмешательство практикуется при неэффективности консервативной терапии и диагностировании вальгусной деформации коленей у пациентов с остеоартрозом. Во время проведения операции часть берцовой кости удаляется, а затем происходит ее дальнейшее сращение. Хирургическое вмешательство при вальгусе у детей и подростков заключается сразу в придании ноге анатомического положения. Вальгусная деформация относится к прогрессирующим патологиям, поэтому результативность лечения зависит от своевременного обращения к врачу.
Патологии голени, коленного и голеностопного суставов у детей
В чем различие между варусной и вальгусной деформацией?
Некоторые термины как будто предназначены для того, чтобы их по установившейся традиции заучивали, а затем забывали и заучивали вновь. Терминами варусная и вальгусная деформация определяют типы угловых деформаций костно-мышечного аппарата. Если дистальный отдел кости отклонен кнутри от средней линии, это варусная деформация. Если дистальный отдел кости отклонен кнаружи от средней линии, это вальгусная деформация. Так, термин genu valgum обозначает Х-образную деформацию нижних конечностей, при которой голени отклоняются кнаружи («соударяющиеся колени»).
Можно запомнить это и другим способом. Представьте себе тело человека в прямой анатомической позиции. Заключите изображение тела в окружность. Деформации, совпадающие с кривизной этой окружности, — varus; «обратные» деформации — valgus. При О-образной деформации ног их кривизна совпадает с кривизной такой воображаемой окружности — таким образом, это genu varum.
Какая деформация ног считается нормальной для детей — О- или Х-образная?
Ответ на этот вопрос зависит от возраста ребенка. Если считать основным критерием угол, образуемый бедренной и большеберцовой костями, можно сделать вывод, что к моменту рождения у всех детей имеет место О-образная деформация ног (genu varum), угол которой обычно не превышает 20°. К 24 месяцам эта деформация, как правило, исчезает и появляется тенденция к формированию genu valgum. Х-образная деформация сохраняется до 3-летнего возраста (при этом угол обычно не превышает 15°), затем ее степень начинает уменьшаться. К 8-летнему возрасту у всех детей наблюдается Х-образная деформация (характеризующаяся углом 7-9°), которая часто сохраняется и в дальнейшем.
В каких случаях дети с О-образной деформацией ног нуждаются в обследовании?
Ребенку необходимо назначать рентгенографию, если О-образная деформация:
— сохраняется после 24 месяцев жизни (в этом возрасте в норме происходит «сдвиг» к genu valgum);
— становится более выраженной после 1 года, когда ребенок начинает ходить и самостоятельно удерживать положение тела;
— односторонняя;
— тибиофеморальный угол визуально превышает 20°.
Какие дети наиболее подвержены болезни Бланта?
Болезнь Бланта, или tibia vara, проявляется медиальным отклонением большеберцовой кости в области проксимального метафиза. Такое отклонение вызвано нарушением роста внутренней части проксимального эпифиза большеберцовой кости. Данное заболевание может развиться (1) в младенческом; (2) в подростковом возрасте.
1. Ребенок обычно рано начинает ходить и имеет избыточную массу. В течение первого года жизни у него отмечается появление сильно выраженной О-образной деформации. У девочек негроидной расы риск возникновения подобной деформации особенно высок.
2. Начало болезни приходится на позднее детство и ранний подростковый период, причем деформация слабо выражена и чаще — односторонняя. При значительно выраженной деформации нередко требуется хирургическое лечение.
Насколько эффективно использование шины Дениса Броуни при коррекции торсии большеберцовой кости?
Шина состоит из металлической стойки, крепящейся к обуви или прибинтовывающейся к стопе. Стойка обеспечивает ноге необходимую степень наружной ротации. Ранее шину применяли при отсутствии спонтанной коррекции у детей с торсией большеберцовой кости. Однако научных доказательств влияния этого устройства на выраженность торсии большеберцовой кости нет.
Какой диагноз наиболее вероятен у 15-летнего баскетболиста, предъявляющего жалобы на болезненную припухлость ниже обоих коленных суставов?
Болезнь Осгуда-Шлаттера. Клинически это заболевание проявляется болезненной припухлостью в области одного или обоих большеберцовых бугорков (апофиз большеберцовой кости) в месте прикрепления связки надколенника. У подростков данная патология встречается очень часто и выявляется обычно в возрасте 11-15 лет. Большие физические нагрузки приводят к развитию тракционного апофизита и к повторным ударным переломам бугорка большеберцовой кости в месте прикрепления связки надколенника. В результате повторных травм и образования новой кости в зоне апофиза бугорок способен увеличиваться. Выраженность проявлений уменьшают за счет ограничения физической активности на 2-3 недели с постепенным ее увеличением до прежнего уровня, однако рецидивы могут наблюдаться вплоть до наступления зрелости. У взрослых, страдающих от постоянных болей в области бугорков большеберцовой кости, в толще связки надколенника иногда обнаруживаются очажки окостенения. При их удалении боли подчас становятся менее интенсивными. Осгуд и Шлаттер независимо описали данный феномен в 1903 г.
Какое патологическое состояние, характеризующееся болями в ногах, может наблюдаться после ходьбы по снегу?
«Расколотая голень». Характеризуется возникновением болей и судорог в различных отделах нижней конечности после напряженных физических усилий. У детей это состояние встречается редко, однако может диагностироваться у подростков, проявивших чрезмерную физическую активность (например при беге по твердой поверхности) после длительного периода мышечного покоя. Причиной боли служит растяжение и воспаление мышечно-сухожильных структур. Отмечаются отек и судороги, в частности m. flexor digitorum longus, сгибающей четыре латеральных пальца ноги, а также стопу в голеностопном суставе. Отек мышц способствует развитию ишемии. При ходьбе по снегу передние мышцы голени испытывают максимальную нагрузку.
Какая из длинных костей чаще всего отсутствует при рождении?
Малоберцовая кость. Может наблюдаться как частичное, так и полное ее отсутствие, причем чаще одностороннее. Конечность при врожденной аплазии малоберцовой кости укорочена, большеберцовая кость обычно О-образно деформирована, отмечается некоторое уменьшение длины бедра. Имеет место тяжелые equinus и valgus-деформации стопы, а также отсутствие или дисплазия фаланг латеральных пальцев.
Почему у детей относительно редко встречается растяжение связок?
У детей ростковые пластинки слабее связок, поэтому скорее произойдет отрыв ростовой пластинки (как при эпифизарном переломе Сальтера-Харриса), нежели разрыв связок.
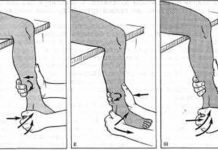
Как классифицируются растяжения связок голеностопного сустава по степени тяжести?
В 80-90% случаев растяжение связок голеностопного сустава происходит при сильном подворачивании кнутри и/или сгибании стопы. При этом травмируются латеральные связки (передняя талофибулярная и кальканеофибулярная). Проверка на наличие симптома «выдвижного ящика» является тестом на стабильность голеностопного сустава (в частности передней талофибулярной связки). Данный тест проводится при иммобилизации нижнего отдела большеберцовой кости одной рукой и сдвигании пятки и стопы кпереди другой рукой при голеностопе, согнутом под углом 90°. Если отмечается выраженная подвижность, значит, имеет место полный разрыв, или растяжение третьей степени. Умеренная подвижность (по сравнению с подвижностью другого голеностопного сустава) указывает на частичный разрыв, или растяжение второй степени. При растяжении первой степени подвижность отсутствует.
В каких случаях при растяжении связок голеностопного сустава необходима рентгенография?
Несмотря на то что ежегодно детям и взрослым с травмами голеностопного сустава проводится более 5 млн. рентгенологических исследований, общепринятых рекомендаций пока не существует. В одном из руководств рентгенография показана при наличии боли в лодыжке и одного из двух признаков: 1) невозможность пройти 4 шага, опираясь на поврежденную ногу, непосредственно после травмы и в момент обследования; 2) костная болезненность в области задней поверхности или верхушки одной из лодыжек. При применении этих простых критериев не было пропущено ни одного перелома у детей и взрослых; кроме того, количество необязательных рентгенологических исследований уменьшилось на 25%.
Необходима ли иммобилизация при растяжении связок голеностопного сустава?
Если растяжение при подвороте стопы не осложнено переломом или вывихом перонеального сухожилия, иммобилизация необязательна. Нет необходимости и в срочной иммобилизации с помощью повязок, например пневматического стремени, широко предлагаемого коммерческими структурами. К тому же полная иммобилизация может увеличить период реабилитации.
Забивая гол, 9-летний футболист ощутил «хлопок», после чего у него появился отек коленного сустава. Каковы возможные диагнозы?
Ощущение хлопка или щелчка при острой травме коленного сустава часто обусловлено:
1) травмой передней крестовидной связки;
2) травмой мениска;
3) подвывихом надколенника.
Каковы наиболее частые причины острого гемартроза?
1. Разрыв передней или задней крестовидной связки.
2. Периферический разрыв мениска.
3. Интратрабекулярный перелом.
4. Разрыв или отрыв капсулы сустава.
У подростка наблюдаются постоянная боль в колене, отек и, периодически, «блокада» коленного сустава. На рентгенограммах выявляются увеличение плотности и фрагментация медиального мыщелка бедра. Каков вероятный диагноз?
Рассекающий остеохондрит — синдром аваскулярного некроза, при котором имеет место локальный некроз суставного хряща и подлежащей костной ткани. Причина неизвестна, но замечено, что этому заболеванию часто предшествует травма. Фрагмент кости может отделяться и перемещаться в полость сустава. Чаще страдают липа мужского пола. Боль усиливается при интенсивной физической нагрузке. Иногда обнаруживаются также ограничение подвижности в суставе, его отек, звук щелчка и периодические «блокады» сустава. Диагноз ставится с помощью рентгенографии, однако в сложных случаях целесообразно использовать ЯМР-томографию. Первичный метод лечения — иммобилизация. Сохранение боли и «блокада» сустава являются показаниями к артроскопии, которая проводится с целью выявления внутрисуставных фрагментов. К отдаленным последствиям данного заболевания относится дегенеративный артрит.
Каковы предрасполагающие факторы рецидивирующего вывиха надколенника у подростка или ребенка?
Ортопедические аномалии: genu valgum (Х-образная деформация), patella alta (высокое расположение надколенника), гипоплазия латерального мыщелка бедра, латеральное расположение бугорка большеберцовой кости, недоразвитие m. vastus medialis, аномальное прикрепление илиотибиального тракта.
Общая слабость связок отмечается при синдромах Дауна, Элерса-Данлоса, Марфана, Тернера.
В каких случаях наблюдается симптом «опасения»?
При остром или подостром подвывихе или вывихе надколенника. При обследовании нужно надавить на медиальный край надколенника. Нога при этом должна быть согнута в колене под углом 30°. Тест считается положительным, если пациент выказывает признаки страдания или беспокойства. При отсутствии у больного ощущения дискомфорта патология надколенника маловероятна. Аналогичный признак отмечается при нестабильности плечевого сустава (в частности при дисплазии суставной ямки), когда пациенты боятся вывиха при совершении определенных движений в суставе. При переднем типе нестабильности плечевого сустава рука располагается в положении максимальной наружной ротации и отведения (как перед броском). При заднем типе нестабильности плечо располагается в положении внутренней ротации и согнуто под углом 90° в направлении кпереди.
Как возникает пателлофеморальный стресс-синдром?
Деформирующий артроз голеностопного сустава: симптомы и лечение
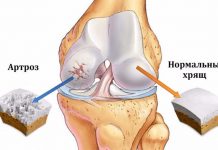
Деформирующий артроз голеностопного сустава (ДАГ) является хронической формой заболевания, основной причиной которого считается изменения в суставном хряще.Стоит отметить, что данное заболевание встречается достаточно часто, особенно у спортсменов и людей, испытывающих серьезную физическую нагрузку. Также ДАГ часто наблюдается у людей с избыточным весом.
Голеностопный сустав практически всегда находится в движении и регулярно находится под влиянием нагрузок. Процесс разрушения суставного хряща опасен тем, что на ранних этапах он не имеет клинических симптомов. Так человек даже не подозревает, что у него развивается достаточно серьезное заболевание. Как показывает практика, в большинстве случаев болезнь диагностируется в пожилом возрасте.
Механизм развития заболевания
Процесс деформации голеностопного сустава может прогрессировать под разными факторами. Сам хрящевой сустав не имеет нервных окончаний и кровеносных сосудов, что и является главной причиной безболезненного протекания разрушения.
В процессе разрушения хрящ становится достаточно рыхлым и от него отделяются небольшие кусочки, которые плавают в суставной щели и проникают между трущимися поверхностями сустава. В результате мелкие части стирают синовиальное покрытие суставной капсулы и хрящевую ткань.
Все это приводит к болезненному воспалению суставной оболочки. Данная цепочка процессов приводит к еще больше разрушению хряща.
Корень проблемы
Чтобы не допустить развития такого заболевания как ДАГ, важно знать причины его появления. Один из самых распространенных факторов, которые провоцируют деформирующий артроз голеностопа – это повышенная нагрузка на стопу и на ноги в целом.
Как было сказано ранее, именно спортсмены часто подвержены ДАГ. Также заболевание может возникать у женщин, которые часто носят каблуки и не дают конечностям отдыха. Усугубляет положение регулярное переохлаждение ног.
Избыточный вес – еще одна существенная причина развития деформации. Поэтому, стоит внимательно следить за своим образом жизни и питанием. Стоит отметить, что патологические изменения могут исходить из самого хряща, а не из-за большой нагрузки. А вот причиной такого изменения врачи часто называют нарушение обмена белков в составе ткани.
Деформирующий артроз голеностопного сустава может начать свое развитие после внутрисуставного перелома, частичного разрыва капсул или кровоизлияния в сустав.
Спровоцировать заболевание могут и другие сопутствующие заболевания, к примеру, сахарный диабет или артроз другой части тела. В некоторых случаях деформирующий артроз голеностопного сустава может передаваться по наследству.
Если у родителей есть склонность к данной болезни, то крайне важно знать о правилах профилактики, о них мы расскажем немного ниже.
Стадии развития заболевания
Деформирующий артроз голеностопного сустава имеет три степени развития, а именно:
Характерная симптоматика
Разная степень деформирующего артроза голеностопного сустава отличается своими симптомами. Но можно выделить основные, подходящие для всех. Среди них:
- щелчки и хруст при движениях в суставе;
- «стартовая» боль;
- ограничения движений;
- боль во время и после физических нагрузок;
- отечность и воспалительные процессы;
- ноющая боль в ночное время суток;
- деформация сустава.
| Видео (кликните для воспроизведения). |
«Стартовая» боль является одним из самых распространенных и характерных симптомов. Она возникает даже на ранних стадиях. Данная боль возникает после длительного отдыха или спокойствия.
После поднятия с кровати или кресла боль длиться небольшой промежуток времени. После нескольких минут движения она проходит, особенно при первой стадии артроза. Если вы заметили подобную тенденцию, то лучше сразу же обратиться к врачу за профессиональной помощью.
Постановка диагноза и терапия
Диагностировать деформирующий артроз голеностопа может только врач. Для этого чаще всего назначают проведение МРТ голеностопа. Во время осмотра специалист определяет степень развития и глубину проблемы. После этого назначаются методы лечения.Стоит отметить, что лечение представляет собой целый комплекс действий, которые на протяжении достаточного длительного времени ведут борьбу с причинами появления болезни. Первым делом врачи рекомендуют полностью избавить от тяжелых физических нагрузок и свести к минимуму движения.
Хорошее действие оказывает специальная лечебная физкультура, массаж и физиотерапия. В большинстве случаев назначается медикаментозное лечение. Лекарства помогают снять болевые синдромы и воспаление. При запущенных стадиях применяется
внутрисуставное введение кортикостероидов.На сегодняшний день для лечения деформирующего артроза голеностопного сустава часто применяется лазерная терапия. Лазерное лечение является одним из самых эффективных, особенно на начальных стадиях развития болезни.
Чтобы организм полностью восстановился, важно позаботиться о правильном питании и пищевых добавках. К полезным продуктам относят хаш, желе и холодец. Также при артрозе рекомендуется употреблять пищу богатую кальцием, а также витамины группы В.
Последствия деформирующего артроза голеностопного сустава могут быть весьма неприятными. Данное заболевание может стать причиной частичного или полного обездвиживания. Если вовремя не обратиться к врачу, то повышается риск потери трудоспособности.
Предупрежден и вооружен
Есть несколько рекомендаций, которые помогут избежать появления и прогрессирования ДАГ. Первым делом стоит избегать травм суставов.
Следует носить обувь только на устойчивых каблуках, а при занятии спортом применять средства защиты. Также не использовать обувь со слишком твердой подошвой.
Обязательно необходимо следить за своим питанием, употреблять кальций и все витамины. Ввести в каждодневный рацион молочные продукты, овощи и фрукты. Следует отказаться от очень соленой и острой пищи.
Если работа связана с постоянными нагрузками, то следует большое отдыхать и стараться регулярно проводить специальную гимнастику.
Необходимо лечить любые нарушения, связанные с сосудистыми заболеваниями и эндокринной системой. Также нужно регулярно проходить осмотры у врачей, чтобы избежать неприятных сюрпризов.
Причины и лечение дисплазии голеностопного сустава
Врожденное изменение структуры суставных частей нижних конечностей вызывает дисплазия голеностопного сустава. Патология способна нанести непоправимый вред всему организму. Поэтому осмотры специалиста, раннее диагностирование и комплексное лечение является залогом физиологически правильного развития суставов. Рекомендации врача по применению консервативного лечения помогут избежать хирургии и инвалидности.
Причины дисплазии голеностопного сустава у взрослых и детей
Дисплазия является врожденным нарушением формирования костно-хрящевых структур, сухожильных соединений и нервных волокон. Причинами развития голеностопной патологии являются такие факторы:
- генетическая предрасположенность;
- опухоль матки и токсикоз матери в период вынашивания;
- обезвоживание;
- эндокринные нарушения;
- инфекционные заболевания;
- несвоевременное диагностирование.
Вернуться к оглавлению
Проявление заболевания
Для поражения суставных частей нижних конечностей характерно симметричное развитие. Аномалия выражается косолапым расположением стоп у новорожденных. При этом ступни подвернуты, внутренняя сторона и пятка приподняты. Запущенная болезнь приводит к выкручиванию голеностопа наружу, поперечному перегибу подошвы и деформации пальцев. С развитием у ребенка проявляется нарушение походки, распределения нагрузки на суставы. Это приводит к потере их функциональных способностей. Атрофируются хрящевые и сухожильные структуры голени. Сопутствующими нарушениями становятся деформация позвоночника и грудной клетки, нарушения функций внутренних органов и системы кровообращения.
Образование аномалии связочных, соединительных и костных структур у взрослых приводит к гиперподвижности суставов.
Диагностика патологии
Выявление дисплазии голеностопных суставов происходит сразу после рождения при осмотре ребенка врачом. Косолапость ступней, особенно односторонняя, является ярким признаком патологии. При сильном деформировании стоп и для уточнения пораженных частей сустава проводят дополнительные мероприятия:
- Ультразвуковое исследование является главной процедурой в определении патологии.
- Рентгенография проводится у детей старшего возраста и взрослых.
- КТ и МРТ применяется при неясных результатах визуализации картинки.
- Артрография и артроскопия рекомендуются при осложненных проявлениях болезни.
Вернуться к оглавлению
Лечебные мероприятия
Раннее диагностирование и своевременная терапия патологии суставных соединений дает положительный результат. Аномалия успешно поддается исправлению в раннем возрасте, поэтому лечебные меры применяют сразу после рождения. В зависимости от тяжести развития поражения врач назначает вид фиксации сустава и метод воздействия на заболевание. Они направлены на стимулирование и расслабление соответствующих мышечных структур, и возвращение стопы в физиологически правильное положение. Как правило, достаточно использовать консервативное комплексное лечение, которое включает воздействие на сопутствующие заболевания и состоит из таких мероприятий:
Для коррекции положения стопы грудничку делают массаж.- мягкие или гипсовые фиксирующие повязки;
- применение ортопедической обуви;
- лечебно-физкультурный комплекс;
- физиотерапия;
- массаж.
Вернуться к оглавлению
Хирургический метод лечения
Оперативное вмешательство показано при запущенном вывихе голеностопного сустава или развитии сложной патологии, которая не поддается традиционному методу влияния. В раннем возрасте проводится пластика сухожильного соединения. Детям постарше и взрослым проводят операции костных тканей и суставных частей. Людям пожилого возраста проводят протезирование суставов.
Тяжелая дисплазия опорно-связочного узла стопы с упущенным лечением приводит к развитию диспластического артроза и эндопротезированию сустава.
Поражение связочных, хрящевых и костных структур голеностопного соединения способно повлиять и ухудшить состояние всей структуры опорно-двигательного аппарата организма и распространиться на внутренние органы. Избежать осложнений этого опасного заболевания помогут регулярные осмотры врача, своевременная диагностика и соответствующее лечение. Исправление патологии сразу после рождения обеспечит дальнейшее правильное формирование суставных частей конечностей. Нормализация развития голеностопа позволит избежать оперативного вмешательства и инвалидности, вернув пациента к активному образу жизни.
Вальгусная деформация коленей
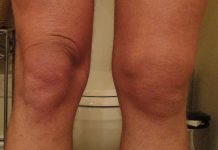
Вальгусная деформация коленных суставов – это смещение коленей внутрь, искажающее форму ног и придающее им вид буквы Х. Заболевание характеризуется также разворотом и внутренним вращением бедра, а также отклонением голени наружу.
Вальгусные колени — распространенная патология, которой страдают преимущественно дети и пожилые люди. Вальгусная деформация коленных суставов у детей полностью излечивается консервативными методами.
Особенности заболевания
Боковое искривление нижних конечностей характеризуется формированием открытого наружного угла между бедром и голенью, так как внутренние мыщелки бедер развиваются быстрее внешних. В результате внутренняя щель сустава расширяется, а наружная — сужается. Процесс затрагивает связочный аппарат, который поддерживает сустав. Связки растягиваются изнутри, и при ходьбе человек вынужден широко расставлять ноги.
Патологическим искривление ног считается в случае, когда промежуток между внутренними поверхностями лодыжек выпрямленных и плотно прижатых друг к другу коленей составляет более 5 см. Стоит отметить, что для некоторых новорожденных детей вальгусное искривление является нормой до достижения определенного возраста. Временный дефект объясняется латеропозицией (отклонением кнаружи) четырехглавой мышцы и опасности не представляет.
В крайне редких случаях ребенок рождается с деформированными коленями. Если это происходит, наблюдается также искривление шейки бедра, вальгусная установка голени и плоскостопие.
Детский вальгус коленей бывает односторонним и двусторонним. В первом случае деформируется одна конечность, а во втором — обе. Незначительное искривление у новорожденных является чаще физиологической нормой, и по мере взросления ребенка ноги выпрямляются. Однако контролировать процесс необходимо, чтобы не пропустить прогрессирования патологии.
Если деформация не проходит, нужно сразу принимать меры, пока связочный аппарат и мышцы ребенка находятся в стадии формирования. Заболевание развивается особенно быстро с того момента, как малыш начинает ходить. Нижние конечности подвергаются серьезной нагрузке, и мышечно-связочные структуры могут с ней не справиться.
Вальгусный дефект обязательно нужно лечить, поскольку в противном случае будет страдать весь опорно-двигательный аппарат.
Деформирование коленных суставов могут вызывать следующие состояния:
- высокая нагрузка на ноги в период быстрого роста, когда мышцы и связки еще плохо развиты;
- рахит, недостаток витамина D и кальция;
- болезнь Эрлахера-Блаунта (деформирующий остеохондроз большеберцовой кости);
- паралич конечностей;
- повреждения костей таза;
- избыточный вес;
- ношение неудобной обуви – слишком узкой или, наоборот, широкой;
- травмы и воспаления суставов;
- экологический фактор.
Основной и наиболее распространенной причиной деформации ног являются перегрузки конечностей, когда ребенок начинает делать первые шаги. В процессе роста форма и взаимное расположение костей, формирующих коленный сустав, меняется. Совсем маленьким детям свойственно только сгибать ноги в коленях, а при ходьбе суставы полностью разгибаются. Инстинктивно малыш ставит ноги широко, так как мышцы слабы. Из-за этого варусная (О-образная) установка ног постепенно, в течение нескольких лет, меняется на вальгусную. В возрасте 5, 6 или 7 лет все приходит в норму, а в случае оставшейся деформации говорят о патологии.
Определить вальгусную деформацию коленей как у детей, так и у взрослых можно по следующим признакам:
- колени и стопы развернуты наружу, при этом может развиваться плоскостопие;
- во время ходьбы или стояния возникают усталость и дискомфорт, а также болевые ощущения;
- при поражении одного колена возможно развитие сколиоза;
- из-за деформации ног меняется походка – она становится шаркающей;
- для врожденной формы вальгуса характерно искривление шейки бедра.
Различают 3 степени вальгусной деформации:
- начальная: отклонение голени кнаружи составляет не более 15°;
- вторая: голень отклонена более чем на 15°;
- третья: для этой стадии характерно отклонение голени в сторону больше чем на 20°.
Лечение вальгусной деформации коленных суставов у детей комплексное и назначается после проведения диагностических мероприятий. Для уточнения степени тяжести заболевания делают рентгенограмму. Для исключения суставных патологий оценивают показатели биохимического анализа крови: наличие С-реактивного белка, ревматоидного фактора и мочевой кислоты. С помощью тестов на микроэлементы определяют уровень кальция и фосфора в организме.
Современные методы терапии позволяют полностью исправить форму ног и остановить дальнейшее прогрессирование деформации. Применяется несколько эффективных способов:
- ношение ортопедических приспособлений;
- физиотерапия;
- массаж;
- ЛФК.
Ортопедические устройства и физиотерапия
При вальгусной деформации применяются корригирующие укладки и шины, фиксирующие коленный сустав. Такие изделия назначает врач-ортопед, который в ходе лечебного процесса регулирует необходимый уровень фиксации. Следует иметь в виду, что носить такие приспособления нельзя при нарушении кровообращения нижних конечностей.
Для укрепления и улучшения сократительной способности мышц нижней части ног назначают такую физиотерапевтическую процедуру, как электростимуляция.
Посредством воздействия на организм импульсами электрического тока достигаются такие результаты:
- увеличивается объем и сила мышц при сохранении длины мышечных волокон;
- повышаются адаптационные возможности и предел утомляемости мышечной ткани;
- снижается болевой синдром;
- обеспечивается хороший лимфодренаж и ускоренное выведение метаболитов,
- восстанавливается нервная регуляция сокращения мышц;
- благодаря чередованию сокращения и расслабления предупреждается атрофия мышц.
После проведения курса из нескольких процедур электростимуляции мышцы становятся крепче и им легче поддерживать правильное положение ног при ходьбе или стоянии. Перед тем как назначать электрическую стимуляцию, врач учитывает следующие противопоказания:
- склонность к кровотечениям;
- тромбофлебит;
- острые воспалительные и инфекционные процессы в организме.
Стабильность сустава обеспечивает мышечный корсет, поэтому массируются несколько групп мышц – спины, ягодиц, бедер и голеней. Лечебный курс состоит из 10-20 сеансов, между курсами делаются двухнедельные либо месячные перерывы. Интенсивность воздействия увеличивают после нескольких процедур, резкие и грубые движения недопустимы.
Массаж проводится так:
Лечебная физкультура
Чтобы исправить деформацию, необходима долгая и упорная работа. Выполнять физические упражнения нужно регулярно, как минимум 2 раза в день, один подход должен быть после сеанса массажа.
Упражнение 1. Сгибание и разгибание голеностопных суставов.
Упражнение 2. Вращение ступней поочередно в одну и другую сторону. Выполнять движения нужно мягко и следить, чтобы не было болезненных ощущений.
Упражнение 3. Захват и удержание предметов стопами.
Упражнение 4. Исходное положение – поза по-турецки. Из этого положения нужно встать, опираясь только на внешние части стоп. Если не получается, можно попросить кого-нибудь и выполнять упражнение с поддержкой. Затем сесть в позу по-турецки и поменять ноги так, чтобы сверху была другая нога. Повторить упражнение.
Упражнение 5. Приседать на корточки, широко разводя колени в стороны. Важным условием является правильное положение стоп: они должны полностью стоять на полу и быть параллельными друг другу.
Упражнение 6. Подниматься на носки и тянуться всем телом вверх. Затем опуститься полностью на стопы.
Упражнение 7. Ходьба на внешней части стоп.
Упражнение 8. Ходьба по узкой доске шириной 10-15 см. Вместо доски можно ориентироваться по нарисованной полоске или цветной дорожке на ковре. Стопы нужно ставить как можно ближе друг к другу.
Хирургическое лечение
В запущенных стадиях или при имеющихся осложнениях вальгусную деформацию исправляют оперативным путем. Как правило, операция назначается пожилым пациентам, поскольку у них заболевание нередко протекает в тяжелой форме. Показанием к хирургическому вмешательству служит также сопутствующая деформация мениска коленного сустава, вылечить которую консервативными методами невозможно.
Перед операцией проводится ряд диагностических мероприятий с применением магнитно-резонансной и компьютерной томографии.
Суть операции – создание искусственного перелома с последующим выпрямлением ног посредством аппарата Илизарова.
В реабилитационный период прооперированная конечность обезболивается, а для ходьбы используются специальные приспособления. В дальнейшем пациенты передвигаются при помощи костылей. Аппарат Илизарова позволяет выполнять коррекцию конечностей и после хирургического вмешательства – на 8-е или 9-е сутки.
Оперативное лечение применяется также в случае неэффективности консервативных методов. Тогда клиновидный участок берцовой кости удаляют хирургически, а затем кость сращивается. У детей до 16 лет деформированные конечности сразу приводят в анатомически правильное положение.
Чтобы восстановить функцию ног, назначают комплексы лечебной гимнастики. Выполнение упражнений необходимо для создания крепких мышц, способных удерживать колени в физиологичном положении.
После хирургического вмешательства пациент проходит курс реабилитации, который, помимо лечебной гимнастики, включает физиотерапевтические процедуры и массаж.
| Видео (кликните для воспроизведения). |
Стоит отметить, что вовремя начатое лечение дает возможность сделать оптимистичный прогноз даже при запущенных формах вальгуса и независимо от возраста ребенка. Выполняя врачебные рекомендации, можно избежать таких осложнений, как гонартроз, повреждение мениска и передней крестообразной связки. В дальнейшем также исключаются повышенная утомляемость и травмирование нижних конечностей, боль в ногах, а также проблемы с позвоночником. Закрепить успешный результат лечения поможет ношение ортопедической обуви, фиксирующей голеностопный сустав.
Источники
Я. Ю. Иллек Диагностика и лечение ревматизма у детей / Я. Ю. Иллек, М. Р. Нуритдинов, И. И. Алимджанов. — М. : Издательство медицинской литературы им. Абу Али ибн Сино, 2013. — 168 c.
Саидов, Ёр Кардиоваскулярная патология при ревматоидном артрите / Ёр Саидов. — М. : LAP Lambert Academic Publishing, 2014. — 224 c.
Алиханов, Б. А. Ревматическая лихорадка / Б. А. Алиханов. — М. : Человек, 2010. — 539 c.- Каценеленбоген Лабораторная обработка материалов / Каценеленбоген, Э. Д. и. — М. : Искусство, 2009. — 207 c.

Добрый день! Я работаю ортопедом в государственной поликлинике 11 лет в г. Москва.
Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова;
Специальность: ортопед;
Стаж: 11 лет.