Содержание
- 1 ЭПИФИЗАРНЫЕ ПЕРЕЛОМЫ ЛУЧЕВОЙ КОСТИ — ТЕХНИКА ОПЕРАТИВНОГО ЛЕЧЕНИЯ
- 2 ЭПИФИЗАРНЫЕ ПОВРЕЖДЕНИЯ ЛОКТЕВОГО СУСТАВА
- 3 Внутрисуставные переломы
- 4 Эпифизарный перелом
- 5 Переломы лучевой кости в типичном месте
- 6 ПОВРЕЖДЕНИЕ КИСТЕВОГО (ЛУЧЕЗАПЯСТНОГО) СУСТАВА И КИСТИ
- 7 Эпифизарные переломы
- 8 Переломы лучевой кости в типичном месте
- 9 Эпифизарные переломы лучезапястного сустава
- 10 Перелом дистального отдела лучевой кости
ЭПИФИЗАРНЫЕ ПЕРЕЛОМЫ ЛУЧЕВОЙ КОСТИ — ТЕХНИКА ОПЕРАТИВНОГО ЛЕЧЕНИЯ
К ТЕХНИКЕ ОПЕРАТИВНОГО ЛЕЧЕНИЯ НЕСТАБИЛЬНЫХ ЭПИМЕТАФИЗАРНЫХ ПЕРЕЛОМОВ ЛУЧЕВОЙ КОСТИ
А.В. Ащев, О.А. Иныков, Ю.А. Инькова Кафедра травматологии и ортопедии РостГМУ
Кафедра травматологии и ортопедии РостГМУ ЭПИФИЗАРНЫЕ ПЕРЕЛОМЫ ЛУЧЕВОЙ КОСТИ — ТЕХНИКА ОПЕРАТИВНОГО ЛЕЧЕНИЯ
К вопросу лечения эпиметафизарных переломов лучевой кости исследователи будут постоянно возвращаться уже по той простой причине, что такие переломы составляют до 20-30% всех повреждений костей. При нестабильных вариантах переломов анатомическая репозиция сложна и часто выполняется при использовании метода ЧКДО.
Используемый нами аппарат состоит из трех кольцевых или полукольцевых (2/3 кольцевых) опор. Чаще он собирается заранее перед операцией.
Первая спица проводится через локтевую кость в верхней трети предплечья. Затем проводятся пара перекрещивающихся спиц — одна через 2-3 пястные кости и другая через 3-5 пястные кости. Очень важно, чтобы свод образованный пястными костями при этом не был уплощён. Подобная ошибка приводит к контрактурам, тугоподвижности пальцев и нейродистрофическому синдрому. После достижения репозиции плоскость расположения этих спиц должна быть перпендикулярна продольной оси лучевой кости. Ось 3 пястной кости должна совпадать с осью луча. Спицы должны обладать значительной собственной жесткостью, поэтому применяются спицы толщиной 2,0 мм.
Средняя опора аппарата находится на уровне 3-3 см проксимальнее конца центрального отломка луча.
Производится форсированная одномоментная дистракция. При этом растягивается суставная щель лучезапястного сустава и цель между отломками в зоне перелома.
Репозиция производится путем воздействия на центральный, а не на периферический отломок. Эта деталь отличает используемую нами методику от рекомендованных во многих руководствах, статьях и монографиях, посвященных лечению подобных переломов методом ЧКДО.
Репонирующим элементом аппарата является стержень, введенный в проксимальный фрагмент на уровне средней опоры. Используем самонарезающий стержень ХНИИТО с конической червячной резьбой на рабочем конце и резьбовым хвостовиком с метрической резьбой диаметром 6 мм. В этой зоне по тыльной и по лучевой поверхности кости проходит незначительное число сухожилий и мышц. При выборе места и направления введения стержня они могут быть без ущерба процессу лечения и последующей функции с легкостью незначительно отодвинуты троакаром. Направление введения стержня в зависимости от характера исходного смещения фрагментов может быть изменено по окружности в пределах 90 градусов.
Использование стержня увеличивает репозиционные возможности, облегчает «дозировку» репозиции, поскольку может использоваться, как давление, так и тракция за стержень, а в некоторой степени (до 10-15 градусов) и ротация стержня вокруг оси лучевой кости (до 10-15 градусов).
Это выгодно отличает спице-стержневую компоновку аппарата от спицевой. Перемещением при помощи стержня дистального конца проксимального отдомка выполняется репозиция. Грубые смещения устраняются вручную, остаточные — при помощи винтовых устройств аппарата. Затем на столе производится контрольная рентгенография. После достижения репозиции сбрасывается дистракция. Суставная щель лучезапястного сустава должна быть расширена лишь на 1 мм, не более — для нейтрализации давления на запястья на суставную поверхность луча.
В последнюю очередь проводиться спица в верхнем кольце через обе лучевые кости. Этой спицей блокируется ротация предплечья,
В иммобилизационном периоде лечения, длящемся 3 недели, в обязательном порядке проводится активная и пассивная лечебная гимнастика для пальцев кисти. Через 3 недели аппарат осторожно снимается. Кисть выводится из выпрямленного положения в среднефизиологическое положение и фиксируется повязкой из материала Cellacast.
ЭПИФИЗАРНЫЕ ПЕРЕЛОМЫ ЛУЧЕВОЙ КОСТИ — ТЕХНИКА ОПЕРАТИВНОГО ЛЕЧЕНИЯ
Иммобилизация длится ещё 3 недели. Основное направление лечения в этот период — активные упражнения, ЛФК, бытовая трудотерапия. Через 3 недели больной должен выполнять все виды работ по самообслуживанию, иметь полный объём движений всех пальцев, должен быть в состоянии переносить груз 5 кг, гладить бельё с помощью утюга — как в повязке, так и без повязки. Недостаточное внимание к трудотерапии считается грубой ошибкой.
Описанная технология чаще применяется нами при переломах Бартона, Белера, Смита и реже — при многооскольчатых неустойчивых переломах.
ЭПИФИЗАРНЫЕ ПОВРЕЖДЕНИЯ ЛОКТЕВОГО СУСТАВА
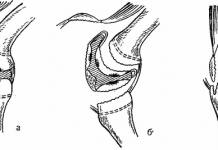
Эпифиз нижнего конца плечевой кости имеет три главных центра оссификации. Один появляется во время 2-го года жизни для области головки плеча, а два других — несколько лет спустя (из них один — двойной центр для trochlea и другой — для внутреннего надмыщелка). В некоторых случаях имеется отдельный небольшой центр для наружного надмыщелка. Как правило, внутренний надмыщелок вскоре отделяется от остального эпифиза и лежит между ним и trochlea. Суставы головки плеча и trochlea соединяются друг с другом после достижения половой зрелости, а с диафизом — на 1-2 года позже. Внутренний надмыщелок срастается 1 годом позже. При падении на вершину согнутого локтя может произойти смещение всего эпифиза кпереди (рис. 221).
Рис. 221. Больной упал на вершину локтя. При первом взгляде на рентгенограмму не заметно ни повреждения кости, ни смещения (1). Сравнение с нормальным локтем (3 — снимок повернут для облегчения сравнения) показывает, что нижний эпифиз плеча смещен вперед (2). При полном разгибании локтя смещение корригируется. Сустав должен быть иммобилизован в гипсе в положении полного разгибания (4).
В отделившиеся фрагменты могут входить центры оссификации суставной головки плеча и trochlea, а в некоторых случаях и внутреннего надмыщелка. Большей частью, однако, результатом падения на вытянутую руку является перелом через хрящ. Случается, что один из центров оссификации отрывается от остальных натяжением мышцы. Если сустав форсирован в вальгусном положении, эпифиз внутреннего надмыщелка может быть оторван от общих сгибателей, которые прикрепляются к нему. Аналогичным образом, когда сустав находится в положении форсированного варуса, головка может быть оторвана общими сгибателями, прикрепляющимися сзади.
Наружный мыщелок также имеет свой небольшой непостоянный центр оссификации, но он редко отрывается независимо от остальной части мыщелка.
Смещения эпифиза локтевого сустава характеризуются теми же чертами, что и почти все смещения эпифизов. Линия перелома не соответствует точно эпифизарной линии, но лежит близко к ней на диафизарной стороне (рис. 222).
Рис. 222. Эпифиз локтевого сустава. Цифры указывают, в каком возрасте появляется каждый из центров оссификации.
Смещенный фрагмент состоит из эпифиза, эпифизарной ткани и треугольного фрагмента диафиза. Это наблюдается при наружном смещении верхнего лучевого эпифиза, когда больший фрагмент отделяется от наружного края диафиза. Треугольный фрагмент всегда отделен от края диафиза, над которым происходит смещение эпифиза.
Внутрисуставные переломы
Автор: Ульрике Матис, г. Мюнхен, Германия.
Уважаемые читатели, вашему вниманию предлагается статья известного специалиста в области хирургии и ортопедии, профессора Ульрике Матис, Prof. Dr. med. vet. Dr. med. vet. habil. (PhD) Dipl. ECVS. В данной статье рассмотрены большинство видов внутрисуставных переломов, осложнения, которые могут им сопутствовать, и выбор наиболее оптимального метода их устранения с учетом сложности перелома, способа внутренней фиксации, возраста пациента. Автор описывает, насколько важен выбор хирурга для достижения максимального успеха.
Восстановительная хирургия все еще является предпочтительным методом лечения травматических поражений суставов, и в особенности суставных переломов. Раннее анатомически правильное и стабильное восстановление нормального положения фрагментов и применение методов препарирования, щадящих мягкие ткани, обязательны для восстановления конгруэнтности и подвижности суставов.
Переломы плечевого сустава
Внутрисуставные переломы лопатки включают в себя отрыв надсуставного бугорка лопатки и переломы суставной впадины лопатки, которые могут сочетаться с переломами шейки лопатки. Оперативное вмешательство зависит от области поражения. Для отрывных переломов надсуставного бугорка лопатки рекомендуется использование маленьких T-пластин. Переломы шейки лопатки и суставной впадины лопатки восстанавливаются с использованием винтов, проволоки Киршнера и/или металлических пластин для скрепления обломков кости. Хирургу необходимо отчетливо представлять себе суставную поверхность во время процедуры восстановления ее нормального положения и фиксации.
Переломы проксимальной части плечевой кости могут сопровождаться парезом передней лапы или параличом, являющимся следствием поражения нерва в пределах плечевого сплетения. Эпифизарные переломы встречаются редко. Точное восстановление нормального положения достигается с использованием краниолатерального доступа к оперируемому месту. Внутрикостная фиксация выполняется при помощи винтов и/или проволоки Киршнера. Большинство проксимальных переломов плечевой кости cоставляют отрывы эпифизарного хряща. Фиксация выполняется с использованием двух проволок Киршнера, которые пересекают пластину эпифизарного хряща перпендикулярно. Костные винты используют только при операциях на взрослых животных, в то время как у растущих животных закрытие этого эпифизарного хряща может привести к укорачиванию конечности и нарушению ее функции.
Переломы локтевого сустава
Переломы проксимальной части локтевой кости с вывихом лучевой кости могут быть восстановлены при помощи внутрикостной спицы, введенной в локтевую кость. В случаях локтевых переломов с вывихом головки лучевой кости и сепарации лучевой кости от локтевой (перелом Монтеджи) кольцевая связка зашивается или помещается обратно на место после восстановления локтевой кости. При переломах локтевого отростка предпочтительнее использовать раннюю внутреннюю фиксацию с использованием винтов, вкручиваемых каудально, или двух проволок Киршнера, чем проводить удаление. Для того чтобы восстановить нормальное соотношение суставных поверхностей в локтевом суставе, может потребоваться дополнительное удлинение локтевой кости.
Переломы головки лучевой кости встречаются крайне редко. В этом случае фиксация зависит от типа повреждения. У молодых животных несоответствие между собой поверхностей локтевого сустава может являться следствием замедления роста лучевой кости.
Переломы запястья
Переломы тазобедренного сустава
Вертлужные переломы составляют приблизительно 12% у собак и 10% у кошек от всех переломов костей таза. Консервативное лечение, при котором животное помещается в клетку, часто приводит к дегенеративному поражению сустава. Хорошие долгосрочные результаты требуют точного анатомического сочленения и устойчивой внутренней фиксации. Метод Гормана обеспечивает хорошую визуализацию области перелома и достаточную подвижность для фиксации. Суставная капсула при этом часто остается неповрежденной. Она рассекается продольно, начиная от места перелома по направлению к суставным поверхностям. Фиксация осуществляется с использованием пластин с предварительно нанесенными контурами. Предварительное изгибание пластины на кости того же размера значительно сокращает время операции, упрощая сочленение. Восстановительные пластины наиболее удобны, т. к. их можно моделировать в трех измерениях. Применение штифтов ограничивается длинными наклонными переломами каудальной вертлужной области, поскольку при использовании штифтов не достигается такая же стабильность, как при использовании пластин.
Прогноз благоприятен в случае раннего анатомического вправления, осторожного обращения с мягкими тканями с целью сохранить кровоснабжение и устойчивой внутрикостной фиксации. Постоянный аваскулярный некроз головки бедренной кости, как это встречается у людей, не является часто встречающимся осложнением у мелких животных.
Переломы коленного сустава
Переломы, затрагивающие коленный сустав, встречаются на дистальном конце бедренной кости, проксимальном конце большеберцовой кости и на коленной чашечке. Дистальные переломы бедренной кости требуют внутрикостной фиксации. Для стабилизации мыщелковых переломов обычно рекомендуют использовать винты. Для восстановления надмыщелковых переломов и переломов эпифизарного хряща применяют в зависимости от типа перелома или предпочтений хирурга различные методы с использованием костномозговых штифтов, фиксирующих пластин, диагонально расположенных винтов, натяжной перевязки проволокой или просто проволокой Киршнера (перекрестной или парной). Внутрикостная фиксация перелома-сепарации эпифизарного хряща должна быть настолько щадящей, насколько это возможно по отношению к ростковой пластинке. Две тонких проволоки Киршнера, пересекающие эпифизарный хрящ перпендикулярно, обеспечивают достаточную стабильность без ухудшения роста.
Проксимальные переломы большеберцовой кости иногда можно восстановить консервативно. Тем не менее в большинстве случаев требуется внутрикостная фиксация. Пластины можно применять при нестабильных переломах метафиза, а фиксация винтами предпочтительнее при переломах мыщелков. При смещенном переломе-сепарации эпифиза и отрыве большеберцовой бугристости рекомендуется использовать проволоку Киршнера.
При переломах коленной чашечки производят удаление фрагмента, самой коленной чашечки или используют технику натяжной перевязки проволокой. Нарушение коленного рефлекса требует дополнительной внешней фиксации.
Переломы предплюсны
Долгосрочные результаты у 120 кошек и 190 собак, в отношении которых применялось хирургическое лечение переломов суставов плеча, локтя и колена, которые были исследованы клинически и рентгенологически в среднем через 5 лет, свидетельствуют о том, что артроз наблюдали у 40–90%, а хромоту у 20–40% [1, 2]. У кошек дегенеративные изменения оказали влияние главным образом на коленный сустав, тогда как у собак обычно поражался тазобедренный сустав. Тип перелома и степень смещения оказывали большее влияние на результат, чем время хирургического вмешательства. Наиболее неблагоприятное воздействие на функцию оказывал артроз локтевого сустава. Кроме того, травма предплюсневого сустава часто приводила к вторичному артрозу, вызывавшему нарушение его функции [3, 4, 5, 6]. В этом отношении сопутствующие поражения связки оказывают значительное влияние на исход болезни.
Перевод кандидата ветеринарных наук Андрея Заволоки
Материал предоставлен редакцией журнала «МИР Ветеринарии» с любезного согласия Украинской Ассоциации врачей ветеринарной медицины мелких животных. Редакция журнала «Ветеринарный Петербург» выражает украинским коллегам благодарность за переданный материал.
Эпифизарный перелом
Что это такое
Эпифизарный перелом представляет собой повреждение в полости сустава самой эпифизарной пластинки. Такую пластинку по-другому называют зоной роста. Располагается она на середине от начала и конца кости. Благодаря ей кость растёт в длину (образуются новые клетки, которые формируют в последующем твёрдую костную ткань).
Эта зона до того, пока не отвердела, считается очень слабым местом, что касается какого-либо воздействия на нее. В результате, эпифизарная зона часто ломается. Виду такой травмы больше всего подвержены дети, костная ткань которых сформирована не до конца.
Причины эпифизарного перелома делят на травматическую и патологическую группы. Что касается травматического перелома эпифиза, то следует выделять следующие причины:
- Чрезмерная механическая нагрузка различного характера на кость(статического или кинетического). Это может быть сильный удар, падение, прыжок, приседания;
- Дорожно-транспортные аварии.
Что касается патологической группы, то сюда следует относить либо наследственный фактор, либо повреждение кости во время родов. Заболевания играют не самую последнюю роль в развитии перелома подобного рода. Например, наличие остеопороза или остеомиелита сильно влияет на состояние опорно-двигательного аппарата пациента. Пациентам с такими диагнозами следует быть предельно осторожными во время гололёда.
Последствия
Возникновение каких-либо осложнений связано с неправильной транспортировкой пострадавшего в травм. пункт, с поздним обращением в больницу или неправильном лечении перелома.
Как результат-неправильное развитие кости, её деформация, ограничение движений, в редких случаях отмечается локальная болезненность в месте повреждения.
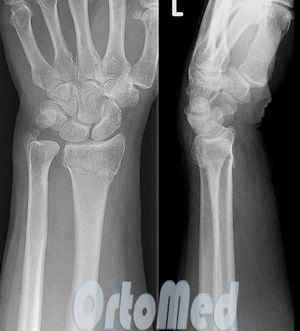
Переломы лучевой кости в типичном месте
Переломы лучевой кости в типичном месте (переломы метафиза) составляют более 25 % всех переломов.
Именно в этом месте чаще всего возникают переломы лучевой кости у взрослых людей, а у детей и подростков – эпифизеолизы и остеоэпифизеолизы.
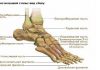
1. локтевая кость; 2. лучевая кость; 3. дистальный лучелоктевой сустав; 4. суставной диск; 5. лучезапястный сустав; 6. среднезапястный сустав; 7. межзапястные суставы; 8. запястно-пястные суставы; 9. межпястные суставы; 10. пястные кости.
Лучезапястный сустав представляет соединение нижнего эпифиза лучевой кости и суставного диска локтевой кости с костями проксимального ряда запястья.
Суставная поверхность для трехгранной кости образована хрящом, который занимает свободное пространство между костями запястья и головкой локтевой кости.
Суставная поверхность лучевой кости вместе с дистальной поверхностью диска образуют суставную ямку лучезапястного сустава, а трехгранная, полулунная и ладьевидная кости запястья является его головкой.
Движения в лучезапястном суставе происходя вокруг двух осей – кисть двигается из стороны в сторону от лучевой к локтевой кости, а также сгибается и отгибается относительно фронтальной оси сустава.
Причины переломов лучевой кости в типичном месте
Механизм травмы всегда косвенный – падение с упором на кисть.
При этом возникают два вида перелома: разгибательный (перелом Коллеса) и изгибающий (перелом Смита).
Разгибательные переломы чаще возникают потому, что человек, падая, упирается в ладонную поверхность кисти. Значительно реже при падениях упор приходится на тыльную поверхность кисти, когда она находится в положении ладонного сгибания.
При разгибательных переломах дистальный отломок (эпифиз) смещается в направлении тыльной поверхности предплечья, а проксимальный – ладонной. При сгибательных переломах дистальный отломок смещается в ладонную сторону, а проксимальный – в тыльную.
Причина частых переломов лучевой кости в типичном месте заключается в анатомо-биомеханических условиях.
Лучевая кость в области метафиза и эпифиза не имеет выраженного кортикального слоя. Кроме того, для этих анатомических структур характерна спонгиозная структура, но эпифиз толще и к тому же капсула и связи придают ему большей устойчивости. Поэтому вся механическая сила, действующая при падении с пронированным предплечьем и упором на кисть, концентрируется в зоне метафиза.
Прочная ладонная связка, которая никогда не разрывается, при внезапном чрезмерном перерастяжении в месте своего прикрепления надламывает внешний слой кости, и травмирующая сила падающего завершает перелом кости с соответствующим смещением отломков. Плоскость перелома в этих случаях почти всегда поперечная.
Случаются и осколочные внутрисуставные переломы эпиметафиза лучевой кости.
При переломах Коллеса
На тыльной поверхности предплечья выше лучезапястного сустава под кожей – четкий костный выступ, деформация с углом, открытым к тылу.
Ладонная сторона предплечья согласно изгиба на тыле имеет выпуклую форму. Пальцы кисти находятся в полусогнутом положении и активные движения ими, а также движения кисти значительно ограничены и обостряют боль. Сжать пальцы в кулак пострадавший не может.
При переломах Смита
Дистальный отломок смещается в ладонную сторону, а проксимальный – в тыльную; образуется деформация с углом, открытым в ладонную сторону кисть в положении ладонного сгибания.
Пальцы полусогнуты, сжать их в кулак пострадавший не может из-за боли. Активные движения в лучезапястном суставе невозможны вследствие обострения боли.
При переломе шиловидного отростка локтевой кости
При переломах лучевой кости в типичном месте часто возникает перелом шиловидного отростка локтевой кости, что клинически проявляется деформацией контуров дистального конца локтевой кости, локальной болью при пальпации.
Диагностика
Рентгеновское исследование подтверждает диагноз и дает характеристику особенностей перелома.
Неотложная помощь
Неотложная помощь заключается в обезболивании и транспортной иммобилизации.
Осложнения
Причиной его считают повреждения межкостной тыльной веточки лучевого нерва, лежащий в зоне эпиметафиза на самой лучевой кости.
Клинически: нарастает отек пальцев, кисти, нижней трети предплечья, постоянные болевые ощущения.
Кожа приобретает синюшный оттенок, отек твердый, активные движения пальцев очень ограничены, появляются гипостезии, локальный остеопороз, контрактуры пальцев.
Нейродистрофический синдром Турнера имеет торпидное длительное течение по большей части с потерей трудоспособности пострадавших.
Без смещения
Лечат путем иммобилизации глубокой тыльной гипсовой шиной, начинается от верхней трети предплечья и заканчивается у головок пястных костей.
Со смещением
Переломы со смещением отломков подлежат, после обезболивания (введение в гематому 1% раствора новокаина или лидокаина), закрытому одномоментному сопоставлению отломков.
Пострадавший сидит, травмированную руку кладут на стол так, чтобы конец стола соответствовал уровню луче-запястного сустава (если пострадавший не может сидеть, то сопоставление проводят в положении лежа).
Руку сгибают в локтевом суставе до прямого угла, помощник захватывает плечо над локтевым суставом для противовеса. Врач правой рукой захватывает I палец, а левой – II –III– IV пальцы и без рывков, с нарастанием силы осуществляет вытяжение по оси предплечья (устраняет смещение по длине и вколоченные отломки). Достигнув растяжения отломков, врач энергично переводит кисть в положение ладонного сгибания. При этом эпиметафиз не должен быть прижатым к краю стола. Происходит сопоставление отломков, и кисти придается положение умеренного ульнарного отклонения.
После этого врач, не сбавляя тяги по оси предплечья, выводит кисть с ладонной флексии и передает ее второму помощнику, сохраняя положение вытяжения по длине. В это время он большим пальцем нажимает на эпифиз сверху вниз, а тремя пальцами снизу оттесняет проксимальный конец отломка с ладонной поверхности в тыльном направлении до полного устранения деформации.
Накладывают гипсовую глубокую шину от верхней трети предплечья до головок пястных костей так, чтобы край шины с лучевой стороны заходил до середины предплечья по ладонной поверхности, тщательно модулируют гипсовую повязку по контурам лучезапястного сустава и предплечья, предотвращая чрезмерное сжатие.
Осуществляют рентгеновский контроль через гипс, убеждаются, что смещение полностью устранено и отправляют пострадавшего на амбулаторное лечение с обязательным контролем на сутки.
Обращают внимание на выраженность отека, на цвет кожи пальцев, их чувствительность, возможность активных движений, выявляют наличие вдавления краев гипсовой шины.
Проводят перебинтовку (не снимая шины), отворачивают края гипсовой шины в местах вдавливания ее, удостоверяются в отсутствии сжатия сосудов и шину стягивают бинтом, не сдавливая мягких тканей.
На 7 –9-е сутки травматический отек спадает и пострадавший должен показаться к врачу, который должен стянуть шину, чтобы она плотно прилегала к предплечью, предотвращая вторичное смещение отломков. После этого осуществляют рентгеновский контроль (через гипс) положения отломков.
В случаях, когда не удается закрыто обновить конгруэнтность суставной поверхности лучевой кости, показано оперативное лечение, открытая репозиция с синтезом отломков.
Реабилитация
| Видео (кликните для воспроизведения). |
Как только пациент почувствует, что гипсовая повязка стала просторнее, необходимо обратиться к врачу, чтобы своевременно затянуть ее.
Продолжительность иммобилизации – 4-5 недель.
После того как иммобилизацию будет снята, делают рентгеновский контроль и в зависимости от качества костного сращения назначают лечебную физкультуру, электрофорез кальция, чередуя с новокаином, магнитотерапию, а с 6- й недели – массаж.
Работоспособность восстанавливается у людей нефизического труда через 2 месяца, физической – через 3–4 месяца.
ПОВРЕЖДЕНИЕ КИСТЕВОГО (ЛУЧЕЗАПЯСТНОГО) СУСТАВА И КИСТИ
Переломы и эпифизеолиз дистального метаэпифиза лучевой кости
У женщин эта травма происходит чаще, чем у мужчин. У детей нередко наблюдаются переломы по линии ростковой зоны (эпифизеолизы). Дистальный отломок смещается к тылу, в результате чего образуется штыкообразная деформация. Механизм травмы — падение на кисть руки.
Сильная боль в месте перелома, при смещении отломков — деформация кистевого сустава. Объем сустава увеличен за счет излияния крови. Движения резко ограничены и болезненны.
Диагноз. Характерный механизм травмы, резкая боль и отек в области матаэпифиза лучевой кости позволяют заподозрить перелом лучевой кости. При наличии штыкообразной деформации кистевого сустава диагноз перелома не вызывает сомнений.
Лечение. Доврачебная и врачебная помощь. Необходимо шинировать перелом, наложив шину от основания пальцев до верхней трети предплечья. При сильных болях вводят 2 мл 50% раствора анальгина.
Ранения кисти с повреждением крупных сосудов, сухожилий и нервов
Ранения кисти с повреждением крупных сосудов, сухожилий и нервов возникают в результате бытовых и производственных травм. Нередко причиной обильного кровотечения является неумело наложенный импровизированный жгут, который сдавливает вены, поэтому необходимо разобраться в причинах кровотечений. Снимают импровизированные жгуты, прижимают лучевую артерию к нижней трети лучевой кости, чтобы уменьшить кровоснабжение кисти. Осторожно осматривают рану, выясняя наличие в ней концов сухожилий, сосудов, нервов.
Неотложная помощь. На рану накладывают стерильную повязку, плотный валик из ваты и туго бинтуют. Необходимость в накладывании жгута на нижнюю треть предплечья возникает редко. Аналогичным образом поступают при травматических отрывах пальцев кисти.
Госпитализация. Больных направляют в специализированное отделение травмы кисти или микрохирургии (при ампутациях).
Переломы пястных костей и фаланг пальцев кисти возникает чаще в результате непосредственного удара.
Наблюдается деформация (при переломах со смещением), припухлость, острая боль, крепитация отломков, подногтевая гематома при переломах ногтевых фаланг.
Неотложная помощь. Переломы фаланг пальцев шинируют шпателем, прибинтовывая его с ладонной стороны. При переломах нескольких костей шину накладывают с ладонной стороны от концов пальцев до середины предплечья.
Госпитализация. Больных направляют при открытых и множественных повреждениях — в специализированные травматологические отделения кисти, при закрытых изолированных — в травматологические пункты.
Эпифизарные переломы
Эпифизарные переломы — переломы в области эпифизарного хряща.
Зона роста располагается между эпифизом и метафизом. Здесь происходит рост в длину за счет пролиферации хряща и последующее его окостенение. Зона является слабым местом по отношению к силам растягивания, поэтому здесь часто происходят эпифизарные переломы.
Патогенез
Перелом в области зоны роста за счет сдвигающего механизма (Aitken 0) — зона роста при этом не разрушается (Stratum germinativum); прогноз: хороший. Aitken I — вследствие сдвигающих сип и дополнительного сгибания, скручивания; прогноз: хороший. Aitken II и III — вследствие сдвигающих сил и компрессионного механизма, есть отколовшийся фрагмент, задействована зона роста, сустав — оперативная ревизия неизбежна. Aitken IV — вследствие компрессионного механизма, есть размозжение зоны роста с необратимыми нарушениями, прогноз: нарушение роста, искривление конечности. Отрыв апофизов происходит вследствие тракционного механизма, чаще костный отрыв мышечного сухожилия, апофиз не участвует в росте в длину, прогноз хороший.
Классификация эпифизиолиза с сопровождающими переломами по отношению к эпифизу и метафизу
Aitken 0 = Salter I: эпифизиолиз без сопровождающих переломов
Aitken I = Salter II: частичный эпифизиолиз с сопровождающим переломом в области метафиза — отрыв метафизарного фрагмента
Aitken II = Salter III: частичный эпифизиолиз с сопровождающим переломом в области эпифиза — отрыв эпифизарного фрагмента
Aitken III = Salter IV: перелом эпифиза и диафиза
Aitken IV = Salter V: компрессия зоны роста по оси — Crush-повреждение
Симптоматика эпифизарных переломов часто незначительна, есть опасность неправильного диагноза. Возможна боль в покое и при движении, отек, гематома.
Диагностика эпифизарных переломов
Рентген: диагностика сложна вследствие незаконченной оссификации. Компрессия зоны роста практически не определяется, при неясной рентгенологической картине всегда для сравнения делается снимок противоположной конечности.
Сцинтиграфия при подозрении на Crush повреждение.
Консервативное лечение эпифизарных переломов возможно в случае Aitken 0 и I без значительного смещения, делается иммобилизация в гипсовой повязке.
Оперативное лечение эпифизарных переломов показано в случаях Aitken 0 и I со значительным смещением или интерпозицией мягких тканей, Aitken II, III и отрывах апофизов. Проводится репозиция, остеосинтез спицами и иммобилизация в гипсе, реже остеосинтез винтами (при отрыве апофиза).
При Aitken IV причинная терапия невозможна, иммобилизация на 6 недель — прогноз плохой, часто нарушение роста.
Осложнения эпифизарных переломов
- нарушение роста, неправильный рост вследствие с одной стороны нормальной зоны роста и дефектной с другой стороны, ранние артрозы
- замедленный рост (особенно при Aitken IV), возможен также чрезмерный рост
- эпифизиолиз: при сильной дислокации (особенно головки бедра и головки лучевой кости)
- нарушение кровоснабжения, некроз кости (например, эпифизиолиз головки бедра с опасностью некроза головки, у детей в возрасте 10-15 лет; лечение: фиксация головки спицами Киршнера)
Переломы лучевой кости в типичном месте
Разгибательный перелом (Коллеса) возникает при падении с упором на разогнутую кисть, в 70—80 % случаев сочетается с отрывом шиловидного отростка локтевой кости (рис. 1).
Рис. 1. Перелом лучевой кости в типичном месте: а, в — перелом Коллеса; б, г — перелом Смита; д — краевые переломы
Признаки: штыкообразная деформация с выпиранием дистального конца лучевой кости кпереди, отек, локальная болезненность при пальпации и нагрузке по оси; активные движения в лучезапястном суставе невозможны, почти полностью выключается функция пальцев; характерным признаком перелома лучевой кости в типичном месте является изменение направления линии, соединяющей оба шиловидных отростка (рис. 2). Диагноз подтверждается рентгенологически.
Рис. 2. Нормальное соотношение дистальных концов лучевой и локтевой костей
Лечение. Предплечье и кисть фиксируют по ладонной поверхности транспортной шиной. Больного направляют в травматологический пункт.
При переломах без смещения отломков кисть и предплечье иммобилизуют гипсовой лонгетой на 4—5 нед. Реабилитация — 1—2 нед.
Трудоспособность восстанавливается через 1—1 1 /2 мес.
При переломах со смещением отломков под местным обезболиванием производят репозицию. Больной лежит на столе, пострадавшая рука, отведенная и согнутая в локтевом суставе, находится на приставном столике. Помощники осуществляют вытяжение по оси предплечья (за I и II—III пальцы, противовытяжение — за плечо). При постепенно нарастающем вытяжении кисть перегибают через край стола и отводят ее в локтевую сторону. Травматолог пальпаторно проверяет стояние отломков и направление линии между шиловидными отростками. Не ослабляя вытяжения, накладывают гипсовую лонгету по тыльной поверхности от головок пястных костей до локтевого сустава с обязательным захватом предплечья на 3 /4 окружности (рис. 3). После контрольной рентгенографии снимают мягкий бинт и дополнительно накладывают гипсовую шину, фиксирующую локтевой сустав. Последний освобождают через 3 нед. Общий срок иммобилизации — 6—8 нед. Контрольную рентгенографию для исключения рецидива смещения производят через 7-10 дней после репозиции.
Рис. 3. Этапы (а—д) репозиции отломков и иммобилизация при переломах лучевой кости
Реабилитация — 2—4 нед.
Сроки нетрудоспособности — 1 1 /2—2 мес.
В первые дни нужно следить за состоянием пальцев. Излишнее сдавление гипсовой повязкой может вызвать увеличение отека и невропатию периферических нервов. При явлениях нарушения кровообращения мягкий бинт разрезают и края лонгеты слегка отгибают. Активные движения пальцами больному разрешают со 2-го дня.
Сгибательный перелом (Смита) является результатом падения с упором на согнутую кисть. Смещение дистального отломка вместе с кистью происходит в ладонную и лучевую стороны, реже — в ладонную и локтевую.
При репозиции кисти придают положение легкого разгибания и локтевого отведения.
Срок иммобилизации — 6—8 нед.
Реабилитация — 2—4 нед.
Трудоспособность восстанавливается через 1 1 /2—2 мес.
Движения пальцами разрешают со 2-го дня после перелома. После исчезновения отека и болевых ощущений больные должны начинать активные движения в локтевом суставе, включая пронацию и супинацию (под контролем методиста ЛФК).
При оскольчатых внутрисуставных переломах метаэпифиза лучевой кости для репозиции и удержания отломков целесообразно применить чрескостный остеосинтез аппаратом наружной фиксации (рис. 4, а) или внутренний остеосинтез (рис. 4, б).
Рис. 4. Наружный остеосинтез при переломе лучевой кости в типичном месте (а) и внутренний остеосинтез при переломе метаэпифиза лучевой кости (б)
Осложнения: артрогенная контрактура, нарушение функции кисти.
Эпифизарные переломы лучезапястного сустава
Перелом Бартона захватывает дорсальный край дистального отдела лучевой кости. В типичных случаях на рентгенограмме определяют треугольный костный фрагмент.
Чрезмерное тыльное сгибание кисти в сочетании с пронацией может привести к внутрисуставному перелому этого типа.
Дорсальная поверхность дистального отдела лучевой кости болезненна и отечна. Иногда могут быть повреждены чувствительные ветви лучевого нерва, что проявляется парестезиями по ходу нервных волокон.
Для определения состояния костных фрагментов и степени их смещения наилучшей считают боковую проекцию.
Изредка этим переломам сопутствуют повреждения или вывихи костей запястья с повреждением чувствительных ветвей лучевого нерва.
Лечение краевых переломов лучевой кости Бартона
Выбор лечения зависит от размера костного фрагмента и от степени его смещения.
Класс Б: I тип (перелом Бартона без смещения). Рекомендуется наложение короткой гипсовой повязки с предплечьем в нейтральном положении.
Класс Б: I тип (перелом Бартона со смещением). Смещенный фрагмент большого размера с подвывихом или вывихом костей запястья требует регионарной анестезии с последующей закрытой репозицией. Если перелом стабилен и хорошо сопоставлен, рекомендуется наложить короткую гипсовую повязку с предплечьем в нейтральном положении.
Если перелом нестабилен или неадекватно репонирован, показана открытая репозиция с внутренней фиксацией. Маленький фрагмент можно репонировать и зафиксировать чрескожно спицей.
Частыми осложнениями являются артриты, развивающиеся после внутрисуставных переломов, а также артриты, связанные с переломами Коллиса.
Перелом шиловидного отростка лучевой кости Гетчинсона
Механизм сходен с таковым при переломе ладьевидной кости. В этом случае сила передается с ладьевидной кости на шиловидный отросток, что приводит к его перелому.
Над местом расположения шиловидного отростка отмечают боль, болезненность при пальпации и припухлость.
Лучше всего перелом выявляется на снимках в переднезадней проекции.
Хотя переломы ладьевидной кости наблюдаются редко, однако в любом случае их необходимо выявить.
Лечение перелома шиловидного отростка лучевой кости Гетчинсона
Предплечье иммобилизуют задней лонгетой. Показаны лед и приподнятое положение конечности. Больные подлежат неотложному направлению к ортопеду, поскольку при нестабильных переломах показана чрескожная фиксация.
Встречаются редко, хотя для исключения острых осложнений показано полное обследование нервов и сосудов конечности с документированием их состояния.
Перелом дистального отдела лучевой кости
Перелом дистального эпиметафиза лучевой кости — наиболее часто встречающийся перелом костей верхней конечности. Дистальный конец лучевой кости состоит в основном из губчатой костной ткани и имеет наименьшую толщину кортикального слоя по сравнению с диафизом. Значительно чаще такие переломы встречаются у женщин, чему способствует низкий, мелкопетлистый эпиметафиз с тонкими кортикальными перекладинами.
Необходимо пальпировать и область головки локтевой кости. Иногда могут возникать нарушения чувствительности в зоне иннервации срединного нерва, обусловленные его сдавлением.
Рентгенография в двух проекциях уточняет характер повреждения. Диагностическое значение при этом имеют углы наклона суставной поверхности лучевой кости. В норме ее суставная площадка наклонена в ладонную сторону под углом 10°. Величина угла между линией, соединяющей верхушки шиловидных отростков, и горизонталью — так называемый радиоульнарный угол, составляет 20°. При переломах со смещением наклон суставной площадки лучевой кости уменьшается или кость совсем наклоняется в тыльную сторону. Уменьшается до нуля или приобретает отрицательное значение радиоульнарный угол (рис. 6.11; 6.12). Необходимо обращать внимание и на диагностику сопутствующих повреждений локтевой кости и дистального лучелоктевого сустава.
Ведущим методом лечения является консервативный. При переломах без смещения после анестезии места перелома 15—20 мл 1—2 % раствора новокаина накладывают тыльную гипсовую лонгету от локтевого сустава до головок пястных костей при положении кисти по оси предплечья.
При переломах со смещением отломков репозиция должна быть ранней, полной, одномоментной, безболезненной и нетравматичной. В большинстве случаев достаточно введения 15—20 мл 1 — 2% раствора новокаина в место перелома. Обязательна анестезия сопутствующих повреждений. Основной принцип вправления — тяга и противотяга. Многочисленные аппараты для репозиции в настоящее время применяются редко. При недостаточном числе помощников может быть использована мягкая петля для противотяги за плечо.
Предплечье сгибают под углом 70—85° в локтевом суставе и укладывают на столик в положении пронации так, чтобы место перелома находилось над краем стола, подложив сюда марлевый бинт. Пальцы кисти больного предварительно смазывают клеолом и обертывают одним слоем бинта. При разгибательных переломах врач производит тягу по длине одной рукой за I, другой — за II—IV пальцы кисти, постепенно разгибая кисть (для атравматичного разъединения отломков). Затем при сильной продольной тяге сгибают кисть, переводя ее в ладонно-локтевую сторону, при этом не ослабляют тягу по длине за II—IV пальцы; освободившейся рукой дополнительно производят давление в ладонном направлении на дистальныи отломок лучевой кости, одновременно контролируя степень устранения смещения. По достижении репозиции кисти придают положение ладонного сгибания на 10—15° и отведения в локтевую сторону на 10—15°. При сгибательных переломах при ладонном смещении отломка вправление осуществляют в обратном направлении, а кисти придается функциональное положение: тыльное разгибание на 10—15° и отведение в лучевую сторону на 10—15°.
При сопутствующем повреждении лучелоктевого сустава необходимо сдавливать эту область в поперечном направлении. После репозиции отломков накладывают двухлонгетную гипсовую повязку: тыльную лонгету — от пястно-фаланговых суставов до локтевого сустава, а ладонную — от дистальнои ладонной складки до локтевого сустава.
Лонгеты фиксируют мягким бинтом. Двухлонгетная повязка сохраняет все положительные качества циркулярной и в то же время лишена ее отрицательных сторон: опасности нарушения крово- и лимфообращения в конечности, а по уменьшении реактивного отека — опасности вторичного смещения отломков. Вытяжение прекращают после затвердения гипса, затем проверяют свободу движений в локтевом суставе и суставах пальцев кисти, производят рентгенологический контроль. О вправлении судят по восстановлению правильных соотношений в лучезапястном суставе и. нормализации углов: радиоульнарного и наклона суставной площадки лучевой кости в ладонную сторону на 9—10°.
После наложения повязки требуется регулярное наблюдение за степенью отека: при его нарастании производят рассечение марлевого бинта и более свободное бинтование; при спадении отека (обычно на 5—8-е сутки) повязку подбинтовывают. Следует учитывать, что периферический отломок лучевой кости более прочно связан с кистью, чем с проксимальным отломком, поэтому необходима особенно надежная фиксация кисти, исключающая любые движения в лучезапястном суставе. Больному рекомендуют возвышенное положение руки и занятия ЛФК. Движения в пальцах кисти, локтевом и плечевом суставах назначают со 2-го дня. Это имеет очень большое значение для профилактики нейротрофических осложнений.
После спадения отека (на 8—11-й день) производят контрольные рентгенограммы и двухлонгетную повязку превращают в циркулярную. Если к этому времени выявилось вторичное смещение отломков, при смене повязки производят коррекцию их положения. Рентгенологический контроль после наложения новой гипсовой повязки обязателен.
Фиксация продолжается 3—4 нед при переломах без смещения и не менее 6 нед при переломах со смещением. После снятия гипса основное внимание уделяют восстановлению объема движений и силы кисти. Назначают механотерапию, ванны, массаж, ЛФК, в дальнейшем — еще и грязевые аппликации, трудотерапию. Хороший эффект оказывают проводниковые блокады. Трудоспособность восстанавливается в среднем через 6—10 нед в зависимости от профессии больного и характера повреждения.
В ряде случаев даже при правильно осуществленном консервативном лечении возникает вторичное смещение отломков, обусловленное характером перелома. При травме происходит компрессия губчатой костной ткани метафиза, более выраженная с лучевой и тыльной сторон. Рентгенологически этот участок определяется как зона просветления. Расправление костных балок происходит не всегда, в метафизе после вправления образуется пространство, заполненное кровью.
В процессе регенерации дистальный отломок может постепенно «оседать», что приводит к лучевой девиации кисти. Избежать этого при компрессии метафиза и консервативном лечении затруднительно. При косопоперечных переломах с одним дистальным фрагментом и значительным смещением отломков, особенно в ладонную сторону, а также при сопутствующих повреждениях дистального лучелоктевого сустава и переломах головки локтевой кости, когда удержать отломки в гипсовой повязке в правильном положении затруднительно, показана чрескожная диафиксация двумя спицами (рис. 6.13). После вправления отломков в операционной с соблюдением правил асептики помощники удерживают кисть и предплечье, а хирург чрескожно проводит две спицы в область анатомической табакерки: первую — в поперечном направлении, отступя на 0,5—1,0 см от суставного конца лучевой кости, через метафиз лучевой кости, параллельно ее суставной поверхности в головку локтевой кости; вторую — в косом направлении, под углом 60—65° к оси лучевой кости через метафиз, плоскость перелома и оба кортикальных слоя лучевой кости. При сопутствующих повреждениях дистального лучелоктевого сустава вторую спицу проводят дальше, через оба кортикальных слоя локтевой кости.
После клинического и рентгенологического контроля спицы скусывают под кожей. Дополнительно накладывают тыльную гипсовую лонгету в положении умеренного разгибания кисти. Через 2—3 нед гипсовую лонгету снимают на время проведения занятий ЛФК, ванночек.
Полностью прекращают иммобилизацию на 5—6-й неделе, тогда же удаляют спицы и приступают к полному комплексу реабилитационных мероприятий. Эта методика показана и при открытых переломах дистального эпиметафиза после репозиции отломков. Спицы следует проводить через здоровые участки кожи. В зависимости от характера перелома возможны другие варианты проведения спиц.
Особенно сложно лечение раздробленных, многооскольчатых переломов лучевой кости со значительным нарушением конгруэнтности суставной поверхности. В таких случаях, а также при значительной компрессии губчатого вещества метафиза у больных молодого возраста показано применение дистракционного метода. При данной локализации могут быть использованы, кроме стандартных, и дистракционные аппараты облегченной конструкции (рис. 6.14). В поперечном направлении при среднем между пронацией и супинацией положении предплечья проводят две спицы: одну — через II—V пястные кости, вторую — на границе средней трети костей предплечья. На этих спицах монтируют компрессионно-дистракционный аппарат. Дистракцию проводят в течение 7—10 дней на 1,5—3,0 см, больше с лучевой стороны. По достижении репозиции кисть и предплечье дополнительно фиксируют ладонной гипсовой лонгетой. Аппарат снимают через 5—6 нед и назначают функциональное лечение. Этот же метод можно применять и при сопутствующих переломах головки локтевой кости со умещением, и при переломах ладьевидной кости. Во время всего периода лечения больному необходимо заниматься ЛФК (движения в пальцах кисти, локтевом и плечевом суставах).
| Видео (кликните для воспроизведения). |
Таким образом, благоприятные анатомические и функциональные исходы лечения больных с переломами дистального эпиметафиза лучевой кости зависят от характера перелома, выбора метода лечения, грамотного его применения с последующей рациональной функциональной терапией.
Источники
Анатомия человека / ред. А. А. Гладышева. — М. : Физкультура и спорт, 2008. — 303 c.
Хандер, Джин Клиника Мэйо об артрите / Джин Хандер. — М. : АСТ, Астрель, 2007. — 208 c.
Хандер, Джин Клиника Мэйо об артрите / Джин Хандер. — М. : АСТ, Астрель, 2007. — 208 c.

Добрый день! Я работаю ортопедом в государственной поликлинике 11 лет в г. Москва.
Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова;
Специальность: ортопед;
Стаж: 11 лет.