Содержание
Симптоматика и лечение артроза таранно ладьевидного сустава
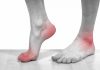
Строение стопы обеспечивает вертикальное положение нашего тела, позволяет выполнять привычные движения – ходить, бегать, прыгать, танцевать. Но из-за ряда причин может возникать артроз таранно ладьевидного сустава – патологическая деформация конечности, которая становится причиной ухудшения качества жизни из-за боли, дискомфорта и невозможности выполнять обычные действия.
Причины появления болезни
Артроз – это не врожденная патология, поэтому его появление провоцируют различные факторы. Заболевание может возникнуть даже у молодых людей, хотя чаще всего на него жалуются женщины 40-50 лет.
Основные причины развития артроза таранно-ладьевидного сустава:
- Частые травмы: переломы, вывихи, растяжения и ушибы голеностопа. Им часто подвержены спортсмены и танцоры;
- Переохлаждение стоп;
- Ревматоидный артрит или полиартрит;
- Плоскостопие;
- Ношение неудобной и узкой обуви, высоких каблуков;
- Слабость связочного аппарата стопы, неправильное положение сочленения;
- Наследственная предрасположенность;
- Патологии обменных процессов в организме;
- Болезни эндокринной системы;
- Лишний вес.
Также важен возраст пациента. Почти 80% людей старше 55 лет страдают от артроза таранно-ладьевидного сочленения.
Основные признаки патологии
Артроз (остеоартроз) – хронический недуг дегенеративного характера, при котором медленно разрушается хрящевая ткань, и образуются остеофиты (костные наросты).
Само название болезни – деформирующий артроз – указывает на то, что в хрящевой ткани происходят негативные изменения, из-за чего снижается ее эластичность, разрушаются сочленения, хуже работает связочный аппарат, амортизация стопы ухудшается. Это приводит к нарушениям походки, болям и дискомфорту. Стопа не может выполнять свою основную функцию – оставаться опорой для всего тела.
Для диагностики обычно хватает жалоб пациента и осмотра специалистом. Рентген помогает заметить изменения и подтвердить диагноз. Клинические симптомы артроза таранно-ладьевидного сустава:
- Тяжесть в ногах и отечность;
- Боли в области голеностопа;
- Воспаление в суставе и окружающих его мягких тканях;
- Скованность движений;
- Усиление болевого синдрома при сгибании стопы и во время быстрой ходьбы или бега;
- Возможно появление характерного хруста в стопе при движении.
В зависимости от степени запущенности, симптоматика выражена сильнее.
Постоянный дискомфорт становится причиной раздражительности, общей утомляемости и нарушений сна.
Стадии артроза
Артроз – заболевание, которое развивается постепенно. Из-за этого пациенты с поражением таранно-ладьевидного сустава часто игнорируют первые признаки патологии и обращаются к врачу на запущенных стадиях, когда недуг уже труднее вылечить. Под воздействием провоцирующих факторов ткани начинают медленно разрушаться.
На начальном этапе дистрофия хрящевой ткани только начинает появляться, поэтому боль возникает после физических нагрузок и исчезает в состоянии покоя, периодический дискомфорт охватывает заднюю поверхность стопы. Визуально нога выглядит также, не меняется, хотя воспалительный процесс уже охватил сустав. Часто больные отмечают быструю утомляемость конечностей.
При артрозе таранно-ладьевидного сустава 2 степени образуются небольшие остеофиты, ограничивающие подвижность сочленения, болевой синдром проявляется ярче и проходит только после длительного покоя. Периодическое воспаление можно отметить визуально – нога отекает, а при пальпации возникают неприятные ощущения. Из-за дискомфорта пациент старается не опираться на конечность.
Молодым людям со 2 степенью артроза таранно-ладьевидного сустава можно не бояться призыва в армию.
На 3, запущенной стадии патологии, деформация сустава заметна невооруженным взглядом. Хрящевая ткань полностью разрушена, ее заменяют костные новообразования. Боль чувствуется постоянно на всю стопу, может охватывать даже колено. Воспаление переходит в хроническую форму. Сочленение почти полностью обездвижено, из-за чего человек не может опираться на ногу.
Диагностика
Чем раньше заметить заболевание, тем выше вероятность благоприятного исхода. При артрозе таранно-ладьевидного сустава 1 степени большинство пациентов не обращают внимания на симптомы. На этом этапе только рентген, КТ или МРТ помогут заметить изменения в сочленении.
Основными визуальными признаками артроза подтаранного сустава для врача являются:
- Изменение походки пациента (из-за перераспределения нагрузки с больного сустава);
- Застарелые мозоли на больших пальцах и около них.
Отечность и разрушения тела сустава проявляются на более поздних стадиях патологии.
Симптоматика артроза сходна с другими заболеваниями опорно-двигательной системы, поэтому, чтобы избежать ошибки, доктор может назначить:
- Рентген больного сустава;
- Артроскопию (хирургический способ диагностики);
- Компьютерную или магнитно-резонансную томографию (позволяет увидеть состояние костей, хрящей, суставов и мягких тканей, их окружающих).
Способы лечения
Чтобы избавиться от недуга, необходим комплексный подход. При появлении первых подозрений на патологию рекомендуется обратиться к врачу ортопеду или травматологу. Только специалист сможет назначить грамотное адекватное лечение.
На начальных этапах используются физиотерапевтические процедуры, медикаменты и народные средства для лечения, а при последней степени развития патологии — деформирующем остеоартрозе помочь может только хирургическое вмешательство.
Консервативные методы
Традиционная медицина включает в себя прием различных медикаментов и физиопроцедуры.
При обострении болевого синдрома и воспаления назначают обезболивающие и противовоспалительные препараты (Диклофенак, Ибупрофен). Врач может выписать их в форме мазей, таблеток или инъекций. Главным минусом этих средств является то, что они негативно воздействуют на весь организм. Если они не помогают, то может потребоваться гормональная терапия – инъекция в пораженный сустав лекарств кортикостероидной природы. Их запрещено применять часто – переизбыток таких веществ может спровоцировать разрушение сустава.
Чтобы предотвратить появление мышечных спазмов потребуется прием миорелаксантов. Для защиты хряща от разрушения используются хондропротекторы.
После снятия обострения следует включить ЛФК, массаж и физиотерапию. Выполнение лечебной гимнастики и массажа укрепляет мышечно-связочный аппарат, стимулирует кровообращение. Благодаря этому возвращается подвижность сустава, вероятность развития мышечной дистрофии уменьшается.
Лазерная терапия, электрофорез с лекарствами, магнитотерапия и оксигенотерапия облегчают течение болезни, продлевают период ремиссии и препятствуют разрушению сустава.
Ношение ортопедических приспособлений разгружает пораженный сустав, что благотворно сказывается на самочувствии пациента. Шины, стельки, супинаторы помогают расслабить ногу и зафиксировать стопу в физиологически правильном положении.
При лечении артроза таранно-ладьевидного сустава рекомендуется соблюдать диету. Здоровый образ жизни положительно сказывается на состоянии пациента и помогает избавиться от лишнего веса.
Нетрадиционные способы
Часто врачи рекомендуют дополнить лечение артроза подтаранного сустава народными способами терапии. Обычно применяются:
- Фитотерапия. О пользе вытяжек из растений известно давно, поэтому иногда следует принимать средства, основанные на лекарственных свойствах трав;
- Гирудотерапия (лечение медицинскими пиявками) — улучшает кровообращение, стимулирует всасываемость кислорода и питательных веществ.
- Иглоукалывание ускоряет восстановление тканей;
- Грязетерапия и стоунтерапия расслабляет и снимает напряжение.
Хирургическая операция
Если вышеперечисленные методы не помогли, то назначается операция. Артродез применяют при хроническом болевом синдроме и потери функциональности сустава, когда пациенту грозит инвалидность.
Во время операции полностью удаляется хрящ, затем две кости плотно фиксируется. Болевой синдром не должен больше беспокоить пациента, если все манипуляции были проведены верно.
Артроз таранно-ладьевидного сустава – распространенный недуг, который может появиться у любого взрослого человека. Стоит обратить внимание на первые признаки болезни, чтобы незамедлительно начать лечение. Только в таком случае от таранно–ладьевидной патологии можно избавиться консервативными способами, без хирургического вмешательства. В 70% случаев недуг можно устранить без операции при своевременном лечении.
Симптомы, причины, лечение таранно-ладьевидного артроза
Полученные в течение жизни травмы голеностопа могут обернуться неприятным диагнозом – артроз таранно-ладьевидного сустава. Этот непростой недуг стоп часто развивается после 20 лет, когда на молодые растущие ноги приходятся избыточные нагрузки, ушибы, растяжения, которые возникают при активной жизни. Усугубляет ситуацию лишний вес человека. Лечение артроза таранно-ладьевидного сустава процесс длительный, но выполнение всех условий позволяет избавиться от болезни.
Причины заболевания
Одним из главных факторов, провоцирующих артроз таранно-ладьевидного сустава, является травмы стопы. Это могут быть сильные ушибы, подвывихи, растяжения голеностопа, переломы, которые не проходят бесследно.
Второй причиной артроза данного сустава специалисты называют протекающие в организме воспалительные процессы. Ревматоидный артрит может способствовать развитию артроза таранно-ладьевидного сустава.
Третьей причиной является дисплазия суставов. То есть врожденные отклонения в строении и функциональности стопы. Неправильное расположение сустава, проблемы со связочным аппаратом ведет к тому, что хрящевая ткань, кости изнашиваются, деформируется быстрее. Помимо этого, вызывать артроз может плоскостопие.Следующим негативным фактором по провоцированию ладьевидного артроза является избыточность массы тела. Поэтому соблюдая нормы правильного питания, контролируя свой вес, стабилизируя обменные процесс, человека внесет большой вклад для профилактики от коксартроза, гонартроза и остеоартроза конечностей.
Симптомы болезни
Яркими признаками таранно-ладьевидного артроза являются:
- Отечность стоп, лодыжки;
- Боли при сгибании-разгибании стопы, ходьба вызывает боль в лодыжке;
- Воспаление суставов и прилегающих мышечных тканей;
- Скованность в движениях конечностей.
Сильным проявлением артроза таранно-ладьевидного сустава становятся болевые синдромы, возникаемые при ходьбе по неровной поверхности. Чем выше степень заболевания, тем отчетливее и мучительнее становится передвижение.
Лечение таранно-ладьевидного остеоартроза
Лечение назначает врач, который при грамотном подходе проведет комплексную восстановительную терапию. Что будет входить в комплексное лечение артроза таранно-ладьевидного сустава? Обычно меры по спасению сустава включают:
- Медикаментозное лечение;
- Физиотерапию;
- Нетрадиционные воздействия;
- ЛФК, гимнастические упражнения;
- Соблюдение норм правильного питания;
- Соблюдение ортопедического режима
- Хирургическое вмешательство.
К сожалению, несмотря на быструю эффективность фармакологических препаратов, практически все оставляют негативный отпечаток на другие органы и системы человека. Помимо этого, некоторые сильные стероидные и нестероидные лекарства, призванные победить остеоартроз, вовсе разрушают хрящ, усугубляя картину заболевания. То есть инъекция такого препарата справится с невыносимой болью, но ускорит разрушение хрящевой ткани, что еще больше осложнит артроз.
Помочь хрящу могут хондропротекторы – препараты, изготавливаемые из животных костей, тканей, содержащие сульфат хондроитина и глюкозамин. Эти вещества входят в структуру хряща. Поэтому подпитка организма хондропротекторами призвана защитить пациента от продолжающейся деформации суставного хряща. На начальных стадиях ладьевидного артроза хондро-препараты способны вкупе с другими средствами избавить человека от недуга, на второй степени они затормаживают разрушение, «консервируют» дегенеративно-дистрофический процесс в суставах.
Чтобы пациент не получил полную атрофию мышц, не работающих на тяжелых стадиях, требуется проводить умеренные физические упражнения, входящие в курс лечебно-оздоровительной физкультуры. Они будут направлены на возвращение объема движений стопой, укрепление связочного аппарата, что снизит нагрузку на больной сустав.
Нетрадиционное лечение артроза ладьевидного сустава может быть представлено различными направлениями:
- Фитотерапия;
- Восточные практики;
- Иглоукалывание;
- Гирудотерапия;
- Апитерапия и медолечение;
- Рецепты народной медицины;
- Глинолечение и грязевые ванны и др.
Лечение таранно-ладьевидного артроза с помощью пиявок и пчелоужаливания – весьма распространенный способ. Надо признать, что при нем усиливается циркуляция кровеносных сосудов, что повышает доставку питательных веществ к страдающим тканям, суставам, хрящам. Организм пациента получают редкие природные элементы, способные положительным образом сказаться на здоровье суставов голеностопа.
Критики утверждают, что фитотерапия и рецепты народной медицины – слишком медленное занятие, требующее по нескольку месяцев приготовление и применение компрессов, отваров, снадобий; пациент теряет драгоценное время для более серьезных действий по спасению стопы. Наша позиция заключается в комплексном лечении – применение, как народной медицины, так и обязательно консервативного курса лечения, назначаемого врачом. Помимо этого, любой рецепт нужно согласовать с лечащим врачом во избежание вреда из-за самолечения.
В качестве заключения предлагаем посмотреть видеозапись о правильном массировании голеностопного сустава, поскольку массаж также является важной составляющей комплексного лечения артроза таранно-ладьевидного сустава.
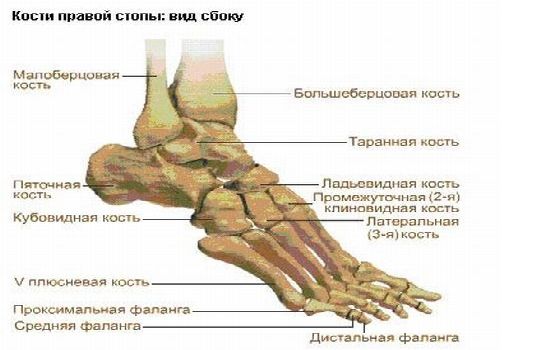
Анатомия суставов стопы и их заболевания
Стопа – это дистальный отдел нижней конечности человека и представляет собой сложное сочленение мелких костей, которые образуют своеобразный и крепкий свод и служат опорой во время передвижения или стояния. Нижняя часть стопы, которая непосредственно соприкасается с землей, называется подошвой (или ступней), противоположная сторона носит название тыльной стороны стопы. По строению скелета стопы ее можно разделить на 3 части:
Благодаря множеству сочленений и сводчатой конструкции стопа обладает удивительной прочностью, но одновременно гибкостью и эластичностью. Основная функция стопы – удерживать тело человека в вертикальном положении и обеспечивать его движение в пространстве.
Скелет стопы
Чтобы разобраться в строении суставов стопы, необходимо иметь представление об анатомии ее костей. Каждая стопа состоит из 26 отдельных костей, которые разделены на 3 части.
- таранная кость,
- пяточная,
- ладьевидная,
- латеральная, промежуточная и медиальная клиновидные,
- кубовидная.
Плюсна , которая состоит из 5 коротких трубчатых косточек, расположенных между предплюсной и проксимальными фалангами пальцев ног.
Фаланги пальцев – это короткие трубчатые кости, которые образуют сегменты пальцев ног (проксимальная, промежуточная и дистальная фаланги). Все пальцы, кроме первого, состоят из 3 фаланг. Большой палец в своем составе имеет только 2 фаланги, как и на руках.
Особенности суставов стопы
Межпредплюсневые
Кости плюсны образуют между собой целую группу сочленений. Рассмотрим их подробнее.
Подтаранный
В его образовании принимают участие пяточная и таранная кости. Сочленение имеет цилиндрическую форму. Суставная капсула плохо натянута. Поверхности костей, которые образуют сустав, покрыты гладким гиалиновым хрящом, по краю которого и крепится капсула сочленения. Снаружи сочленение дополнительно укреплено несколькими связками: межкостной, латеральной и медиальной, таранно-пяточными.
Таранно-пяточно-ладьевидный
Как понятно из названия, сочленение образовано суставными поверхностями таранной, пяточной и ладьевидной костей. Располагается впереди от подтаранного. Таранная кость образует головку сустава, а остальные две – суставную впадину для нее. По форме сустав относится к шаровидным, но движения в нем возможны только вокруг одной сагиттальной оси. Капсула сочленения крепится по краям гиалинового хряща, который покрывает суставные поверхности. Укреплен сустав такими связками: таранно-ладьевидная, пяточно-ладьевидная подошвенная.
Пяточно-кубовидный
Располагается между суставными поверхностями пяточной и кубовидной костей. По форме сочленение седловидное, но движения возможны только вокруг одной оси. Капсула туго натянута и крепится по краям суставных хрящей. Сочленение участвует в движениях двух предыдущих суставов, увеличивая амплитуду движений. Укрепляют его такие связки: длинная подошвенная, пяточно-кубовидная подошвенная.
Данное сочленение вместе с таранно-пяточно-ладьевидным принято выделять в один сустав, который называется поперечный сустав предплюсны. Линия сочленения имеет S-образную форму. Оба сочленения разделены между собой, но имеют одну общую связку – раздвоенную.
Клиноладьевидный
Это сложное сочленение, в построении которого принимают участие ладьевидная, кубовидная и три клиновидные кости предплюсны. Все отдельные суставы заключены в одну суставную капсулу, которая крепится по краям суставных хрящей. Укреплено сочленение такими связками и является малоподвижным:
- тыльные и подошвенные клиноладьевидные,
- тыльная и подошвенная кубовидно-ладьевидная,
- тыльная и подошвенная клинокубовидная,
- тыльные и подошвенные межклиновидные.
Предплюсне-плюсневые
| Видео (кликните для воспроизведения). |
Данная группа сочленений соединяет между собой кости предплюсны и плюсны. Всего существует три таких сустава:
- между медиальной клиновидной косточкой и 1 плюсневой;
- между латеральной, промежуточной клиновидными и 2-3 плюсневыми костями;
- между кубовидной и 4-5 плюсневыми костями.
Первый сустав по форме седловидный, остальные – плоские. Линия этих сочленений неровная. Каждое сочленение имеет отдельную капсулу, которая крепится по краям суставных гиалиновых хрящей. Укреплены сочленения такими связками: тыльные и подошвенные предплюсне-плюсневые, межкостные плюсневые и клиноплюсневые.
Межплюсневые
Это маленькие сочленения, которые соединяют между собой основания отдельных плюсневых костей. Каждый такой сустав укреплен связками: межкостными плюсневыми, тыльными и подошвенными плюсневыми. Пространство между трубчатыми костями плюсны называются межкостными плюсневыми промежутками.
Плюснефаланговые
В построении этих сочленений принимают участие головки 5 плюсневых костей и основы проксимальных фаланг пальцев. Каждое сочленение имеет свою капсулу, которая крепится по краям хряща сочленения, она плохо натянута. По форме все эти суставы шаровидные.
С тыльной стороны капсула ничем не укреплена, с боков присутствуют коллатеральные связки, а с подошвенной стороны – подошвенные. Кроме того, между головками всех плюсневых косточек проходит глубокая поперечная плюсневая связка.
Межфаланговые суставы стопы
Данная группа суставов соединяет проксимальные фаланги пальцев с промежуточными, а промежуточные с дистальными. По форме они относятся к блоковидным. Суставная капсула тоненькая, снизу укреплена подошвенными связками, а по сторонам – коллатеральными.
Частые болезни
Ежедневно суставы стопы подвергаются колоссальным нагрузкам, выдерживая вес всего тела. Это приводит к частой травматизации отдельных компонентов сочленений, что может сопровождаться воспалением и деформацией. Как правило, основным симптомом болезней суставов стопы является боль, но сразу установить ее причину сложно, так как существует много патологий, поражающих данные сочленения. Рассмотрим детальнее самые частые из них.
Деформирующий остеоартроз суставов стоп – это довольно частая патология, особенно среди женщин. Как правило, начинается болезнь в возрасте 40-50 лет, хотя встречаются и более ранние случаи патологии. Чаще всего страдает плюснефаланговый сустав большого пальца.
Данное заболевание часто ошибочно называют подагрой из-за схожести в локализации патологического процесса, хотя ничего общего между данными недугами нет. Также многие связывают заболевание с мифическим отложением солей, нездоровым питанием, что также не соответствует реальности.
На самом деле образование шишки на суставе большого пальца и деформация прочих структурных компонентов стопы связана с негативным влияние следующих факторов и, как правило, развивается у генетически склонных к этому людей:
- травматические повреждения скелета стопы в прошлом (ушибы, переломы, вывихи);
- некоторые особенности строения стопы, например, у лиц с широкой ступней;
- наличие врожденных или приобретенных видов деформаций, например, плоскостопие;
- ношение неудобной и модельной обуви, не подходящей по размеру, туфель на высоких каблуках;
- избыточный вес и ожирение;
- постоянные перегрузки суставов стопы (деятельность, которая связана с длительным стоянием, хождением, бегом, прыжками);
- наличие артрита в анамнезе;
- эндокринные и обменные заболевания;
- врожденные или приобретенные деформации суставов ног (тазобедренных, коленных, голеностопных), что приводит к неправильному распределению нагрузки на стопы и их постоянному микротравмированию.
Болезнь характеризируется 3 стадиями и медленным, но неуклонным прогрессированием:
- 1 стадия : пациент жалуется на боль в стопах, которая возникает после длительных перегрузок или в конце рабочего дня, быстро проходит спустя несколько часов отдыха самостоятельно. Деформации, как таковой еще нет, но внимательные к себе лица могут заметить минимальное отклонение большого пальца наружу. Также часто появляется хруст при движениях в суставах.
- 2 стадия : теперь боль появляется даже после обычных нагрузок и часто для ее устранения пациентам приходится прибегать к лечению обезболивающими и противовоспалительными средствами. Деформация пальца становится заметной, у всех пациентов увеличивается размер обуви, ее становится трудно подобрать, учитывая выпирающую косточку и отклонение большого пальца в сторону.
- 3 стадия : боль становится постоянной и не снимается полностью анальгетиками. Палец и вся стопа сильно деформированы, частично утрачивается опорная функция стопы.
Лечить болезнь нужно начинать на начальных этапах. Только в таком случае можно замедлить ее прогрессирование. Основные лечебные мероприятия – это устранение всех факторов риска и возможных причин развития артроза. В дополнение могут применяться лекарственные методики терапии, различные народные средства, физиопроцедуры и лечебная физкультура. В случае, когда патологический процесс зашел далеко, поможет только операция. Хирургическое вмешательство может быть щадящим (артродез, резекция экзостозов, артропластика) или радикальным (эндопротезирование).
Воспаляться могут абсолютно все сочленения стопы. В зависимости от причин выделяют первичные и вторичные артриты. В первом случае повреждается непосредственно сустав, во втором его воспаление является следствием основной болезни.
Самые частые причины артритов стопы:
- системные заболевания соединительной ткани – ревматоидный артрит, ревматический артрит, воспаление суставов при системной красной волчанке, дерматомиозите, склеродермии, синдроме Шарпа;
- инфекции (гнойные грибковые, паразитарные артриты, реактивные воспаления суставов, вызванные инфекцией мочеполовой системы, кишечными возбудителями);
- аллергические реакции организма с развитием аллергического артрита (особенно часто встречается у детей раннего возраста);
- посттравматические вследствие ушибов, вывихов, гемартрозов, синовитов;
- обменные нарушения, например, при подагре, когда в капсуле сустава откладываются соли мочевой кислоты;
- специфические артриты при сифилисе, туберкулезе, бруцеллезе.
Независимо от причины симптомы артрита более или менее схожи между собой. Пациенты жалуются на:
- боль в пораженных суставах, характер которой и интенсивность зависят от этиологии воспаления;
- отек пораженного сочленения или целой стопы;
- покраснение кожи над воспаленным участком;
- в некоторых случаях появляются признаки общего недомогания: повышение температуры, общая слабость, усталость, боли в мышцах тела, нарушение сна и аппетита, сыпь на коже;
- нарушение функции сочленения из-за боли и отека;
- в случае хронического артрита – постепенная деформация стопы и частичная или полная утеря ее функций.
Лечение артрита в первую очередь должно быть направлено на устранение его первопричины. Поэтому заниматься терапией должен только специалист после постановки правильного диагноза. Неверное лечение – это прямой путь к развитию хронической формы воспаления и деформации суставов стопы.
Деформации стопы
Деформации стоп могут быть как врожденными, так и приобретенными. Они обусловлены изменением формы или длины костей, укорочением сухожилий, патологией мышц, суставного и связочного аппарата стопы.
Плоскостопие
При развитии этой патологии происходит уплощение всех сводов стопы, из-за чего нарушаются ее амортизационные способности. Плоскостопие может быть врожденным, а может возникать в процессе жизнедеятельности человека вследствие чрезмерных нагрузок на нижние конечности, перенесенного рахита, развития остеопороза, различных травм, ожирения, ношения неподходящей обуви, поражений нервных окончаний ног.
Косолапость
Это достаточно распространенный вид деформации стопы, как правило, носит врожденный характер. Характеризируется укорочением стопы и ее положением по типу супинации, что вызвано подвывихом в голеностопе. Приобретенная форма деформации развивается из-за парезов или параличей, травматических повреждений мягких тканей или скелета нижних конечностей.
Среди других видов деформации стоп (менее встречаемых) следует назвать конскую, пяточную и полую стопу.
Существует еще много заболеваний, способных поражать суставы стоп, например, травматические повреждения или опухоли. Но, как правило, все они проявляются достаточно схожей симптоматикой. Поэтому в случае развития боли, усталости, отека, деформации структур стопы в обязательном порядке обратитесь за специализированной помощью, так как от этого может зависеть не только ваше здоровье и активность, но и жизнь.
Голеностопный сустав
1. Голеностопный сустав, art. talocruralis,
образуется суставными поверхностями нижних концов обеих берцовых костей, которые охватывают блок, trochlea, таранной кости наподобие вилки, причем к facies articularis superior блока причленяется нижняя суставная поверхность большеберцовой кости, а к боковым поверхностям блока — суставные поверхности лодыжек.
Суставная капсула прикрепляется вдоль хрящевого края суставных поверхностей, спереди захватывает часть шейки таранной кости. Вспомогательные связки расположены по бокам сустава и идут от лодыжек к соседним костям tarsus.
Медиальная, lig. mediale (deltoideum), имеет вид пластинки, напоминающей греческую букву дельту, идет от медиальной лодыжки и расходится книзу веером к трем костям — таранной, пяточной и ладьевидной; латеральная состоит из трех пучков, идущих от латеральной лодыжки в трех разных направлениях: вперед — lig. talofibulare anterius, вниз — lig. calcaneofibulare и назад — lig. tabofibulare posterius.
По характеру своею строения голеностопный сустав представляет блоковидное сочленение. Движения происходят вокруг фронтальной оси, проходящей через блок таранной кости, причем стопа то поднимается кверху своим носком (разгибание), то опускается книзу (сгибание).
Амплитуда этих движений равняется 63 — 66°. При сгибании возможны также очень небольшие боковые движения, так как в этом положении более узкий задний участок блока таранной кости не так крепко охватывается вилкой костей голени. Наоборот, при разгибании эти движения совершенно невозможны вследствие того, что блок плотно ущемляется в вилке лодыжек.
Учебное видео по анатомии голеностопного сустава
Суставы стопы
2. В сочленениях между костями предплюсны, articulationes intertarseae, различают 4 сустава:
А. Подтаранный сустав, art. subtalaris, образован задними суставными поверхностями таранной и пяточной костей, представляющими в общем отрезки цилиндрической поверхности.
Б. Таранно-пяточно-ладьевидный сустав, art. talocalcaneonavicular, лежит кпереди от подтаранного и составляется из почти шаровидной головки таранной кости, соответствующей ей суставной впадины, образованной ладьевидной костью, суставной фасеткой на sustentaculum tali пяточной кости и lig. calcaneonaviculare plantare, заполняющей промежуток между sustentaculum и задним краем os naviculare и содержащей в своей толще слой волокнистого хряща, fibrocartilago navicularis.
Суставная капсула с тыльной стороны укреплена lig. talonaviculare и с подошвенной стороны lig. canacaneonaviculare plantare.
Между обоими названными суставами проходит костный канал — sinus tarsi, в котором залегает крепкая связка, lig. talocalcaneum interosseum, протягивающаяся между таранной и пяточной костями.
В. Пяточно-кубовидный сустав, art. calcaneocuboidea, образован обращенными навстречу друг другу суставными поверхностями пяточной и кубовидной костей. Он принимает участие в движениях подтаранного и таранно-пяточно-ладьевидного сочленений, увеличивая их объем. Art. calcaneocuboidea вместе с соседним с ним art. talonavicular описывается также под общим именем поперечного сустава предплюсны, art. tarsi transversa.
Кроме связок, укрепляющих art. calcaneocuboidea и art. talonavicularis в отдельности, поперечный сустав имеет еще общую обоим сочленениям связку, весьма важную по своему практическому значению. Это lig. bifurcatum — связка, которая задним своим концом берет начало на верхнем краю пяточной кости и затем разделяется на две части, из которых одна, lig. calcaneonaviculare, прикрепляется к заднелатеральному краю ладьевидной кости, а другая, lig. calcaneocuboideum, прирастает к тыльной поверхности кубовидной кости. Эта короткая, но крепкая связка является «ключом» поперечного сустава, так как только путем ее перерезки можно достигнуть широкого расхождения суставных поверхностей при операции вычленения стопы в названном суставе.
Г. Клиноладьевидный сустав, art. cuneonavicular, образован путем сочленения задних суставных площадок клиновидных костей с тремя фасетками дистальной суставной поверхности ладьевидной кости.
Что касается движений в artt. intertarseae, то здесь прежде всего происходит вращение пяточной кости вместе с ладьевидной и передним концом стопы вокруг сагиттальной оси с объемом движений в 55° (ось эта идет косо, вступая на тыльной стороне в головку таранной кости и выходя со стороны подошвы на боковой поверхности calcaneus).
При вращении стопы внутрь (пронация) приподнимается ее латеральный край, а тыл стопы обращается в медиальную сторону; наоборот, при вращении кнаружи (супинация) приподнимается медиальный край с обращением тыла стопы в латеральную сторону. Кроме того, здесь возможно приведение и отведение вокруг вертикальной оси, когда кончик стопы отклоняется от средней линии медиально и латерально.
Наконец, может быть еще разгибание и сгибание вокруг фронтальной оси. Движения вокруг трех осей совершаются и в art. talocalcaneonavicularis, являющемся сложным шаровидным суставом. Все эти движения невелики и обычно комбинируются вместе, так что одновременно с супинацией происходит приведение передней части стопы и небольшое сгибание, или же наоборот: пронация сопровождается отведением и разгибанием.
В целом же голеностопный сустав в сочетании с artt. intertarseae дает возможность большой свободы движений стопы по типу многоосного сустава.
3. Предплюсне-плюсневые суставы, artt. tarsometatarseae, соединяют кости второго ряда предплюсны с плюсневыми костями. Artt. tarsometatarseae — типичные тугие суставы, незначительная подвижность в которых служит для придания эластичности своду стопы. Отдельные суставные капсулы имеют сочленения I плюсневой кости и медиальной клиновидной, сочленения II и III плюсневых костей — с кубовидной. Предплюсне-плюсневые суставы подкрепляются посредством тыльных, подошвенных и межкостных связок, ligg. tarsometatarsea dorsalia, plantaria et cuneometatarsea interossea.
Межплюсневые суставы, artt. intermetatarseae, образуются обращенными друг к другу поверхностями плюсневых костей; их суставные щели часто сообщаются с полостью artt. tarsometatarseae. Суставы укреплены поперечно идущими ligg. metatarsea dorsalia, plantaria et interossea.
4. Сочленения костей пальцев:
А. Плюснефаланговые сочленения, artt. metatarsophalangeae, между головками плюсневых костей и основаниями проксимальных фаланг, по характеру устройства и связочному аппарату похожи на аналогичные сочленения кисти. Движения в суставах в общем такие же, как и на кисти в соответствующих сочленениях, но ограничены. Если не считать легкого отведения пальцев в сторону и обратного движения (приведение), то существует только разгибание и сгибание всех пальцев, причем разгибание совершается в больших размерах, чем сгибание, в противоположность тому, что мы имеем на кисти.
Б. Межфаланговые сочленения, artt. interphalangeae pedis, не отличаются по своему устройству от подобных же сочленений на руке. Нужно заметить, что часто дистальная и средняя фаланги на V пальце бывают сращены между собой костно.
Суставы стопы васкуляризуются из ветвей arcus plantaris и r. plantaris profundus a. dorsalis pedis. Венозный отток происходит в глубокие вены нижней конечности — vv. tibiales anterior et posterior, v. peronea.
Отток лимфы осуществляется по глубоким лимфатическим сосудам в nodi lymphatici poplitei. Иннервация капсул суставов обеспечивается ветвями nn. plantares medialis et lateralis u nn. peronei superficialis et profundus.
Ладьевидная кость ступни
Ладьевидная кость является составляющей частью свода стопы. Ее повреждение может привести к нарушению движений в голеностопном суставе и вызвать сильную боль. Поэтому важно уделять внимание своевременному лечению всех травм этой маленькой кости. При переломе необходимо наложить гипсовую повязку, а при вывихе поможет вправление и тугое бинтование эластичным бинтом.
Строение стопы
Ладьевидная кость является одной из самых мелких среди 26 костей в стопе, однако имеет очень важное значение. Именно к ней крепится сухожилие задней большеберцовой мышцы, которое выполняет функцию поддержки свода стопы. Ладьевидная кость относится к переднему отделу предплюсны и расположена рядом с кубовидной и тремя клиновидными, ближе к внутреннему краю. Все вместе они обеспечивают поддержку стопы в нужном положении.
Причины болей
Причиной появления неприятных ощущений в области локализации ладьевидной части являются повреждения стопы в виде перелома или вывиха. Они возникают как результат прямой (падение предмета на стопу) и непрямой травмы. Боли возникают также при ДТП или длительной чрезмерной нагрузки на ногу, которая бывает при профессиональном занятии спортом. Вывихи этого сочленения часто бывают у детей, так как у них недостаточно развито окостенение стопы. Иногда неприятные ощущения возникают из-за того, что в стопе вырастает добавочная ладьевидная кость. Это наследственное явление, которое проявляется в каждом поколении.
Вывих ладьевидного сустава
Чаще всего он происходит в результате подворачивания стопы. При этом таранная кость остается на месте, а ладьевидная вместе с кубовидной и пяточной передвигаются. Во время таких травм значительно страдает связочно-суставной аппарат. Происходят разрывы сухожилий, мышцы которых крепятся к стопе. Разрушается сосудистая стенка, что вызывает возникновение гематом и кровоподтеков.
У ребенка вывих этого образования связан с недостаточной крепостью и жесткостью соединений между костными образованиями нижней конечности.
Причины и симптомы
В результате травмирования сопоставление костей между собой значительно нарушается. Это вызывает сильную боль и отечность. Страдают преимущественно задние отделы. Это связано с особенностями локализации ладьевидной кости. Ступня при этом значительно деформируется, приобретая варусное искривление. Пассивные и активные движения в нижних отделах стопы ограничены, а часто полностью невозможны. Это связано с сильным болевым синдромом, который развился вследствие нарушения целостности связок и мышц, а также из-за развившейся гематомы мягких тканей.
Диагностика и лечение
Проводить вправление вывиха может только доктор травматолог. Перед процедурой проводится обезболивание больного участка с помощью наркоза и внутрикостной анестезии. Важно провести вмешательство в ближайшие сроки после травмы, ведь промедление позволит отеку и гематоме возрасти и захватить всю конечность. Это значительно затруднит сопоставление костей стопы между собой.
Перелом ладьевидной области
Эта травма нарушает функции всей нижней конечности, поскольку небольшая косточка находится в непосредственной близости к голеностопному суставу. Она травмируется часто в зимнее время года при скольжении и неудачном падении. Часто эта кость срастается неправильно, что связано с частым отсутствием адекватной диагностики и недостаточным лечением.
Причины и симптоматика
В группу риска развития перелома голеностопа и ступни можно отнести:
- пожилых людей, у которых нарушена трофика костных тканей;
- женщин в период после менопаузы;
- пациентов, имеющих избыточный вес;
- молодых, ведущих активный образ жизни людей.
При возникновении травмы ступня начинает стремительно отекать, а вся нижняя конечность сильно болит. При этом вверху стопы выпирает кость с выраженной деформацией. А также у пострадавшего обнаруживается значительная варусная деформация. Сразу после этого кожа в месте повреждения синеет, а активные и пассивные движения полностью невозможны.
Малейшее прикосновение к конечности при переломе вызывает сильную боль.
Способы лечения ладьевидной кости стопы
Когда повреждена ладьевидная кость стопы терапия включает в себя наложение гипсовой повязки. Процедура проводится в условиях стационара только квалифицированным травматологом. Через полтора месяца проводят контрольную рентгенографию. Она позволяет оценить степень и правильность сращение костей. Устранить боль сразу после травмы можно при помощи инъекций обезболивающих средств, которые применяются при необходимости.
Другие болезни
| Видео (кликните для воспроизведения). |
Добавочная кость, которая находится возле ладьевидной, является результатом наследственной аномалии строения стопы. Патологические образования чаще локализуются в левой ноге и иногда не вызывают никаких неприятных ощущений. Однако в случае больших размеров добавочной кости или если их присутствует много, то у человека возникает боль при длительной ходьбе или ношении неудобной обуви.
Источники
Уорралл, Дженнифер Артрит и другие болезни суставов. Все, что нужно знать / Дженнифер Уорралл. — М. : АСТ, Астрель, 2006. — 231 c.
Здоровье ног. Избавляемся от варикоза, тромбофлебита и артроза. — М. : Рипол Классик, 2011. — 192 c.
Синяченко, О. В. Диагностика и лечение болезней суставов / О. В. Синяченко. — М. : ЭЛБИ-СПб, Издатель А. Ю. Заславский, 2012. — 562 c.- Васильев, А. Ю. Лучевые методы исследования при эндопротезировании тазобедренного сустава. Руководство для врачей / А. Ю. Васильев. — М. : ГЭОТАР-Медиа, 2009. — 491 c.
- Рябков, Вадим Апоптоз лимфоцитов при ревматоидном артрите / Вадим Рябков. — Москва: Мир, 2011. — 156 c.

Добрый день! Я работаю ортопедом в государственной поликлинике 11 лет в г. Москва.
Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова;
Специальность: ортопед;
Стаж: 11 лет.