Содержание
- 1 Bookitut.ru
- 2 Цементный или бесцементный эндопротез тазобедренного сустава?
- 3 Что такое костный цемент?
- 4 Какой эндопротез тазобедренного сустава лучше? Цементный или бесцементный?
- 5 Коксартроз и физические нагрузки
- 6 Физкультура для новичков: 6 упражнений с минимальной нагрузкой на суставы
- 7 Диета при артрозе. Как снизить вес и не навредить организму
- 8 Весомая проблема. Как лишние килограммы разрушают суставы
Bookitut.ru
СНИЖЕНИЕ НАГРУЗКИ НА СУСТАВЫ
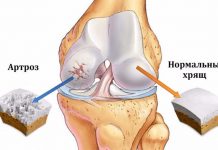
В начале заболевания по возможности необходимо снизить нагрузку на больные суставы. При артрозе тазобедренных, коленных и голеностопных суставов необходимо уменьшить такие виды двигательной активности, как бег, прыжки, поднятие и перенос тяжестей, приседания, быстрая ходьба, особенно по пересеченной местности, подъем в гору, ходьба по лестницам без опоры на перила, особенно вниз по лестнице. При всех этих видах деятельности на пораженные суставы действует сила, значительно превышающая вес тела, что является вредным для уже измененного хряща.
Прежде чем нагружать больные суставы, их надо сначала как следует подлечить, снять обострение и укрепить с помощью специальной гимнастики мышцы вокруг поврежденных суставов. Лишь потом можно переходить к активным повседневным действиям, постепенно наращивая нагрузку и ни в коем случае не допуская болевых ощущений.
Исследования показали, что минимальную нагрузку тазобедренный сустав испытывает при равномерной ходьбе в медленном темпе. Так, если при стоянии она составляет 80—100% веса тела, а при медленной равномерной ходьбе — 200—250% веса тела, то при быстрой ходьбе она повышается до 450%. При медленном беге она составляет уже 500% веса тела, при легком спотыкании — 720—870%. Зато при ходьбе с опорой на палочку нагрузка уменьшается на 20—40%. Еще больше разгружает сустав подъем вверх по ступенькам с опорой на перила. При спуске с лестницы вредная нагрузка на больные суставы, напротив, значительно возрастает. Также увеличивает нагрузку на больные суставы ног перенос тяжестей. Перенос тяжести в 10% от веса тела в одной руке приводит к увеличению нагрузки на сустав на 22%, а при распределении тяжести равномерно в двух руках — увеличивает нагрузку на обе ноги, по 9% на каждую.
Следует избегать фиксированных Поз, например длительного сидения или стояния в одной позе, сидения на корточках или в согнутом положении при работе на огороде. Такие позы ухудшают приток крови к больным суставам, вследствие чего ухудшается и питание хряща.
При поражении суставов рук следует ограничить перенос тяжестей, отжимание вручную тяжелых вещей, печатание на тугой печатной машинке, игру на музыкальных инструментах и т. п. В любом случае нужно выработать такой ритм двигательной активности, чтобы периоды нагрузки чередовались с периодами покоя, во время которых сустав должен отдыхать. Примерный ритм — 15—20 минут нагрузка, 5— 10 минут отдых. Разгружать суставы ног нужно в положении лежа или сидя. В этих же положениях можно выполнить несколько медленных движений в суставах (сгибание и разгибание суставов) для восстановления кровообращения после нагрузки. Кроме того, если позволяют условия, желательно использовать при передвижениях палочку или трость.
Опираясь на палку при ходьбе, больные артрозом тазобедренных, коленных и голеностопных суставов серьезно помогают своему лечению, поскольку палка принимает на себя 20—40% нагрузки, предназначенной суставу.
Однако чтобы от палочки был толк, ее важно подобрать четко по своему росту. Для того чтобы это сделать, встаньте прямо, опустите руки и измерьте расстояние от запястья (но не от кончиков пальцев) до пола. Именно такой длины и должна быть трость. Покупая палочку, обратите внимание на ее конец — желательно, чтобы он был снабжен резиновой насадкой. Такая палка амортизирует и не скользит, когда на нее опираются.
Помните, что если у вас болит левая нога, то палку следует держать в правой руке. И наоборот, если болит правая нога, держите палочку или трость в левой руке. Необходимо приучить себя переносить вес тела на палочку именно тогда, когда делаете шаг больной ногой. При сильном укорочении одной из ног при артрозе тазобедренного или коленного сустава желательно использовать стельку или подкладку под укороченную ногу. Подкладка поможет выровнять длину ног, предотвратит «припадание» на укороченную ногу при ходьбе и тем убережет сустав от удара, возникающего при «припадающем» шаге.
При артрозах коленных и голеностопных суставов можно пользоваться при движении и нагрузках ортезами — наколенниками и голеностопными фиксаторами. Они уменьшат нагрузку на больной сустав при ходьбе, при долгом стоянии и уберегут его» от повторных микротравм.
Ортезы продаются в ортопедических салонах, магазинах медтехники и иногда в аптеках. Носить их можно 2—4 часа подряд, а после необходимо снимать, чтобы восстановилось кровообращение в суставе. И конечно, нельзя оставлять ортез на суставе на ночь — долгое сдавливание кровеносных сосудов приведет к ухудшению состояния сустава.
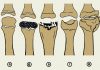
Цементный или бесцементный эндопротез тазобедренного сустава?
Отличие цементных и бесцементных моделей эндопротезов тазобедренного сустава заключается в принципе их фиксации. Бесцементные компоненты эндопротеза покрыты пористым или гидроксиапатитовым покрытием, устанавливаются в кость по методу «плотной посадки» и впоследствии кость врастает в поверхность импланта. Цементные эндопротезы фиксируются в кости специальным полимерным цементом, изготовленным из полиметилметакрилата.
Цементные и бесцементные компоненты эндопротеза тазобедренного сустава отличаются. Цементные ножки эндопротеза гладкие, а бесцементные – шероховатые. Цементные чашки изготавливаются из высокомолекулярного поперечно-связанного медицинского полиэтилена, а бесцементные делают из металлических сплавов с шероховатой наружной частью. Подробнее о том, какие бывают компонентны эндопротеза тазобедренного сустава вы можете прочитать в отдельной статье на нашем сайте (щелкните мышкой, чтобы перейти к этой статье).
Есть два компонента эндопротеза тазобедренного сустава, которые фиксируются к кости – ножка и чашка. Оба эти компонента могут быть цементными или бесцементными. Если один из них цементный, а другой – бесцементный, то такой эндопротез называют гибридным или реверс-гибридным.
Что такое костный цемент?
Костный цемент используется в медицине уже более 50 лет, и он находит себе применение не только в эндопротезировании для фиксации компонентов эндопротеза к кости, но и в других специальностях (для пластики тел позвонков, в стоматологии и т.д.). Костный цемент заполняет пространство между эндопротезом и костью и формирует эластичную зону, которая работает не только как амортизатор, поглощающий удары, но и равномерно распределяет нагрузку по всей кости, окружающей эндопротез. Равномерное распределение нагрузки от эндопротеза к кости особенно важно для ножки эндопротеза тазобедренного сустава, которая, как правило, имеет неидеальную адаптацию своей формы к форме канала бедренной кости, что приводит к появлению зон повышенной и сниженной нагрузки (неравномерное распределение сил).
Костный цемент по своей химической сути является плексигласом, или, точнее, полиметилметакрилатом. Иногда костный цемент называют акриловым цементом. Впервые полиметилметакрилат в медицине применили в 1940-х годах для заполнения дефекта костей лицевого черепа. Оказалось, что полиметилметакрилат прекрасно уживается с тканями человека (тканевая совместимость), другими словами, ученые наконец-то нашли материал, который можно успешно использовать в костной хирургии, а ведь попытки найти такой материал велись еще в конце 19 века.
В настоящее время в мире ежегодно выполняется несколько миллионов цементных эндопротезирований суставов и такой способ фиксации эндопротеза очень надежен, а сама конструкция – долговечна.
Костный цемент, который используется для эндопротезирования тазобедренного сустава, поставляется в коробке, внутри которой есть пакетик с порошком (преполимеризованный полиметилметакрилат в смеси с аморфным порошком-инициатором) и ампула с жидкостью (метилметакрилат мономер, стабилизатор, ингибитор).
Две дозы костного цемента: ампулы с жидкостью (метилметакрилат мономер, стабилизатор, ингибитор) и порошок, высыпанный из двух пакетов (преполимеризованный полиметилметакрилат в смеси с аморфным порошком-инициатором)
На операции жидкость из ампулы выливают в порошок и перемешивают, после чего начинается процесс полимеризации – цемент сначала становится жидким, как тесто, а через 5-8 минут он твердеет. На ощупь затвердевший цемент напоминает камень, но в опытах с большой нагрузкой он ведет себя как твердая резина, т.е. обладает свойствами эластичности, амортизируя нагрузки.
Костные цементы различаются по вязкости (низкая, средняя и высокая).
Во время полимеризации костный цемент разогревается, причем чем толще слой цемента, тем выше эта температура. В эксперименте температура полимеризации достигает 120-140 градусов, но в теле человека она обычно повышается до 70-80 градусов за счет того, что толщина цементной мантии редко превышает 5 мм и, кроме того, цемент охлаждает кровь.
Важной особенностью костного цемента является то, что в него до полимеризации можно добавить порошок антибиотика, который в некоторых случаях снижает вероятность развития инфекционных осложнений.
Костный цемент выпускают те же фирмы, что и эндопротезы тазобедренного сустава (Zimmer, DePuy, Stryker, Smith&Nephew, Biomet, Aesculap и др.).
Крайне редко в процессе полимеризации цемента в организме может возникнуть грозное осложнение – синдром имплантации костного цемента, который проявляется в резком падении артериального давления, аритмии. К счастью, вероятность этого осложнения очень мала и по научным данным составляет 0,06-0,1%. Подробнее об этой проблеме интересующиеся могут почитать в статье Британского Журнала Анестезии.
Какой эндопротез тазобедренного сустава лучше? Цементный или бесцементный?
Сейчас, к сожалению даже от многих хирургов можно услышать, что цементный эндопротез это плохо, а бесцементный – хорошо. На самом деле это не так. Цементные и бесцементные эндопротезы тазобедренного сустава неодинаковы, и каждый из ниж имеет свои плюсы и минусы. И если хирург говорит о том, что цементный эндопротез это плохо, то он либо лукавит, либо вообще не разбирается в эндопртезах. Во-первых, цементное и бесцементное эндопротезирование тазобедренного сустава зарождалось, формировалось и совершенстовалось практически обособленно друг от друга, цементное эндопротезирование преобладает в Европе (особенно Швеция, Норвегия, Великобритания), а бесцементное преобладает в США. В последние 10-15 лет эти шкаолы эндопротезирования смешиваются и в в Европе стали активнее использовать бесцементное эндопротезирование, а в США – цементное.
Например, в Швеции в 2005 году более 90% всех эндопротезирований тазобедренного сустава выполняется с использованием костного цемента, а в 2009 – более 80%. В Великобритании сейчас около 70% устанавливаемых эндопротезов являются цементными, и только 30% — бесцементными.
Согласитесь, что если в Великобритании и в Швеции цементное эндопротезирование используется так часто, то, скорее всего, оно не так уж и плохо, и не стоит так ругать цементные эндопротезы и думать что они плохие.
Данные шведского регистра эндопротезирования, который ведется с 1967 года. Используются цементные, бесцементные эндопротезы, гибридные (цементная ножка и бесцементная чашка), реверс-гибридные (цементная чашки и бесцементная ножка) и поверхностное (замена только части головки бедренной кости с сохранением шейки бедренной кости).
Еще раз повторимся, что у цементных и бесцементных эндопротезов есть свои сильные и слабые стороны, свои плюсы и минусы, и выбирать цементный или бесцементный эндопротез стоит индивидуально.
Возраст. Чем старше пациент, тем более предпочтительно цементное эндопротезирование. С возрастом прочность кости постепенно снижается (появляется остеопороз), и в таком случае лучше цементная фиксация.Четких границ, которые бы говорили о том, что, например, всем старше 60 лет нужно цементное эндопротезирование, не существует. В некоторых случаях цементный эндопротез будет оптимальным и у 40-летнего, а в другом случае и в возрасте 80 лет может подойти бесцементный эндопротез.
Пол. Прочность кости сильнее снижается у женщин из-за послеменопаузального остеопороза, поэтому цементный эндопротез предпочтителен женщинам после менопаузы. С другой стороны, если эндопротезирование выполняется на фоне артроза, то как правило, плоность кости в таком случае наоборот повышена.
Форма канала бедренной кости. Чем шире канал и чем тоньше стенки бедренной кости, тем более предпочтительно цементное эндопротезирование.
Чаще цементное эндопротезирование выполняется при переломах шейки бедра у пожилых, еще более оно актуально при несросшихся переломах шейки бедренной кости, незаменимо цементное эндопротезирование и в том случае, если оно выполняется на фоне инфекционных процессов, например, после остеомиелита (гнойного поражения кости), так как в цемент можно добавить антибиотик.
Три типа формы канала бедренной кости и качества стенок. Тип А- узкий канал с толстыми стенками («бутылка шампанского»), тип В – широкий канал и средние по толщине стенки. Тип С – тонкие, хрупкие стенки и широкий канал. Цементный протез предпочтителен при типе С.
Конечно же, определять предпочтительный способ фиксации (цементный или бесцементный) в каждом индивидуальном случае должен врач.
Плюсы
Минусы
Цементный
эндопротез
- Дешев;
- Меньше стресс-шилдинг, равномернее распределяет нагрузку;
- Меньше риск перелома кости;
- В цемент может быть добавлен антибиотик для профилактики осложнений;
- Лучше подходит к деформированной бедренной кости.
- Нет вариантов выбора пары трения – только металл-полиэтилен;
- Сложнее выполнять ревизионные операции.
Бесцементный
эндопротез
- Есть возможность выбрать пару трения;
- Легче выполнять ревизионные операции;
- Теоретически более долговечен за счет врастания кости.
- Дорог;
- Больше стресс-шилдинг;
- Больше риск перелома кости при операции;
- Риск недопогружения чашки.
- Больше вероятность инфекционных осложнений у пациентов с факторами риска (ревматоидный артрит, сахарный диабет, анемия и др.)
Автор статьи – кандидат медицинских наук Середа Андрей Петрович
Коксартроз и физические нагрузки
Заниматься скандинавской ходьбой, ходить по лестнице, ездить на велосипеде или использовать велотренажер при коксартрозе тазобедренного сустава не запрещено. Умеренные физические нагрузки способствуют улучшению самочувствия и приостановления прогрессирования артроза бедренных суставов. Не все виды спорта разрешены при таком заболевании. Какими упражнениями можно заниматься, а чего делать нельзя решит врач, учитывая индивидуальные особенности организма и степень развития болезни.
Можно ли заниматься спортом?
При артрозе тазобедренных суставов в качестве вспомогательного лечения физические нагрузки необходимы. Благодаря работе определенных групп мышц налаживается кровоснабжение и питание пораженных участков. Это способствует приостановлению прогрессирования патологии и восстановлению поврежденных участков. Но не все виды нагрузок обладают терапевтическим свойством. Интенсивные движения, удары, резкие повороты или поднятие тяжестей негативно скажется на состоянии больного сустава. Поэтому если у человека стоит диагноз «коксартроз тазобедренного сустава», от таких видов спорта нужно будет навсегда отказаться.
Польза физических нагрузок при коксартрозе
Физические нагрузки необходимы всем людям. Они предотвращают развитие дегенеративно-дистрофических патологий, помогают человеку всегда быть в тонусе, контролировать вес. Даже если диагностирован артроз 3 степени, спортивная нагрузка все равно необходима. Она не даст атрофироваться суставным структурам, предотвратит формирование контрактур, нормализует функционирование сустава.
Все тренировки в период восстановления должны проводиться под наблюдением физиотерапевта. Благодаря подсказкам и советам, человек сможет научиться самостоятельно контролировать интенсивность занятий. Тогда поход в тренажерный зал станет необязательным, потому что тренироваться можно будет самому, дома.
Чем заниматься?
Становимся на лыжню
Хождение по снегу с помощью лыж помогает разгрузить тазобедренный сустав. Скольжение по лыжне уменьшает количество шагов, благодаря этому собственный вес не так нагружает нижние конечности. Но прежде чем начать заниматься лыжным спортом, важно ознакомиться с такими правилами:
- Ездить разрешено только по ровной дороге, поэтому от горных лыж придется отказаться.
- Сначала не стоит ездить долго, по мере нормализации состояния длительность прогулок можно увеличивать.
- Если человеку диагностирован коксартроз, но до этого он не умел кататься на лыжах, от занятий лучше отказаться.
Вернуться к оглавлению
Легкий бег
Бегать можно на 1—2 стадии коксартроза. На более поздних этапах подвижность сустава ограничивается, поэтому человеку трудно будет заниматься беговым видом спорта. Рекомендуется легкий бег или медленная ходьба, но если человек во время занятий ощущает боль или дискомфорт, дальнейшие тренировки стоит согласовать с доктором.
Катание на велосипеде
При кручении педалей стимулируются мышцы тазобедренного сустава, это способствует активации кровообращения и питания сочленения. Благодаря такому эффекту функциональность конечности улучшается, проходят боли и скованность. Если погода сырая и холодная, рекомендуется заниматься на велотренажере. Лучше выбирать модель горизонтального типа со спинкой. Это предотвратит лишнюю нагрузку на позвоночник и суставы. Хорошо зарекомендовал себя при коксартозе эллиптический тренажер, на котором сидеть не нужно. Все движения размеренные, и выполняются в стоячем положении.
Аквааэробика
Плавание в бассейне и занятия под водой благоприятно сказываются на состоянии опорно-двигательного аппарата, особенно такой эффект актуален при диагнозе «коксартроз». Чтобы аквааэробика приносила пользу, тренироваться и плавать важно под контролем тренера. Учитывая вид болезни, он сможет подобрать оптимальные упражнения, которые помогут нормализовать состояние и ускорить выздоровление. Аквааэробика противопоказана людям с сердечно-сосудистой патологией, психологическими отклонениями, а также при обострении дегенеративно-деструктивных заболеваний.
Йога при коксартрозе благоприятно влияет на состояние не только суставных структур. Она оказывает оздоровительный эффект для всего организма. Правильно выполненная растяжка и ровное дыхание во время асан способствует разогреву мышц, активации кровообращения и ускорению регенерации пораженных тканей. Но если выполнять упражнения неправильно, состояние ухудшается. Поэтому чтобы избежать осложнений, тренироваться стоит вместе с мастером, ознакомленным с диагнозом.
Можно ли заниматься фитнесом?
Занятия не запрещены, но основная их часть должна быть статическими, то есть напряжение мышц присутствует, однако движений телом и конечностями нет. К статическим упражнениям относят:
Больным не запрещено делать планку.- полуприседание на 2/3 и задерживание в этом положении;
- упражнение планка: прямая, боковая и обратная;
- стойки в боковых выпадах и наклонах вперед;
- неполная ласточка;
- поочередное отведение и задержание в неподвижном положении выпрямленных ног.
А вот от интенсивных занятий фитнесом стоит отказаться. Чрезмерная нагрузка может спровоцировать осложнения, с которыми потом бороться будет намного сложнее.
Запрещенные виды спорта
При коксартрозе тазобедренного сустава стоит навсегда отказаться от таких разновидностей спорта:
- баскетбол;
- волейбол;
- хоккей;
- быстрый бег;
- прыжки с высоты;
- большой теннис;
- катание на коньках, в том числе роликовых;
- горные лыжи;
- скейтборд.
Все эти виды спорта отличаются высокой травматичностью и резкими движениями. При коксартрозе такие нагрузки строго запрещены. Они негативно влияют на больной сустав, еще больше разрушая и деформируя его. Но не стоит отказываться от спортивных занятий. При любом заболевании можно подобрать оптимальный комплекс упражнений, которые будут способствовать выздоровлению и улучшению состояния.
Физкультура для новичков: 6 упражнений с минимальной нагрузкой на суставы




| Видео (кликните для воспроизведения). |

ДЕВИЗ «Быстрее, выше, сильнее» хорош для молодых или тех, кто уже год-два как втянулся в физкультуру. Начиная худеть, мы, как правило, уже несколько лет прожили с лишним весом. Мы уже давно подвергаем гипернагрузке и позвоночник, и суставы, из-за этого имеем предрасположенность к остеохондрозу, остеоартрозу, плоскостопию.
Соответственно, нам нужны такие упражнения, в которых минимальна осевая нагрузка на суставы. Проще говоря, упражнения с опорой на стену, стул, хореографический станок, сидя или лежа.
Обратите внимание: даже старые, памятные по школьной физкультуре упражнения теперь могут оказаться небезопасны!
Отложить до лучших времен
1. Наклоны вперед. Мышечный корсет позвоночника у человека, который не занимается спортом, постепенно атрофируется. Сохраняется этот корсет лишь у тех, кто много ходит, но никак не у тех, кто ведет сидячий образ жизни. С такими мышцами спины начинать делать наклоны, да еще и с отягощениями или стараясь, по старой памяти, достать пальцами пол, – нельзя! Весьма вероятно таким образом добиться выпадения позвоночного диска или получить его грыжу с защемлением нервного корешка. Соответственно, начинать лучше не с наклонов, а с укрепления мышц спины.
Например, лежа на животе отрывать плечи и грудь от пола, то есть делать упражнение по сути обратное наклонам.
2. Наклоны в стороны. Это упражнение станет менее опасным, если при его выполнении вы жестко зафиксируете бедра. То есть не будете поворачивать таз в сторону наклона вслед за корпусом, все движение будет происходить лишь в талии и выше. Дело в том, что, когда ступня стоит на полу, а бедра поворачиваются в сторону, происходит совершенно неестественное скручивание в коленном суставе. Природа не предназначила его для того, чтобы мы в нем поворачивали ногу, работа колена – сгибаться и разгибаться в одной плоскости. При повороте в нем возникает гипернагрузка на мениск (хрящевую прокладку). Если у человека мениск и связки ослаблены или слегка изношены, а у полных это почти всегда имеет место независимо от возраста, неестественное движение с большой вероятностью порвет мениск и связки.
3. Повороты корпуса в стороны. Обычно их делают с палкой на плечах или в наклоненном положении корпуса (школьная «мельница»). Главный риск в том, что крутить корпусом стараются подолгу и часто. Между тем позвоночник для длительных крутящих движений природой не предназначен, максимум – повернуться к собеседнику. Если же делать повороты с размаха и подолгу, это может спровоцировать воспалительный процесс в мелких суставах позвоночного столба. Впрочем, если амплитуда невелика, таз и бедра зафиксированы, как в предыдущем упражнении, и повторений немного – делать повороты можно.
4. Приседания с различной постановкой ног (широко или одна впереди другой…). Это один из лучших способов создать красивую форму ног и ягодиц, но одновременно и мощная нагрузка на коленный, голеностопный и тазобедренный суставы. А это те самые суставы, которые у полных людей и так перегружены! Как быть? Главное – не приседать слишком низко, так, что углы в этих суставах становятся меньше 90°. Слишком острые углы приводят к тому, что кости сильно давят на хрящи и растягивают связки, что может привести к травме. Возьмите за правило приседать неглубоко. Или же используйте опору: чем ближе к прямому углу подходят ваши колени во время упражнения, там сильнее опирайтесь на стул или стену.
5. Выпады с чередованием ног. Имеется в виду упражнение, когда вы поочередно выставляете вперед то одну, то другую ногу, приседая на каждой. Тут главный риск – вот в этих самых постоянных чередованиях. Поза с выставленной далеко вперед ногой сама по себе неустойчива, а если еще и менять ноги постоянно – для начинающего уж точно слишком большая нагрузка. Высок риск упасть, подвернуть голеностоп, перегрузить тазобедренный сустав. Но главное, при такой динамике полный человек больше сосредотачивается на смене ног, чем на самом приседании. Итак, не надо ничего чередовать. Примите устойчивую позу, а еще лучше – обопритесь на стул или кресло. Это будет безопасно и максимально полезно.
6. Полное выпрямление коленей. Этого особенно требуют добиваться при растяжке задней поверхности бедра стоя или сидя. Да и в исходных положениях для наклонов часто указывают: «колени выпрямить». На самом деле абсолютно прямые колени – не физиологичное положение. В норме, даже когда вы сидите, вытянув ноги, колено должно быть чуть согнуто. А у полных людей, между прочим, как правило, имеется остеоартроз коленных суставов. Неестественное выпрямление колена «через не могу» почти наверняка спровоцирует обострение или дальнейшее развитие этого остеоартроза, разрыв мениска или связок. Так что не надо слушать никаких экстремальных «полностью выпрямить!», разгибаем колено настолько, насколько это доступно, и ни в коем случае не давим на него для более полного вытягивания. Постепенно регулярные занятия улучшат микроциркуляцию крови в суставах, и амплитуда движений увеличится.
Правила безопасности
| Кстати | |
|---|---|
| Коленные суставы – первая мишень для травм. Поэтому, прежде чем заниматься фитнесом, укрепите их мышцы и связки простыми упражнениями. | |
1. Медленно поднимайте прямую ногу лежа или сидя в кресле. Спину обязательно прижмите к опоре, руками можете опираться на подлокотники. Это укрепляет четырехглавую мышцу бедра.
2. Сядьте на стол или высокий стул так, чтобы ноги висели и не доставали до земли. Плавно поболтайте разгруженными ногами. Особенно хорошо болтать ногами в воде. Это разгружает мениски и укрепляет связки.
Выбирая комплекс упражнений или делая уже избранный, придерживайтесь простых и понятных рекомендаций.
У малоподвижных людей мышцы развиты слабо, их место за несколько лет заняла жировая ткань. Между тем стабильность коленному суставу дает четырехглавая мышца бедра (квадрицепс). Это одна из самых крупных мышц нашего тела, расположенная на передней поверхности бедра. Если она слаба, как у многих, вся нагрузка идет на бедренную кость, которая в свою очередь травмирует и патологически изменяет коленный сустав, да и сама может пострадать. Начинать с больших нагрузок стоя, с полной опоры на ноги, не стоит. Для приседаний используйте опору. Или укрепляйте квадрицепс сидя: вытяните ноги перед собой и сгибайте в колене.
Главное правило заботы о суставах: сначала «подкачайте» мышцы, тогда они снимут давление с костей, хрящей и связок и тем самым обезопасят суставы от травм и ухудшений. Идеально, когда мышцы работают, а суставы разгружены.
Лучший способ – упражнения в воде. Похожего эффекта можно добиться, делая упражнения лежа и сидя на надувном мяче или надувном же матрасе. Или занимаясь верховой ездой – при сидении на лошади давление на ваши суставы частично амортизируют мышцы животного.
Занимаясь дома, начинайте с упражнений не для всего тела, а на разные группы мышц (отдельно мышечные группы передней, задней, боковой и внутренней поверхности бедер, отдельно ягодицы, плечи, грудь, спина, живот, руки). Из нагрузок для всего тела поначалу доступны лишь плавание и обычная ходьба. Упражнения на все тело можно вводить через 3–6 месяцев занятий.
Выбирайте те упражнения, при которых движение в суставе дается вам комфортно. Если вам силой приходится «продавливать» сустав в положение, которое требуется, – не делайте этого! Или остановитесь на том, как удалось согнуться, или замените чем-то похожим, но доступным. Иначе рискуете навсегда распрощаться и с физкультурой, и со стройностью.
Диета при артрозе. Как снизить вес и не навредить организму







Секрет похудения давно открыт: необходимо, чтобы организм расходовал больше энергии, чем получал. Другими словами, нужно меньше есть и больше двигаться. Вот тут и возникают проблемы…
Диета может навредить
Любой худеющий в первую очередь старается сесть на диету. Выбрать сегодня ее вроде бы несложно – систем похудения десятки, если не сотни. Но, увы, тем, у кого есть проблемы с суставами, большая часть из них не подходит.
Существует немало факторов риска развития артроза. Один из важнейших – нарушение питания внутрисуставного хряща. Недополучая необходимых ему веществ, он не может своевременно восстанавливаться, и в нем начинают преобладать процессы разрушения. Если на этом фоне «посадить» организм на голодный паек, ситуация будет лишь усугубляться.
Страдающим артрозом категорически не подходят монодиеты – похудение на гречке, кефире, твороге, овощах. Не годятся и системы, предполагающие перекосы в меню – низкоуглеводная диета Дюкана или «кремлевка», безжировая диета, вегетарианство. Важно избегать экстремальных низкокалорийных диет, при которых общая энергетическая ценность дневного рациона составляет менее 1200 ккал.
Как быть?
Использовать мягкие диетические системы. Одна из оптимальных – грейзинг, проще – дробное питание. Эта диета предполагает, что человек должен есть не реже чем каждые два часа, но небольшими порциями. Такой подход позволяет избежать чувства голода, а значит, и переедания, помогает поддерживать активность обмена веществ и дает возможность без лишних усилий сократить калорийность рациона.

Конечно, при этом важно правильно выбирать продукты. До минимума сократите потребление сладостей и сахара, откажитесь от фастфуда, отдавайте предпочтение нежирным сортам мяса и обезжиренным молочным продуктам. Включите в меню больше овощей и фруктов, не забывайте о крупах. В совокупности с дробным питанием это позволит планомерно терять примерно полкило в неделю – именно такой темп считается физиологичным.
Не всякий фитнес безопасен
Для похудения нужны аэробные тренировки: ходьба, бег, активные игры. Во время таких занятий задействуется много мышц, увеличивается число сердечных сокращений, организм насыщается кислородом, тратит много энергии, расходует жировые запасы.
При этом у человека должен быть хороший тонус мышц, ведь жир сгорает именно в мышечных клетках. А для этого нужны силовые нагрузки: различные приседания, упражнения с отягощением, например, гантелями. Для здорового человека подобрать адекватную комбинацию аэробной и силовой нагрузки не составляет труда. А вот на фоне артроза многие упражнения становятся небезопасными.
Так, при артрозе опорных суставов (голеностопного, коленного, тазобедренного) запрещены прыжки, бег, аэробика, степ-аэробика, быстрые танцы. Во время них сустав испытывает большую нагрузку, что ускоряет износ хряща. В итоге болезнь прогрессирует, хотя вес может и снижаться.
Не подходят тем, кто страдает артрозом, и силовые нагрузки, связанные с подъемом тяжестей, резкими движениями, рывками. Больным коленям вредны приседания, тазобедренным суставам – резкие отведения ног.
Как быть?
Подберите тренировку, которая поможет расходовать энергию и при этом не перегрузит суставы. Лучший вариант – занятия в бассейне: плавание и аквааэробика. В воде давление на суставы значительно снижается, мышцы тренируются и укрепляются. При этом за час активного плавания тратится около 500 ккал.
Можно чередовать посещение бассейна с ходьбой. Только подберите удобную обувь! Допустимы и велотренировки. Но кататься нужно по ровной дороге, избегая тряски.
Для укрепления мышц необходима специальная гимнастика, которую рекомендуют больным артрозом. Ее выполняют сидя или лежа, без резких движений. Конечно, она «прокачивает» мышцы не так быстро, как упражнения с гантелями. Но, если выполнять гимнастику ежедневно, со временем можно получить хороший результат.

Избавление от лишнего веса – важнейшее звено в терапии артроза, ведь избыточная масса тела увеличивает нагрузку на больные суставы не только во время движения, но и в покое. У пациентов, которые смогли похудеть, болезнь прогрессирует гораздо медленнее, чем у тех, у кого это не получилось. Однако у медали есть и другая сторона. Если пустить заболевание на самотек, похудение вряд ли вообще станет возможным. Когда сустав сильно болит, выполнение даже самых простых упражнений превращается в пытку. К тому же на фоне плохого самочувствия хуже переносятся ограничения в питании, сложнее уменьшить калорийность, отказаться от лакомств (ведь такая еда – своего рода антидепрессант, способный немного притупить болевые ощущения).
Поэтому действовать нужно сразу в двух направлениях: стараться снизить вес и проводить лечение основного заболевания. Всем пациентам с артрозом назначают средства из группы хондропротекторов, которые тормозят разрушение хряща. В состав таких лекарств входят вещества глюкозамин и хондроитин сульфат (или их комбинация), которые способствуют увлажнению хряща, повышают его эластичность, улучшают питание, активизируют в нем восстановительные процессы. Такие средства обладают обезболивающим эффектом, который развивается спустя некоторое время после начала приема. Благодаря всем этим качествам они существенно улучшают самочувствие при артрозе и увеличивают ресурсы суставов. А это позволяет поддерживать активность и хорошее настроение, нужное для похудения.
Весомая проблема. Как лишние килограммы разрушают суставы







Непосильная ноша
Как правило, избыточный вес создаёт дополнительную нагрузку на суставы, влияет на опорно-двигательный аппарат, в особенности на позвоночник, тазобедренные и коленные суставы. Оно и понятно: попробуйте пару часов поносить в руках ведро воды и почувствуете, как будут уставать ваши суставы. А ведь у многих людей с избыточной массой тела дополнительный вес измеряется не одним таким ведром!
Специалисты давно подсчитали: каждые лишние 500 г веса увеличивают нагрузку на позвоночник и суставы, способствуя более скорому развитию их дегенеративно-дистрофических изменений, при которых в первую очередь страдает хрящевая ткань, покрывающая поверхность сустава.
По мере разрушения и истончения межсуставного хряща страдают и окружающие сустав ткани (синовиальная оболочка, прилегающая кость, мышцы). Если этот процесс не остановить, дело может закончиться хроническим болевым синдромом, а в конечном счёте протезированием пострадавшего сустава.
Важные шаги
Если вы страдаете лишним весом (см. таблицу), вас беспокоит боль в спине и суставах, важно незамедлительно принимать меры по уменьшению массы тела. Для этого достаточно совершить ряд простых, но довольно действенных шагов.
Шаг 1. Наладить питание.
Его принципы просты: нужно максимально сократить потребление соли (не более 3–5 г в сутки), простых углеводов (сахар и сладости), алкоголя, жиров (жирного мяса, рыбы, птицы с кожей, сала, колбасных изделий, растительного и сливочного масла, жирных молочных продуктов, консервов, майонеза, кондитерских изделий).
Можно также несколько уменьшить порции и питаться дробно – часто и понемногу, избегая чувства голода, который заставляет нас переедать. Кстати, по той же причине основной приём пищи лучше перенести на утро и день, а не на вечер, как это принято у многих работающих граждан.

Шаг 2. Соблюдать адекватную физическую активность.
Оптимальный вариант – ходьба в быстром темпе (желательно не менее 10 тысяч шагов в день и никак не менее 150 мин. в неделю) и плавание (в воде происходит увеличенная отдача тепла, поэтому полезны как плавание 40–50 минут, так и упражнения в воде, схожие с ритмической гимнастикой).
Кстати, при избыточном весе нежелательно заниматься беговыми и прыжковыми видами спорта: это лишь усилит нагрузку на суставы. При этом, чтобы эффективно избавиться от жировых запасов, нужно увеличить физические нагрузки за счёт продолжительности и объёма занятий, а не за счёт роста их интенсивности.
Шаг 3. Начать курсовой приём хондропротекторов.
Пока лишний вес не нанёс серьёзного урона вашим суставам, нужно как можно раньше начать приём медленнодействующих комбинированных хондропротекторов – препаратов, которые являются не только строительным материалом для суставного хряща, но и стимулируют его регенерацию (восстановление), что позволяет затормозить развитие и прогрессирование остеоартроза.
Проверь себя!
Есть ли у вас лишние килограммы? Это можно рассчитать по формуле ИМТ – индекса массы тела.
ИМТ = ваш вес (в кг), разделённый на рост (м) в квадрате.
Например: при весе 70 кг, росте 1,7 м индекс массы тела должен составлять 70:2,89, то есть 24,9.
| Видео (кликните для воспроизведения). |
Другим признаком ожирения считается окружность талии. У женщин этот показатель не должен быть более 80 см, у мужчин – не более 94 см.
Источники
Вологодина, Н. В. Артрит. Лечение народными средствами / Н. В. Вологодина. — М. : Феникс, 2006. — 256 c.
Романова, Марина Юрьевна Подагра, радикулит, артроз. Проверенные рецепты и лечебное питание для сохранения здоровья суставов / Романова Марина Юрьевна. — М. : Виват, 2017. — 918 c.
Евдокименко, П. В. Артроз тазобедренных суставов. Исцеляющая гимнастика / П. В. Евдокименко. — М. : Оникс, Мир и Образование, 2013. — 150 c.- Кучанская, Анна Артрит / Анна Кучанская. — М. : ИГ «Весь», 2014. — 442 c.
- Зборовская, И. А. Ревматические заболевания в практике врача: моногр. / И. А. Зборовская. — М. : Медицинское информационное агентство, 2011. — 672 c.


Добрый день! Я работаю ортопедом в государственной поликлинике 11 лет в г. Москва.
Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова;
Специальность: ортопед;
Стаж: 11 лет.