Содержание
- 0.1 Анестезия при артроскопических оперативных вмешательствах на коленном суставе
- 0.2 Наркоз при артроскопии коленного сустава
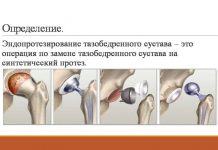
- 0.3 Операция по замене тазобедренного сустава
- 0.4 Наркоз при замене тазобедренного сустава
- 0.5 Правила выбора анестезии при эндопротезировании тазобедренного сустава
- 1 Какой наркоз делают при артроскопии коленного сустава?
Анестезия при артроскопических оперативных вмешательствах на коленном суставе
Унту Ф.И., Руденко М.И., Пасько В.Г., Андрюшкин В. Н., Аксенов Ю.В., Зубарев П.Г., Кожинов С.И., Колобаева Е.Г., Рузинская С.В.
Главный военный клинический госпиталь имени академика Н.Н.Бурденко.
Артроскопические оперативные вмешательства из-за низкой инвазивности и травматичности получают все большее распространение. Вместе с тем, проблемы анестезиологического обеспечения подобных операций на коленном суставе продолжают дискутироваться.
Нами проведен анализ 852 анестезий при артроскопических оперативных вмешательствах у 802 больных в возрасте от 16 до 68 лет, выполненных по поводу травматических повреждений и заболеваний коленного сустава на протяжении последних 10 лет.
1) Общая анестезия с миорелаксацией и ИВЛ создает превосходные условия для работы хирурга. Однако громоздкость схемы ее проведения, нежелательные эффекты, связанные с интубацией трахеи, а порой и осложнения, необходимость тщательного наблюдения за больным в послеоперационном периоде, высокие экономические издержки, позволяют считать возможность ее применения только по особым показаниям.
2) Общая внутривенная анестезия современными анестетиками (диприван, дормикум, анальгетик) на самостоятельном дыхании или ИВЛ (лучше с подачей ингаляционнных анестетиков) через ларингеальную маску создает удовлетворительные условия работы хирурга, однако не у всех больных устраняет напряжение мышц. По этой причине, для достижения миорелаксации, одному из наших пациентов потребовалось однократное введение мивакрона в дозе О.2 мг / кг м.т. Тем не менее, данный метод анестезии приемлем при выполнении оперативных вмешательств в стационаре одного дня.
3) Эпидуральная анестезия показана у геронтологических больных, т.к. позволяет титровать дозу местного анестетика до достижения необходимого эффекта, уменьшая тем самым риск передозировки и возникновения резких гемодинамических реакций. Вместе с тем, необходимость эпидуральной катетерной инвазии, длительность подготовительного периода, а иногда и «мозаичность» распространения анестезии, ограничивают широкое применение метода.
4) Внутрисуставное введение анестетика с послойной анестезией поверхностных слоев может быть успешно использована только при малоболезненных артроскопических вмешательствах (например, удаление свободных тел сустава). Главное достоинство метода заключается в том, что этот метод выполним хирургом.
5) Периферическая регионарная анестезия при анестезии коленного сустава успешна, если удается анестезировать зону иннервации четырех нервов на бедре (седалищный, бедренный, запирательный и латеральный кожный нерв бедра). Существенную помощь в идентификации топографии нервов оказывает применение электронейростимулятора, что увеличивает шанс успешной анестезии в этой области до 87-90 %. Хорошая миорелаксация, достигаемая регионарной анестезией, возможность выполнения ее оперирующим хирургом, имеющим соответствующую подготовку в этой области обезболивания, знающим характер возможных при этом осложнений, имеющим навыки в оказании помощи при их возникновении, открывает хорошие перспективы выполнения анестезии в условиях нехватки анестезиологических кадров. Указанный метод вполне применим в стационаре одного дня.
6) Субарахноидальная анестезия, несомненно, является основным методом анестезии при оперативных вмешательствах на коленном суставе. При краткосрочных операциях можно успешно применять 2% раствор лидокаина, а при вмешательствах продолжительностью более 1.5 часов – 0.5% раствор изобарического или гипербарического спинального маркаина. Использование гипербарического раствора маркаина при оперативных вмешательствах на коленном суставе может считаться предпочтительней, если состояние больного позволяет его позиционировать на операционном столе на стороне больной конечности во время выполнения анестезии.
Однако, несмотря на усовершенствование техники выполнения, улучшение инструментального и медикаментозного обеспечения, субарахноидальная анестезия способна в считанные секунды вызвать тяжелые гемодинамические осложнения, если имеется гиповолемия. Указанный метод, равно как и эпидуральная анестезии, а также все методы, предусматривающие выключения сознания, могут быть применены только опытным анестезиологом.
Наркоз при артроскопии коленного сустава
Артроскопия — хирургическая процедура на суставе с незначительным травмированием тканей. Общий наркоз при артроскопии коленного сустава стал необязательным, так как используются спинальная и эпидуральная анестезии. Эти операции стали проводиться благодаря эндоскопам. Цели же оперативного вмешательства — диагностические и лечебные.
Общие правила
Артроскопия коленного сустава — малоинвазивный метод вмешательства, во время которого изучаются проблемы суставов и проводится лечение патологий. Преимущества терапии перед открытыми хирургическими операциями состоят в меньшей травматичности, кровопотери, быстрой реабилитации и восстановлении активности. Выбор метода обезболивания зависит от цели оперативного вмешательства. Поскольку диагностическая процедура длится недолго, анестезия будет простой. Если требуется отсутствие чувствительности на длительный период, соответственно обезболивание выбирают продолжительного срока действия.
Для любого, в том числе малоинвазивного оперативного вмешательства должна быть использована адекватная, комфортная анестезия как для пациента, так и для самого врача.
Способы обезболивания
Чаще всего делается эпидуральная анестезия и спинальная. При первой попадание анестетика в спинномозговой канал не происходит. Поэтому вводится в эпидуральное пространство, где находятся нервные корешки, которые, контактируя с препаратом на время, приостанавливают свое функционирование. Через полчаса после введения укола происходит обезболивание. Спинальная же анестезия в техническом плане считается более простой. Через 5—10 минут наступает обезболивание.
Общая анестезия используется реже спинальной. Например, в случаях аллергических реакций на местные обезболивающие препараты. К ее видам относятся:
В последнем случае препараты попадают как через маску, так и внутривенно. Например, ларингиальная маска дает возможность нормально дышать, поскольку не требует введения трубки в область гортани. Для проведения артроскопии применяется, в том числе местная анестезия. Анестетиком обкалывают кожу в области колена. Чувствительность уменьшается ненадолго, поэтому способ подходит для непродолжительных операций в основном диагностических, продолжительностью до получаса. Но на протяжении этого времени могут возникать ощущения дискомфорта и боли. К несложным и нечасто используемым относится проводниковая анестезия, при которой для блокирования нервов применяется раствор лидокаина.
Какую анестезию выбирают при артроскопии коленного сустава?
На определение метода обезболивания влияет сложность операции, цели, продолжительность. Принимается во внимание самочувствие пациента и другие обстоятельства. Так, выбор осуществляется в пользу того или иного вида обезболивания исходя из следующих характеристик:
- Эпидуральная анестезия устраняет чувствительность, сохраняя двигательную активность конечностей, поэтому больше подходит пациентам старшего возраста. Применяется в основном при длительных лечебных операциях. Функционирование эпидурального катетера продолжается и после хирургической процедуры.
- Спинальный наркоз самый распространенный. За процессом операции могут наблюдать и врач и пациент, через монитор. Его воздействие на организм человека минимально, что важно для пациентов с заболеваниями сердца, сосудов, органов дыхания.
- Местная анестезия. Простая, безвредная и требующая постоянного обновления. Чаще всего используется как дополнительная, поскольку страх перед операцией мешает мышцам расслабиться. Они становятся твердыми, суставная щель раскрывается не полностью.
- Общее обезболивание или интубационный наркоз. Позволяют сделать нужное количество надрезов, полностью расслабляют мышцы.
Вернуться к оглавлению
Противопоказания
Выше перечисленные методы имеют не только положительные стороны, им, как и всем медицинским препаратам, свойственны побочные явления. Так, эпидуральная и спинальная анестезия использоваться не будут, в случае отказа пациента, даже если нет противопоказаний. Инфекция в месте инъекции, аллергические реакции на антисептики, также относятся к основаниям для замены. Вследствие введения спинальной анестезии, может упасть артериальное давление, появиться тошнота, рвота. И важно своевременно откорректировать данные симптомы медикаментозно.
Препараты, которые используются при введении общего наркоза оказывают негативное влияние на разные органы. Поэтому анестезия имеет ряд противопоказаний:
- тромбоз вен;
- сбои в иммунной системе;
- нарушение свертываемости крови.
Наркоз запрещен для применения, если:
- диагностированы проблемы с почками, печенью, сердцем, сосудами;
- беспокоит аритмия;
- в наличии пороки сердца, бронхиальная астма.
Местное обезболивание противопоказано во всех случаях аллергических реакций на анестетики. Объемность хирургического вмешательства, недостаточное количество ферментов печени, эпилепсия, относятся к относительным последствиям, должны учитываться, но не считаются основанием для отказа в использовании этого вида анестезии. Минусом же проводниковой является продолжительность действия до 1,5 часов, что приводит к довольно редкому ее применению.
Операция по замене тазобедренного сустава
Часто, единственным выходом для людей с костными патологиями, является замена тазобедренного сустава. Это широко применимая практика, которая позволяет пациентам восстановить двигательную активность и привычный образ жизни. Решение про необходимость эндопротезирования принимает врач, когда неинвазивные методы оказываются не эффективны. Существует ряд противопоказаний к операции.
Зачем делают замену ТБС?
Ежедневно, с самого первого шага, бедра человека несут огромную нагрузку. Тазобедренные суставы — самые большие в человеческом скелете.
Они принимают участие во всех двигательных функциях: ходьбе, беге, приседании и удерживании тела в вертикальном положении. Таким образом, именно ТБС наиболее подвержены износу, травмам и различным патологическим процессам. При раннем диагностировании болезни применяют консервативное лечение, но при серьезных повреждениях сустава эффективнее эндопротезирование. А также это отличное решение при переломе шейки бедра у пожилых людей. В преклонном возрасте замедляется процесс регенерации тканей, и переломы срастаются значительно медленней. Однако существует ряд других недугов, при которых широко применяется операция по замене ТБС.
Когда причиной выступают заболевания
Существуют такие показания к смене сустава:
Операция показана при переломе шейки бедра.- врожденные аномалии развития ТБС;
- сильный износ сустава;
- артроз в тяжелой форме;
- перелом шейки бедра;
- остеонекроз;
- наличие различных новообразований, которые требуют удаления;
- воспалительные процессы в суставе.
Вернуться к оглавлению
Виды операций
- частичное;
- замена поверхностей ТБС;
- тотальное протезирование.
Вернуться к оглавлению
Частичное протезирование
Такой вид оперативного вмешательства применяется в том случае, когда замены требует большой отдел ТБС. Например, если полностью удаляется головка кости бедра или его шейка. Отсеченный элемент заменяют протезом из специального биокерамического сплава или металла. Кроме того, для придания прочности замененным частям, в них внедряют штифты.
Замена поверхностей тазобедренного сустава
Эта операция на тазобедренном суставе самая минимальная. Ее целью является удаление хрящевого слоя из вертлужной впадины. После этого, в ней формируют специальное суставное ложе. На обточенную головку бедренной кости надевают металлический колпак. Результатом операции является идеальное скольжение частей сустава, что снимает болевой синдром и возвращает пациенту легкость при движении.
Тотальное протезирование
Это радикальное и самое эффективное эндопротезирование. При операции полностью удаляется хрящ, вместо него устанавливают ложе из синтетических материалов. Искусственный сустав состоит из двух частей: одна его часть устанавливается в кость бедра при помощи штифтов, а вторая выступает в роли суставной головки. Благодаря прочной фиксации вся конструкция очень устойчива.
Как нужно готовиться?
Операция по замене тазобедренного сустава требует определенной подготовки. Прежде всего пациенту следует сдать анализы и пройти инструментальные исследования, такие как:
- общие, клинические анализы мочи и крови;
- флюорография;
- УЗИ органов брюшной полости;
Кроме того, врач даст такие рекомендации по подготовке:
Как проходит операция?
Для замены сустава могут применять как общий, так и местный наркоз.
Время операции составляет 1—3 часа, в зависимости от сложности. Пациент во время процедуры лежит на боку или на спине. Хирург производит разрез и раздвигает мышечную ткань при помощи зажимов, после чего вскрывает суставную капсулу, удаляет головку бедренной кости и вычищает вертлужную впадину. Чашечка протеза крепится штифтами, после этого производится пробная установка второй части импланта. Если протез подходит — врач выделяет костно-мозговой канал, в который вставляется ножка протеза. После полной установки и подгонки искусственного сустава хирург слой за слоем накладывает швы, устанавливает подкожные и субфасциальные дренажи. В конце операции конечность фиксируют.
Реабилитационный период
Независимо от вида операции на тазобедренном суставе пациент находится в стационаре больницы 10—12 суток после эндопротезирования. Это помогает врачам контролировать состояние больного, оценить успех операции и снизить риски развития осложнений. Параллельно с ежедневными осмотрами и перевязочными процедурами, доктор назначает профилактический прием медикаментов, среди которых гепариносодержащие препараты (для предотвращения тромбоза) и антибиотики, чтобы не допустить инфицирование импланта. Находясь в больнице, пациенты проходят такие реабилитационные мероприятия, как:
- пассивные и активные упражнения под контролем методиста;
- дыхательная гимнастика, как профилактика послеоперационной пневмонии и легочной недостаточности;
- физиотерапия;
- иммобилизация в пластмассовой шине.
После операции на тазобедренном суставе восстановление длится до 6 месяцев. Чем старше пациент, тем дольше организм восстанавливает двигательную функцию. Важным аспектом является соблюдение ряда правил реабилитации после выписки из стационара. Отпуская пациента домой, врач дает ряд рекомендаций и противопоказаний:
- не скрещивать ноги, ночью класть под них валик или подушку;
- при обувании использовать ложечку;
- заниматься плаванием;
- использовать костыли;
- при сильном болевом синдроме обращаться к доктору;
- регулярно выполнять назначенную гимнастику.
Вернуться к оглавлению
Осложнения
Смена бедренного сустава не является сложным или редким хирургическим вмешательством, но может повлечь за собой ряд неприятных последствий. Зачастую осложнения возникают у пациентов с различными системными заболеваниями, у больных с ожирением и сильно выраженной деформацией сустава. Выделяют такие патологические последствия:
- Инфекция. Нагноение послеоперационных швов возможно при неправильных или нерегулярных перевязках. В результате рана инфицируется.
- Вывих бедра. Возникает в том случае, если после операции больной не придерживается правильного положения ног во время восстановительного периода.
- Тромбоэмболия. Развивается при низкой двигательной активности после операции. В венах возникает застой крови, ведущий к образованию тромбов.
- Разная длина нижних конечностей. При существенной деформации, проведя эндопротезирование, не всегда удается выровнять ноги.
- Паховые боли. Частое явление, которое вызывает остеохондроз. Выступает сопутствующим заболеванием после замены сустава.
- Износ и расшатывание эндопротеза. В этом случае проводится ревизионное оперативное вмешательство.
Вернуться к оглавлению
Кому операция противопоказана?
Прежде чем делать операцию врач внимательно ознакамливается с состоянием здоровья больного. Пациентами для проведения эндопротезирования зачастую являются люди преклонного возраста, имеющие «за плечами» ряд недугов, которые запрещают проведение операции. Тазобедренный сустав не меняют в таких случаях, как:
Сахарный диабет – противопоказание к проведению операции.- сахарный диабет;
- плохая свертываемость крови;
- гипертонический криз;
- системные заболевания в острой стадии;
- лейкоз;
- костная онкология на последних стадиях;
- инфаркт и инсульт в недавнем прошлом;
- обострение артрита, остеомиелита и туберкулеза кости;
Пациенту необходимо помнить, что смена ТБС не является панацеей.
Для полного восстановления нормальной двигательной активности самому больному нужно будет приложить много усилий. Разрабатывать сустав рекомендуют на вторые сутки после операции, превозмогая боль. Человеку, ленивому от природы или не готовому прикладывать усилия, не стоит надеяться на волшебное исцеление.
Наркоз при замене тазобедренного сустава
При эндопротезировании тазобедренного сустава (ТБС) сохранность здоровья пациента обеспечивается применением общей анестезии, регионарной (эпидуральной или спинально-эпидуральной). Выбор того или иного вида избавления от чувствительности делается исходя из анамнеза пациента с учетом хронических патологий и особенностей здоровья. Для хирургического вмешательства, предполагающего эндопротезирование ТБС, нет единых или общих анестезиологических стандартов.
Виды анестезии и преимущества
План анестезии разрабатывается лечащим врачом, он зависит от анамнеза пациента и уровня сложности проводимой операции при замене тазобедренного сустава. Основными видами обезболивания при эндопротезировании является общий наркоз, эпидуральная, спинальная или спинально-эпидуральная. Регионарное обезболивание менее опасно и имеет небольшое количество возможных последствий, нежели общее.
Общий наркоз
При этом методе пациенту сначала дают дышать газообразными веществами, погружая его в глубокий медикаментозный сон. Легкие подключают к аппарату искусственно вентиляции. Затем вводят обезболивающие препараты наркотической природы для усиления анальгетического действия. По завершению операции прекращают вводить медикаменты, и человек постепенно приходит в себя. Противопоказаниями для проведения общей анестезии являются: острая стадия заболевания дыхательных путей, неврологические и психические заболевания, бронхит и бронхиальная астма, инфаркт, что были перенесены менее полугода назад.
Общий наркоз имеет ряд побочных эффектов, таких как:
- тошнота;
- помутнение сознания;
- боли в мышцах;
- головокружение;
- аллергические реакции;
- легочная инфекция;
- поражение головного мозга.
Какой анальгетик подойдет пациенту, а который вызовет тяжелые последствия, заранее сказать невозможно. Нужно провести ряд лабораторных исследований и детальную оценку анамнеза.
Из преимуществ можно выделить следующие:
- безопасна для людей со стенозом аорты, для которых важно постоянно поддерживать ритм и частоту сокращений сердечной мышцы;
- подходит для пациентов с ишемической болезнью сердца, так как можно легко обеспечить стабильное кровообращение.
Вернуться к оглавлению
Эпидуральная и спинальная
Клинические эффекты этих методик похожи. Различаются они только способом введения анальгетика и временем наступления анестезии. При спинальном методе обезболивающие препараты вводятся в спинальное пространство, вызывая блокаду части спинного мозга, а при эпидуральной анестезии — в пространство спинномозгового канала и блокирует группы нервов. Это обеспечивает потерю чувствительности ниже места укола: таз и ноги. При спинальной анестезии чувствительность пропадает через 5—10 минут, а при эпидуральной — через 20—30.
Введение анестезирующего вещества может быть проведено в спинальное пространство или пинномозговой канал.Выбор зависит от того, какая операция проводится — экстренная или плановая. При местном обезболивании пациент просыпается практически сразу, и не чувствует боль, так как действие препаратов еще будет продолжаться. Послеоперационными последствиями могут быть снижение артериального давления, тошнота, слабость, головокружение. Приоритетом спинальной и эпидуральной анестезии является быстрая стабилизация состояния пациента без длительного медикаментозного обезбаливания и отсутствие интоксикации.
Сравнение анестезий
Что за процедура и как проводится?
Артроскопия коленного сустава — хирургический метод вмешательства в организм человека, созданный для наименьшего травмирования больного. Во время операции возможно удаление врачом некоторых костных участков, хрящевых обломков, остеофитов и инородных тел. Это позволит вернуть сочленению возможность нормально двигаться.
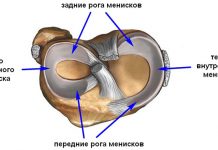
Главный инструмент в работе врача — артроскоп, оснащенный видеокамерой и фонариком на конце. Вводя его в колено, доктор осматривает проблемный участок (связки, мениски) и принимает решение о дальнейших действиях. Все проводимые манипуляции обязательно сопровождаются наркозом, вид которого подбирается каждому пациенту в индивидуальном порядке.
Виды анестезии, преимущества и недостатки
Местный наркоз
Является наиболее простой и одновременно безвредной при выполнении. В колено делают несколько специальных уколов с анестетиком и проводят операцию. Однако по времени она занимает не больше получаса. Проведение местной анестезии подразумевает скорее диагностические методы, нежели какое-либо лечение. Следовательно, необходимость наличия специального оборудования и присутствия врача-анестезиолога отпадает. Недостаток процедуры — видимость пациентом всей проводимой операции, что вызывает страх, скованность мышц и плохое раскрытие суставной полости.
Спинальная анестезия при артроскопии коленных суставов
Такой метод анестезии предусматривает инъекцию анестетиком во втором и третьем районе позвоночника. Как только он подействует, доктор вводит иглой основную часть обезболивающего. Лекарство действует на спинномозговые корешки, таким образом блокируя нижние конечности на последующие 4—5 часов. Спинальный вид анестезии подходит людям, страдающим сердечными и сосудистым болезнями, а также лицам, имеющим проблемы с легкими. Во время процедуры пациент может наблюдать за происходящим через монитор. Недостаток анестезии — послеоперационные головные боли.
Проводниковая
Обезболивание происходит благодаря блокировке нервов или даже группы нервов, которые отвечают за передачу болевого синдрома от места проведения процедуры к участку мозга, передающего пациенту боль. Врачом делается несколько уколов анестетиком на небольшом расстоянии от нерва — приблизительно несколько миллиметров. К минусам операции относят развитие нейропатии — нарушение нормальной работы нерва и его функций.
Существует также и эпидуральная анестезия. По сути, ничем не отличающаяся от проводниковой, кроме возможности продления времени обезболивания.
Ларингеальная маска
Рекомендуется в случаях, если необходимо сделать небольшую операцию. Приспособление позволяет не вводить пациенту трубку для дыхания, а дышать самостоятельно. Состав маски повторяет анатомию строения гортани человека. Условие к применению — пустой желудок. Из-за этого операцию нельзя проводить неподготовленному пациенту. Исключение представляют ситуации, когда необходимо немедленное введение маски для проведения воздуха.
Общий наркоз
Сложный вид обезболивания. При этом сознание пациента полностью выключается. Внутривенная анестезия включает в себя:
- анальгезию (отсутствие боли);
- амнезию;
- полную релаксацию.
Анестетики вводятся внутривенно с помощью катетера ингаляционных медикаментов, где и вдыхается газ для наркоза. Во время операции врачи регулируют дозу анестетиков, если этого требует состояние больного. К недостаткам полной анестезии относятся: вероятность развития тромбоза, иммунных нарушений, эмболии (закупоривание кровеносных сосудов) и проблемы со свертываемостью крови.
Какой наркоз используется при эндопротезировании суставов
При замене суставов применяют различные виды регионарной анестезии – эпидуральную, спинальную, инфильтрационную. В меньшей степени проводят общий наркоз и комбинацию методик. Каждый вид характеризуется достоинствами и недостатками, имеет противопоказания к проведению, определенный риск развития осложнений. На этапе исследования пациента перед операцией, анестезиолог учитывает все факторы и риски. Основываясь на показатели состояния больного и объем планируемого вмешательства, врач определяет оптимальный вид обезболивания.
Общее представление об анестезии
Эндопротезирование суставов – травматичное вмешательство, выполнение которого сопровождается значительной кровопотерей. Главная опасность, возникающая в послеоперационном периоде, – венозные тромбозы, тромбоэмболия легочной артерии. Требования к анальгезии – она должна соответствовать характеру оперативного вмешательства:
- полноценно блокировать ноцицептивную импульсацию;
- максимально сокращать периоперационную кровопотерю, потенциальную потребность применения компонентов донорской крови;
- минимизировать вероятность развития тромбоэмболических осложнений в послеоперационном периоде;
- снижать степень выраженности болевого синдрома.
Неотъемлемая часть анестезии при эндопротезировании сустава – седация. Она начинается с момента поступления пациента в операционную, и продолжается на протяжении всего вмешательства. Риск угнетения дыхания при внутривенном введении анестетиков – аргумент для отказа от седации, а иногда и от использования нейроаксиальных блокад. Особенно, при замене крупных суставов.
Общий наркоз и инфильтрационная анестезия
Традиционное общее обезболивание не препятствует ноцицептивной стимуляции центральных структур. Современные сильнодействующие ингаляционные анестетики создают иллюзию адекватной анестезии во время операции. Они воздействуют только на самое проксимальное звено формирования острой боли.
Общее обезболивание совместно с интубацией трахеи и искусственной вентиляцией легких ассоциируется с увеличением кровопотери, повышением риска послеоперационных тромбозов, тромбоэмболии легочной артерии. Потенциальные осложнения обусловлены фактом интубации трахеи и использованием миорелаксантов.
Инфильтрационная анестезия предполагает интраоперационное введение в ткани сустава большого объема местного анестетика. В клинической практике применяется недавно. Недостатки метода вызваны его спецификой, а также необходимостью проведения седативной терапии и введения наркотических анальгетиков после операции. Распространенные осложнения – головокружение, тошнота, ухудшение зрения.
Эпидуральная анестезия
| Видео (кликните для воспроизведения). |
Общеизвестные преимущества центральных нейроаксиальных блокад:
- полноценная защита организма пациента от болевых ощущений:
- минимизация стресса, предполагаемого хирургическим вмешательством;
- возможность ранней двигательной активности больных;
- обеспечение полноценной функциональной реабилитации.
Перечисленные факторы достигаются благодаря сегментарной сенсорной и симпатической блокаде.
Через 6 ч, в течение 24 и 48 ч после оперативного вмешательства оценивают 2 показателя. К ним относится степень выраженности болевого синдрома и адекватность анальгезии.
Осложнение в виде гипотонии обусловлено одномоментным введением местного анестетика, что продиктовано алгоритмом осуществления анестезии. Высокое распространение симпатического блока – результат этого действия. Имеет значение и сустав, замене которого посвящена операция.
Опытные врачи при проведении анальгезии рассматриваемого вида умеют более выгодно распределять местный анестетик внутри эпидурального пространства. С этой целью осуществляют поворот иглы на 45° в направлении оперируемого сустава. При установке эпидурального катетера также ориентируются на сторону планируемого вмешательства.
Минимизировать потенциальные риски эпидуральной анестезии удается благодаря применению последних технических возможностей. К ним относятся мягкие эпидуральные катетеры, эластичные микроинфузионные помпы одноразового использования.
Применение схем мультимодальной послеоперационной анальгезии является перспективным при протезировании суставов. Мероприятие предполагает введение Прегабалина или Габапентина, НПВП, Парацетамола. Дополнительно используют наркотические анальгетики (по требованию). Габапентин минимизирует вероятность развития осложнений. Препарат сокращает выраженность болевого синдрома и потребность в наркотических анальгетиках.
Спинномозговая анестезия
СМА часто применяют в ортопедии из-за технической простоты выполнения метода, быстрого снижения чувствительности. Дополнительное преимущество – требуется расход небольшого количества обезболивающего препарата.
Отличие от эпидуральной анестезии – глубина введения анестетика. После обработки места пункции раствором антисептика, в промежутке L3-L4 производят прокол. Убедившись в выделении спинномозговой жидкости, внутрь субарахноидального пространства постепенно вводят изобарический раствор 0,5% бупивакаина (2,4 мл). Затем пациента переводят в горизонтальное положение, одновременно обеспечивая инфузионную поддержку кристаллоидами.
Главное осложнение рассматриваемого вида обезболивания – гипотония.
Факторы, повышающие риск ее развития:
- исходная гиповолемия;
- высокий уровень симпатического блока (выше Th4);
- уровень пункции субарахноидального пространства – выше L2-L3;
- исходный уровень систолического артериального давления – ниже 120 мм рт. ст.
После операции, выполненной под СМА, требуется обязательное динамическое наблюдение за пациентом. Контроль показателей проводят как на этапе транспортировки больного в отделение, так и в ближайшем послеоперационном периоде.
Главные критерии всех видов анестезии при замене суставов
Все виды анальгезии объединены показанием – протезирование сустава. Отличия методов обезболивания введены в таблице.
Абсолютные противопоказания к проведению всех рассматриваемых видов обезболивания – нарушение свертываемости крови, инфекционные заболевания, беременность, тяжелые психические расстройства (шизофрения, эпилепсия).
| Фактор/вид анестезии | Спинномозговая | Эпидуральная | Общая |
| Противопоказания |
Проблемы строения позвоночника, околопозвоночного пространства.
Повышенное внутричерепное давление.
Соединительнотканные новообразования, препятствующие равномерному распределению анестетика внутри эпидурального пространства.
Нарушение циркуляции крови в сосудах головного мозга.
Деформация позвоночного столба.
Аритмия, пороки сердца.
Гипертония или высокая предрасположенность к таковой.
Нарушение мозгового кровообращения.
| Видео (кликните для воспроизведения). |
Нарушение функциональной деятельности почек, печени.
Способность предупреждать ноцицептивную импульсацию.
Предотвращение нейровегетативных и стрессовых реакций организма на хирургический фактор.
Безопасная пролонгированная анальгезия. В том числе, после перевода больного в профильное отделение.
Возможность постепенного достижения необходимого уровня блока.
Сохранение компенсаторных реакций со стороны сердечно-сосудистой системы.
Предупреждение резкой перестройки гемодинамики.
Профилактика выраженной гипотензии.
Ограниченный срок действия местного анестетика.
Депрессорное влияние на гемодинамику в периоперационном периоде (гипотензия, брадикардия).
Высокий риск развития мозаичной, неадекватной блокады.
При замене сустава руки или ноги – риск односторонней непреднамеренной моторной блокады контрлатеральной конечности.
Эпидуральная гематома вследствие назначения гепарина и НПВП.
Острая задержка мочи.
Низкая вероятность ранней реабилитации.
Повреждение зубов и слизистого покрова глотки.
Негативное воздействие на деятельность сердца.
Интубация пищевода или главного бронха из-за смещения трубки.
Повреждение голосовых связок.
Заключение
Метод выбора при проведении первичного эндопротезирования – спинальная анестезия. Она предполагает интраоперационную поверхностную седацию высокого уровня эффективности. В послеоперационном периоде анестезиологи используют одну из проверенных схем системной анальгезии мультимодального типа. Некоторые из них предполагают применение Прегабалина или Габапентина. Иногда в послеоперационном периоде у таких пациентов сохраняется выраженный болевой синдром. Тогда однократно проводят блокаду поясничного сплетения паховым доступом.
Вариант проведения спинально-эпидуральной анестезии при плановом ревизионном протезировании рассматривают в 2 случаях. При наличии у пациентов выраженной патологии сердечно-сосудистого и легочного типа.
Односторонняя эпидуральная анестезия гарантирует адекватную защиту больного от стрессового воздействия операции. Ее второе преимущество – действенное обезболивание пациентов.
Общий наркоз при протезировании сустава проводится редко. Рекомендовано в 2 случаях – после отказа пациента от нейроаксиальных блокад; при актуальности противопоказаний к их реализации.
Какой наркоз дается при эндопротезировании тазобедренного сустава?
Бабушке подошла очередь на операцию по эндопротезированию тазобедренного сустава. Она сомневается, переживает и естественно боится. Мне в свою очередь следует ее успокоить и настроить на хороший лад. Первым ее страхом является наркоз: она боится, что не выдержит. Какой наркоз дается при этой операции?
В зависимости от того, какое выполняется эндопротезирование, могут использоваться два вида анестезии во время операции: общий комбинированный наркоз и регионарная анестезия.
При общей анестезии сначала дают дышать газообразными срествами, погружая человека в легкий сон. А затем проводят интубацию — то есть, через трубку в дыхательных путях осуществлят искусственную вентиляцию легких. Анестезиолог наблюдает за такими показателями, как артериальное давление, температура тела, дыхание. Кроме того, пациенту даются аналгетики наркотической природы и другие обезболивающие препараты, усиливающие действие аналгетическое действие. По окончании операции перестают давать средство для наркоза и человек постепенно отходит от наркоза.
В первые сутки после наркоза пациент еще некоторое время испытвает действие лекарств, кторые давали во время операции.
При регионарной анестезии также человек будет в состоянии сна. Но аналгетиков, которые выражают общее обезболивающее действие не дают, а обезболивание достигается иным способом. При этом «отключается» нервная чувствительность путем введения препарата в спинномозговой канал. Это дает потерю болевой и всех видов чувствительности ниже места введения препарата: в области таза, нижних конечностей. После операции, когда человек «просыпается», то обезболивание местного характера продолжается и ноги ничего «не чувствуют», нет боли, чувствительности, потом проходит по мере, как препарат перестает действовать.
Разные виды анестезии во время операции назначаются лечащим врачом, в зависимости от общего самочувствия, сопутствующих заболеваний, от вида эндопротезирования.
Второй вид анестезии отличается тем, что пациенту не приходится еще сутки после наркоза «приходить в себя», — нет интоксикации.
Чтобы уверенно идти на операцию, можно иметь представление, что и как будут проводить, как будет проходить послеоперационный период, как будет осуществляться реабилитация. Возможно, на второй день после операции уже можно пробовать ходить. Чтобы стараться ходить сразу после операции, можно пытаться передвигаться самостоятельно, или на костылях до операции, по мере возможности, чтобы тренроваться ходить.
Возможно, перед операцией попросят сдать кровь, чтобы своей кровью восполнить кровопотерю во время операции.
Приготовиться, что все будет хорошо! Современная медицина достигла высокого уровня, медики обладают достаточным опытом. Важно доверять доктору, расспрашивать его. Настроиться на хорошее, ждать, чтобы поскорее поправиться после операции и приложить усилия, чтобы хорошо передвигаться.
Примерно знать, как все будет после операции.
Упражнения после операции очень хорошо описаны по ссылке. Там же описание, как готовиться к операции, как вновь стать активным после операции.
Желательно все прочитать, чтобы иметь представление, или рассказать после прочтения бабушке, чтобы подготовить, чтобы она думала не о моментах «операции», а как поскорее, чтобы после операции прошло время, хорошо ходить, позаботиться и думать об технических моментах, как приготовиться до операции и что делать после операции все изучить для себя и планировать, как будет все это.
После операции важно больше двигаться.
Как подготовить дом:
На рисунках на первом изображении — специальный стульчик для душа тем, кто его принимает вертикально. Ножки у стульчика с резиновыми наконечниками.
На другом рисунке — поручни в ванной, для удобства, на третьем рисунке — сиденье унитаза приподнято вверх для удобства сидения.
Может быть, самаостоятельно как-либо еще оформить дом, для большего удобства, чтобы приспособиться, чтобы «не тянуться» за вещами, чтобы все было под руками и т. д.
Источники
Рудницкая, Людмила Артрит и артроз. Профилактика и лечение / Людмила Рудницкая. — М. : Питер, 2012. — 224 c.
Рябков, Вадим Апоптоз лимфоцитов при ревматоидном артрите / Вадим Рябков. — М. : LAP Lambert Academic Publishing, 2016. — 156 c.
Сустав. Морфология, клиника, диагностика, лечение / В. Н. Павлова и др. — М. : Медицинское информационное агентство, 2011. — 552 c.- Татьяна, Абрамова und Сергей Абрамов Нейроиммунологическая характеристика больных ревматоидным артритом: моногр. / Татьяна Абрамова und Сергей Абрамов. — М. : Palmarium Academic Publishing, 2012. — 220 c.
- Вологодина, Н. В. Артрит. Лечение народными средствами / Н. В. Вологодина. — М. : Феникс, 2014. — 256 c.

Добрый день! Я работаю ортопедом в государственной поликлинике 11 лет в г. Москва.
Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова;
Специальность: ортопед;
Стаж: 11 лет.