Содержание
- 1 Ревизионное эндопротезирование тазобедренного сустава
- 2 Эндопротезирование крупных суставов ревизионное
- 3 Ревизионное эндопротезирование тазобедренного сустава
- 4 Процедура ревизионного эндопротезирования суставов
- 5 Ревизионное эндопротезирование вертлужного компонента тотального эндопротеза тазобедренного сустава
- 6 Ревизионное эндопротезирование тазобедренного сустава
- 7 Ревизия эндопротеза тазобедренного сустава
Ревизионное эндопротезирование тазобедренного сустава
Ревизионное протезирование тазобедренного сустава – это повторная операция по замене вышедшего из строя искусственного сустава. Процедура внеплановая, она может потребоваться в случае расшатывания элементов эндопротеза, их износе или при развитии инфекции.
Причины, которые могут приводить к нарушению функционирования протеза
- Асептическое расшатывание частей эндопротеза;
- Механический износ деталей импланта;
- Инфицирование тканей в области импланта.
Использование эндопротеза тазобедренного сустава сопровождается большими функциональными нагрузками как на материалы искусственного сустава, так и на места соединения их с тканями пациента. При постоянном трении, давлении образуются так называемые микрочастицы износа, которые начинают активно поглощаются клетками иммунной системы (макрофагами) у границы стыковки протеза и кости. С годами микрочастицы накапливаются в большом количестве и в области эндопротеза развивается хроническое воспаление. Это разрушает прочность связь костной ткани с компонентами протеза. Крепежи уже не так крепко удерживают протез в воспаленных тканях, что приводит к их расшатыванию.
Потеря крепости соединения искусственных материалов с костью называется асептическим расшатыванием компонентов протеза.
Какие меры предпринимаются при асептическом расшатывании протеза
Если появилось асептическое воспаление в кости, окружающей имплант, необходимо принимать оперативные меры:
- нужно удалить нестабильные элементы протеза;
- нужно установить новые компоненты импланта, прочно зафиксировав их к кости.
Откладывание ревизии, несвоевременное выявление асептического расшатывания приводит к еще большему разрушению истонченной воспалением кости. Конструктивные составляющие протеза, при их избыточной подвижности в процессе постоянной эксплуатации способны образовывать большие костные дефекты в местах прикрепления. Сама собой такая ситуация не исправиться, рано или поздно пациент бывает вынужден прибегнуть к операции, но:
- потребуются более массивные имплантаты;
- для закрытия больших дефектов в кости потребуется применение различных видов костной пластики, что значительно увеличит время на возврат к нормальной подвижности.
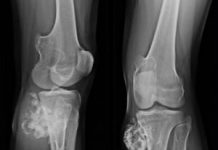
Ножка протеза нестабильна, имеется истончение кортикальной кости. Ориентация цементной чашки нарушена, она дестабилизирована. Головка эндопротеза в вывихе.
ФОТО 2. После первичного протезирования, через несколько лет развилась нестабильность импланта. Образовался массивный дефект дна вертлужной впадины. Определяется протрузия (проваливание) чашки. После удаления компонентов сформировались массивные костные дефекты. Выполнено ревизионное эндопротезирование с установкой реконструктивного кольца на винтах, пластика дна вертлужной впадины, установка ревизионной ножки.
ФОТО 3. Через несколько лет после тотального цементного протезирования развилась асептическая нестабильность компонентов эндопротеза. Пациент страдал от выраженного болевого синдрома. В клинике выполнено ревизионное эндопротезирование бесцементным эндопротезом с узлом трения керамика-керамика.
Ревизионная замена эндопротеза тазобедренного сустава при развитии инфекционного процесса
Инфекционное осложнение зачастую не может быть устранено без удаления инородного тела – импланта. И в подобном случае требуется ревизионное эндопротезирование. Во время операции производится удаление омертвевших, нежизнеспособных тканей. На время купирования острого воспаления осуществляется установка временного протеза (спейсера) с антибиотиками. Спейсер заполняет пустоты, препятствуя укорочению конечности и сохраняя возможность в последующем, повторно установить полноценный протез тазобедренного сустава.
ФОТО 4. После развития глубокой инфекции эндопротеза тазобедренного сустава, у пациента на протяжении нескольких лет функционировал свищ. В клинике было выполнено удаление компонентов эндопротеза, санация области тазобедренного сустава. Установлен цементный спейсер с антибиотиками. Через 6 месяцев спейсер успешно заменен на ревизионный эндопротез.
Эндопротезирование крупных суставов ревизионное
Задачей хирурга при первичном эндопротезировании тазобедренного или коленного суставов является скорейшее возвращение пациента к полноценной жизни. Восстанавливая с помощью искусственных компонентов анатомическую форму и физиологическую подвижность сустава, хирург старается обеспечить долгую и надежную службу установленной конструкции. Очень важно соблюсти все требования операционной техники и стерильности, чтобы избежать в будущем необходимости в повторной ревизионной операции. Повторная замена ранее установленного эндопротеза — процедура более сложная, продолжительная и статистически менее успешная, имеющая свои риски и процент осложнений. К сожалению, с ростом числа проводимых в мире операций по первичной установке эндопротезов, растет и число осложнений, требующих проведения ревизий. При повторных операциях хирурги зачастую сталкиваются с проблемой постоперационного дефекта (нехватки) костной массы, в первую очередь, в области вертлюжной впадины таза и суставного конца бедренной кости.
Главным показанием к проведению ревизионной операции является функциональная несостоятельность установленного протеза. В результате неполноценной фиксации установленных компонентов протеза к костным структурам возникает «разбалтывание» сустава, не позволяющее ему совершать весь объем движений. В результате патологической подвижности внутренних элементов сустава запускается процесс хронического разрушения его костной части и формирования вокруг эндопротеза фиброзной ткани.
Причинами нестабильности и расшатывания эндопротеза (loosening), за исключением технических ошибок при проведении операции, могут стать:
а) асептический или безмикробный, стерильный процесс (aseptic loosening) в результате воспалительной реакции околосуставных тканей на микропыль (debris), возникающую в результате механического трения частей протеза при движении;
б) септический или микробный процесс в результате хронической инфекции в области сустава (septic loosening).
Асептическое расшатывание эндопротеза
Высокопрочные искусственные материалы эндопротеза, не смотря на свою долговечность, не способны к самовосстановлению, подобно регенерации ткани живых организмов. С течением времени трущиеся контактные поверхности компонентов «вырабатываются», образуя микродисперсную пыль. Микропыль проникает в окружающие сустав ткани и вызывает реактивное воспаление, разрушение и расплавление костных элементов сустава с последующим замещением их фиброзной тканью.
Скорость развития процесса по типу асептического расшатывания напрямую зависит от уровня механической нагрузки на сустав, степени физической активности человека и материала пары трения в установленном эндопротезе. Пара трения – это две контактные части сустава, обеспечивающие процесс его движения. Материалом пары трения, менее всего устойчивым к механическому воздействию, является полиэтилен, имеющий высокий коэффициент истирания. Однако современная технология изготовления полиэтилена с усиленными связями волокон (highly crosslink polyethilen) позволила заметно улучшить его прочностные характеристики. Самую высокую износостойкость в паре трения имеет металлокерамика.
Септическое расшатывание эндопротеза
Инфицирование операционной раны и протеза является серьезным послеоперационным осложнением. Поэтому требования к режиму стерильности при операциях эндопротезирования самые высокие в ортопедической хирургии. Принципы профилактики гнойных осложнений должны неукоснительно соблюдаться операционным персоналом. Несмотря на все принимаемые меры предосторожности, по данным мировой статистики, инфекция составляет от 1% до 5% осложнений эндопротезирования. Инфекционные осложнения делятся на острые и хронические.
Острая инфекция или нагноение операционной раны
Острая инфекция, как правило, развивается в поверхностных мягких тканях операционной раны без проникновения в более глубокие слои и без вовлечения в инфекционный процесс установленного эндопротеза. Ее развитие становится возможным при ослабленном иммунитете пациента и несоблюдении мер ифекционной профилактики, нарушении стерильности и микробном обсеменении раневой поверхности. Из раневого отделяемого, как правило, высевается золотистый стафилококк (staphylococcus aureus). После определения чувствительности микробов к антибиотикам назначается внутривенный курс антибиотикотерапии. Длительность лечения занимает от нескольких дней до месяца.
При неэффективности антибиотикотерапии проводится хирургическое очищение раны, удаляются некротизированные ткани, при этом эндопротез остается на месте. Одновременно подбирается новый антибиотик или их сочетание. Если тактика лечения выбрана правильно, происходит полная ликвидация инфекции и сохранение эндопротеза. При неудачном лечении острая инфекция может перейти в хроническую форму.
Хроническая инфекция
Одноэтапная ревизия
При этом типе операций инфицированный эндопротез извлекается, окружающие некротизированные ткани удаляются, рана очищается хирургическим путем. На место старого устанавливается новый, ревизионный эндопротез. С учетом микробной чувствительности проводится дительный, до 6-ти недель, курс лечения антибиотиками. Применение подобной тактики дает успешные результаты с полной ликвидацией хронической инфекции в 70% случаев.
Двухэтапная ревизия
На первом этапе инфицированный эндопротез удаляется, и после очищения раны на его место устанавливается временный артикулярный спейсер. Последний похож на первичный эндопротез, но заключен в оболочку акрилового цемента с большой концентрацией антибиотика. Цемент позволяет заполнить все костные дефекты и создает высокую локальную концентрацию антибиотика. Это позволяет сократить курсовую дозу послеоперационной внутривенной антибиотикотерапии. Использование артикулярного спейсера помогает вернуть больному функцию ходьбы с полной нагрузкой на сустав. Через 3-6 или более месяцев, при отсутствии клинических и лабораторных признаков инфекции, проводится второй этап операции — удаление спейсера и замена его на ревизионный эндопротез. При применении двухэтапной ревизионной тактики процент успеха повышается до 90% случаев.
Ревизионное эндопротезирование тазобедренного сустава
Ревизионное эндопротезирование тазобедренного сустава
Рак А.В., Линник СА, Савинцев A.M., Горохова ЗА, Грузинская Т.Р., Сидоров К.Г.
СПбГМА им. И.И.Мечникова, Санкт-Петербург
В связи с увеличением первичного эндопротезирования тазобедренного сустава по поводу заболевания и повреждения его возникла проблема ревизионного эндопротезирования связанная с нестабильностью элементов эндопротеза, вызванная остеолизом, износом его частей и нагноительным процессом в зоне имплантатов. Нами наблюдалось 170 больных, которым потребовалось заменить или части, эндопротеза или реэндопротезирование.
Из 170 больных у 5 замена была обусловлена протиранием однополюсных полиэтиленовых головок с разрушением полиэтилена протеза фирмы «Арете». Во всех случаях потребовалось реэндопротезирование тотальными протезами ревизионных систем.
У 24 больных была несостоятельность тазового компонента, из них в 4 случаях был полный износ полиэтиленового вкладыша и металлической чашки; 3 раза мы встретились с переломами и фрагментацией полиэтиленовой впадины. Вы¬вихи и нестабильность тазового компонента наблюдались у 29 больных. Из них у 11 была нестабильность бесцементного ввинчивающегося тазового компонента, который дополнительно не укреплялся винтами. У 5 больных при цементном креплении и у 3 — в результате нагноительного процесса.
Несостоятельность бедренного компонента отмечено у 15 больных, из них при установлении без цемента в 9 наблюдениях. У всех больных этой группы отмечался различной степени остеолиз от незначительного до полного. У 3-х больных был перелом металлической ножки эндопротеза и у 5 остеолиз был вокруг цемента. В 6 случаях это было обусловлено глубоким нагноением, где эндопротезирование предусматривалось по поводу ранее перенесенного остеоартрита, и в 2-х случаях у больных сахарным диабетом, и у 2-х больных остеолиз возник вокруг цемента дважды, что потребовало второй ревизии с заменой бедренного компонента на длинную ревизионную ножку.
В 26 случаях была несостоятельность обоих компонентов, что потребовало реэндопротезирования с использованием ревизионной системы. Вывих тазового компонента и несостоятельность бедренного в одном случае была связана с автодорожной травмой и с расшатыванием эндопротеза и перело¬мом бедра на уровне конца бедренного компонента.
Сложность данной проблемы обусловлена отсутствием специально разработанных протезов, инструментального обеспечения операций, отсутствия костных банков и отечественной методической литературы, посвященной данной проблеме.
Процедура ревизионного эндопротезирования суставов
Ревизионное эндопротезирование тазобедренного сустава проводится в случае износа или повреждения импланта. Установка протезов применяется во многих случаях, эта процедура считается наиболее распространенным способом лечения запущенных форм артрита и артроза. Значит, и повторная замена суставов пользуется не меньшей популярностью. Существует несколько техник эндопротезирования. При тотальном способе износ протеза наблюдается крайне редко.
После поверхностных операций ревизионное вмешательство приходится проводить через 3–5 лет. В подобной операции могут отказать. Противопоказаниями к повторной замене сустава являются:
- инфицирование протеза;
- выраженное разрушение окружающих тканей;
- тяжелое общее состояние организма.
В таком случае изношенное устройство удаляют, однако новое не устанавливают. Способность к передвижению может сохраняться и после такой операции.
Повторная установка протеза тазобедренного сустава может потребоваться при вывихе. Травма случается при неправильном расположении частей устройства и несоблюдении предписаний врача, касающихся двигательной активности. Правильный монтаж импланта предотвращает возникновение вывихов. Детали, подверженные трению, со временем изнашиваются. Особенно быстро разрушение протекает при контакте металла с полимерами. Частицы материала при ревизионном протезировании удаляются, одновременно устраняются дефекты костных тканей.
Асептическое нарушению функций сустава связано с проникновением частиц материала, образующихся в процессе трения. В данном случае также показано репротезирование коленного сустава. Инфицирование протеза случается при проникновении бактерий и грибков с током крови или лимфы. Именно поэтому наличие хронических воспалительных очагов считается противопоказанием к эндопротезированию.
Если заражение все же произошло, повторная замена протеза тазобедренного сустава, а также коленного и других суставов, выполняется в 2 этапа. На первом удаляется инфицированный имплант, после чего очищаются окружающие ткани и вводится спейсер — устройство, выделяющее антибиотики. После исчезновения признаков инфекции проводится репротезирование.
Переломы имплантов обнаруживаются достаточно редко. Для того чтобы избежать получения травмы, необходимо соблюдать правила безопасности. Восстановление после перелома костей в местах крепления устройства протекает сложнее, чем лечение обычной травмы. Повторная операция может понадобиться при некорректном первичном протезировании. Этому способствуют ошибки специалиста и низкое качество применяемых материалов. Поломка эндопротеза может быть связана с его износом или наличием лишнего веса у пациента. Реже этому способствуют травмы. Выбор качественных имплантов сводит риск поломки к минимуму.
Если после установки протеза возникает аллергия, обычно устройство может быть заменено гипоаллергенным. Повторного хирургического вмешательства можно избежать, если пациент своевременно сообщит врачу об имеющихся у него заболеваниях.
Типы протезов
Для репротезирования могут использоваться ревизионные эндопротезы различных видов:
Возможно сочетание 2 способов фиксации, выбор зависит от возраста и образа жизни пациента. Ревизионный протез имеет большие размеры. Другим отличием от обычного импланта можно считать особое строение чаши — детали, заменяющей суставную впадину. Специальная конструкция способствует правильному распределению нагрузок на поверхность, что снижает вероятность расшатывания.
При значительном разрушении костных тканей могут устанавливаться нестандартные протезы. Они имеют пористую поверхность, что способствует врастанию костей в имплант. Это повышает устойчивость конструкции. Потребность в применении того или иного типа протеза определяется характером и степенью тяжести патологии.
Порядок проведения репротезирования
Первым шагом будет составление плана хирургического вмешательства. Для этого потребуется сбор данных о пациенте и анализ результатов диагностических процедур. Обязательным считается выявление противопоказаний. В некоторых случаях повторное эндопротезирование тазобедренного сустава может потребовать переливания крови.
Наиболее безопасным вариантом считается заморозка собственной крови пациента.
Повторная операция по замене сустава от первичной отличается необходимостью удаления разрушенных костных тканей. Поверхности сустава перед установкой импланта необходимо очистить от цемента и других инородных материалов. После установки протеза:
- вводится дренаж;
- ткани послойно сшиваются;
- накладывается стерильная повязка.
Восстановительный период
В ранний послеоперационный период пациент находится в палате интенсивной терапии. Через маску подается кислород, врач контролирует все жизненно важные показатели. Больной должен пребывать в горизонтальном положении, ноги отделяют друг от друга распоркой.
Компрессионные чулки препятствуют образованию тромбов. Показано регулярное введение противовоспалительных и обезболивающих препаратов и антибиотиков.
Программа реабилитации разрабатывается с учетом индивидуальных особенностей организма и сложности хирургического вмешательства. Правильность установки протеза оценивают с помощью рентгенологического устройства.
Ревизионное эндопротезирование отличается высоким риском возникновения осложнений и более длительным восстановительным периодом. Костыли при ходьбе придется использовать не менее года.
Меры предосторожности будут такими же, как при первичной процедуре. Пациент должен регулярно посещать врача и проходить обследование. После проведения двухсторонней замены протеза тазобедренного сустава может быть присвоена группа инвалидности. Пациент признается нетрудоспособным при наличии тяжелых осложнений и невозможности восстановления подвижности сустава.
Ревизионные операции имеют большую стоимость, чем первичная установка эндопротеза. Объясняется это более длительным стационарным лечением, повышенной сложностью вмешательства и высокой ценой имплантов.
Ревизионное эндопротезирование вертлужного компонента тотального эндопротеза тазобедренного сустава
С января 2006 по декабрь 2009 года нами было выполнено ревизионное эндопротезирование вертлужного компонента эндопротеза тазобедренного сустава
| Видео (кликните для воспроизведения). |
по поводу асептического расшатывания 43 больным, из них 14 больным (32,5 %) выполнена изолированная ревизия вертлужного компонента, бедренный компонент оставался стабильным, а 29 (67,5 %) пациентам выполнена замена и вертлужного, и бедренного компонентов.
Из общего количества пациентов мужчин было 12 человек (28 %), а женщин — 31 (72 %). При этом одной из женщин в два этапа выполнена двусторонняя ревизия вертлужных компонентов эндопротезов тазобедренных суставов. Другой пациентке ревизионное эндопротезирование вертлужного компонента с одной стороны выполнялось дважды, в связи с расшатыванием вертлужного компонента после первого ревизионного эндопротезирования. 38 операций (84,4 %) выполнено в один этап, а 7 операций (15,6 %) — в два этапа: первым этапом — удаление эндопротеза, а вторым этапом спустя 3-6 месяцев — ревизионное эндопротезирование.
Дефекты вертлужной впадины
классифицировались по Paprosky. Дефекты I типа отмечены в 6 случаях, дефекты IIA типа — в 3 случаях, IIB типа — в 5 случаях, IIC типа — в 8 случаях, ШАтипа — в 14 случаях, II IB типа — в 9 случаях. Таким образом, в 23 операциях (51 %) мы сталкивались с наиболее тяжелыми дефектами вертлужной впадины III типа с нарушением целостности ацетабулярного кольца.
Для предоперационного планирования обязательно выполнялась компьютерная томография с 3D-моделированием дефектов вертлужной впадины. С помощью компьютерной томографии мы определяли общий объем пораженной вертлужной впадины. Необходимое положение центра ротации ревизионного вертлужного компонента определялось по центру гипотенузы треугольника Ranawat. Объем дефектов вертлужной впадины, для которых необходима импакционная костная пластика костными чипсами, рассчитывали как разницу между общим объемом вертлужной впадины и объемом предполагаемого вертлужного компонента. С помощью стендовых испытаний мы определили, что при импакции объем костных чипсов уменьшается в три раза. Таким образом, объем костных чипсов, необходимый для закрытия дефекта вертлужной впадины, в три раза больше объема самого дефекта. Это позволяло нам перед операцией заготовить необходимый объем костного трансплантата.
Также с помощью компьютерной томографии с 3D-моделированием определялась площадь дефектов вертлужной впадины. В случае если площадь дефектов составляла не более 30 % от общей площади вертлужной впадины, мы планировали использование вертлужного компонента бесцементной фиксации, если же площадь дефекта занимала более 30 %, мы планировали применение опорного кольца.
В качестве костного трансплантата мы использовали костные чипсы, полученные измельчением лиофилизированных головок бедренных костей из костного банка ЦИТО, и предварительно изготовленные костные чипсы Orthoss (Швейцария).
Во время операции мы использовали следующие вертлужные компоненты
: Wagner, Trilogy и Trabecular Metal фирмы Zimmer (16 реконструкций, 35,5 %) в случае достаточного сохранения кости для фиксации первичного вертлужного компонента бесцементной фиксации, опорные антипротрузионные кольца Burch — Schneider фирмы Zimmer (25 реконструкций, 55,5 %) в случае отсутствия достаточной опоры для фиксации первичного вертлужного компонента бесцементной фиксации и вертлужные компоненты Trabecular Metal с дополнительной фиксацией к ним на костном цементе танталовых аугментов для закрытия крупных сегментарных дефектов ацетабулярного кольца (4 реконструкции, 9 %).
Состояние костного трансплантата оценивалось с помощью рентгенографии и сцинтиграфии, выполняемых через 3, 6 и 12 месяцев после операции. При этом сцинтиграфическая оценка давала более точные данные о перестройке костного трансплантата, что позволяло нам регулировать нагрузку на оперированную нижнюю конечность.
Среди осложнений в 4 случаях отмечены ранние вывихи эндопротезов, которые лечили консервативно с закрытым вправлением и наложением тазобедренной гипсовой повязки на 6 недель. Однократный рецидив вывиха отмечен у одного пациента. У одной пациентки отмечена асептическая нестабильность чашки Wagner с лизисом костного трансплантата и поломкой винтов спустя год после первой ревизионной операции. Ей было выполнено ревизионное эндопротезирование вертлужного компонента с костной пластикой дефектов вертлужной впадины и установкой антипротрузионного кольца Burch — Schneider. В настоящее время у пациентки на рентгенограммах и сцинтиграммах отмечена полная перестройка костного трансплантата.
Результаты оценивались по шкале PSI. У 13 пациентов (28 %) на этапных осмотрах коэффициент по шкале PSI был более 0,75, что соответствует отличным результатам, у 30 пациентов (72 %) коэффициент был более 0,40, но менее 0,75, что соответствует удовлетворительным результатам.
Г. М. Кавалерский, В. Ю. Мурылев, Я. А. Рукин, П. М. Елизаров, Д. И. Терентьев
Московская медицинская академия им. И. М. Сеченова, г. Москва
Ревизионное эндопротезирование тазобедренного сустава
Многочисленные публикации последних лет убедительно доказывают тот факт, что на сегодняшний день эндопротезирование является наиболее эффективным методом при лечении тяжелых травм и заболеваний тазобедренного сустава (1, 4, 5, 7, 8, 9, 11). Количество первичных эндопротезирований год от года неуклонно возрастает. Это обусловлено как увеличением уровня заболеваемости тазобедренного сустава, так и количеством травм, приводящих к эндопротезированию (3, 6, 12, 14, 17). Пропорцио¬нально количеству первично установленных эндопротезов растет и число ревизионных эндопротезирований, что обусловлено большим количеством причин. Среди многочисленных критериев оценки качества того или иного имплантанта, методики хирургического пособия именно ревизионное эндопротезирование является самой точной и многофакторной оценкой любого первичного эндопротезирования. Именно эта операция, а также сроки ее выполнения достаточно объективно оценивают и качество первичной конструкции, «продолжительность жизни эндопротеза», возможные дефекты первичной операции, правильность оценки первичного диа¬гноза и сопутствующей патологии пациента, а также множество других критериев (3, 6, 7, 10, 13, 15, 16).
Цель исследования.
Провести анализ результатов ревизионного эндопротезирования тазобедренного сустава в сроки от 1 года до 6 лет после операции, определить особенности хирургического пособия после различных видов первичных операций в различных анатомических ситуациях.
Материалы и методы.
В период с 1996 г. по настоящее время под нашим наблюдением находилось 1226 больных, которым выполнено 1363 операций первичного эндопротезирования тазобедренного сустава. 137 пациентов оперированы с 2-х сторон. Мужчин лечилось 511, женщин – 715. Возраст больных от 18 до 94 лет. Из них моложе 25 лет – 18; от 26 до 40 лет – 158; от 41 года до 60 лет 472; и старше 60 лет 578 пациентов. В качестве имплантов для первичного эндопротезирования тазобедренного сустава эндопротез ЭСИ (Россия) использован в 696 случаях, фирмы Zimmer (США) в 545, De Pue (США) – 98, Seraver (Франция) – 18, Mathis (Швейцария) – 6. Бесцементная фиксация компонентов эндопротеза применена при 582 операциях, гибридная в 499 и полностью цементная в 282 случаях. В этот же период нами выполнено 111 операций ревизионного эндопротезирования тазобедренного сустава у 106 больных. В 5 случаях ревизия выполнена с 2-х сторон. Соотношение операций первичного и ревизионного эндопротезирования составляло 1:12. Мужчин 49, женщин 57. Возраст больных от 42 лет до 81 года. Сроки между первичной и ревизионной операциями составляли от 2 мес. до 17 лет. Показания к ревизионному эндопротезированию и количество выполненных операций представлено в табл. 1
Табл. 1
Причины ревизий эндопротеза тазобедренного сустава*
* отмечены операции, при которых первичные артропластики выполнялись в других лечебных учреждениях.
Из анализа табл. 1 видно, что наибольшее количество ревизий тазобедренного сустава выполнено после первичного эндопротезирования по Сивашу (56,8% операций). 10,8% оперативных вмешательств произведено по поводу несостоятельности эндопротезов неизвестных производителей, а зачастую «самодельных», не имеющих лицензий конструкций. В 9,9% причиной ревизии явилась неправильная установка компонентов эндопротеза при первичной операции, что проявлялось болевым синдромом, нарушением биомеханики ходьбы и рецидивирующими вывихами головки эндопротеза**.
Средние сроки выполнения ревизионного эндопротезирования после первичного эндопротезирования тазобедренного сустава, а также минимальные и максимальные сроки «жизни эндопротезов» представлены в табл. 2
Табл. 2
Сроки выполнения ревизии эндопротеза тазобедренного сустава
| № | Первичная операция | Средние сроки (год) | Минимальный и максимальный срок (год) |
| 1 | Эндопротезирование по Сивашу | 3,7±2,9 | 0,6 – 9,4 |
| 2 | Эндопротезирование по ЭСИ | 11,3±3,3 | 4,4 – 15,0 |
| 3 | Эндопротезирование по Зиммер | 12,2±3,6 | 5,0 – 15,1 |
| 4 | Эндопротезирование по Алтимед | 1,5±0,8 | 0,5 – 3,5 |
| 5 | Эндопротезирование по Биомет | 11,5±2,5 | 9,0 – 14,0 |
| 6 | Эндопротезирование по Де Пью | 12,7±2,7 | 9,0 – 15,0 |
| 4 | Эндопротезирование имплантами неизвестных производителей | 1,2±0,6 | 0,4 – 2,6 |
** в данной работе не рассматриваются случаи ревизий эндопротеза связанные с гнойными осложнениями
Из анализа табл. 2 видно, что средние сроки ревизионных операций, а также минимальные и максимальные сроки «жизни эндопротеза» при первичном эндопротезировании современными имплантантами фирм ЭСИ, Зиммер, Биомет, Де Пью достаточно продолжительны и составляют от 11,3 до 12,7 лет. Гораздо ниже эти сроки при применении на первичных операциях эндопротезов Сиваша (3,7±2,9) и Алтимед (1,5±0,8). Применение самодельных конструкций неизвестных производителей приводило к ревизии в течение 1 года или ранее.
Особенности ревизионных вмешательств при различных первичных артропластиках.
Ревизия после первичного эндопротезирования по Сивашу.
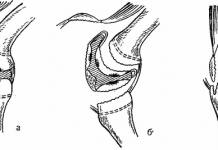
Выполняя ревизионную операцию, мы использовали или старый доступ, или передне – наружный доступ по Хардингу, в зависимости от состояния мягких тканей и выраженности рубцового процесса. При осмотре вертельной области было установлено, что более, чем в половине случаев, имела место миграция шпонки. Большой вертел только в 8 случаях (12,7% от общего количества ревизий эндопротезов Сиваша) находился на месте и был сращен с бедренной костью. Во всех остальных случаях он свободно лежал по наружной поверхности в области средней ягодичной мышцы, имея связь с бедренной костью только через рубцово – спаечную ткань (рис. 1). В зависимости от конкретной анатомической ситуации большой вертел или синтезировался к ревизионной ножке, или удалялся. Шпонку эндопротеза желательно не удалять сразу, так как с ее помощью проще удалять ножку эндопротеза.
У 11 больных во время удаления эндопротезов Сиваша в области шейки сустава обнаруживалось скопление жидкости (до 100 – 200 мл), мутно – серого цвета, иногда с зеленоватым оттенком, без запаха. Таким больным мы ограничивались только удалением эндопротезов и проведением курса антибактериальной терапии. При бактериологических посевах жидкость во всех случаях оказывалась стерильной. Эндопротезирование этим больным мы выполняли через 4 – 5 мес. после первой операции.
У 52 пациентов, оперированных ранее по Сивашу (82,5% от всех оперированных по этой методике), при ревизионных операциях отмечались истончение и в различной степени дефекты стенок вертлужной впадины. Так, костные дефекты (по классификации W. Paprosky) типа 2 А наблюдались у 9 пациентов, 2 В — у 29, 2 С — у 11, 3 А — у 3. У этих больных применялись различные виды пластических вмешательств на вертлужной впадине, антипротрузионные кольца Бурш-Шнайдера и опорные кольца Мюллера.
Ревизия после первичного эндопротезирования по Алтимед.
Для операции у 92 пациентов использовались цементные и бесцементные ревизионные ножки фирмы ЭСИ (Россия) и в 19 случаев ревизионную прямую бесцементную ножку Wagner SL revision hip stem, фирмы Зиммер (США). Ревизионные ножки ЭСИ четырехгранной формы, с проксимальной системой фиксации. Форма ножки позволяет плотно заполнить костно – мозговой канал, компенсировать дефекты проксимального отдела бедренной кости, при необходимости удлинить ногу. Технологические отверстия в метаэпифизарной области эндопротеза позволяют синтезировать большой вертел или укрепить сустав с помощью миофасциопластики.
Результаты исследования и обсуждение.
Анализу были подвергнуты данные клинико-рентгенологического обследования 88 пациентов, перенесших ревизионное эндопротезирование тазобедренного сустава в срок от 1 года до 5 лет. В анализируемую группу вошли 50 женщин и 38 мужчин. Первичные операции выполнены по поводу идиопатического коксартроза у 17 больных, в связи с диспластическим коксартрозом у 28 пациентов, с асептическим некрозом головки бедренной кости лечилось 19 человек, переломами головки и шейки бедренной кости — 14 и с ложными суставами и несросшимися переломами шейки бедренной кости 10. При 59 операциях первичного эндопротезирования тазобедренного сустава применялись эндопротезы Сиваша, эндопротезы ЭСИ – 5, Зиммер – 6, Алтимед – 4, Де Пью – 2, Биомет – 2, неизвестных производителей – 10. Кроме того, было установлено, что все удаленные во время ревизий эндопротезы Сиваша были самодельного производства, из неизвестных марок титана или сплавов. Ревизионные эндопротезы ЭСИ были имплантированы у 79 пациентов, ревизионные бесцементные ножки ZMR фирмы Зиммер у 9.
Для оценки статистической достоверности, полученных данных использовались методические подходы, основанные на оценке критерия ?2, а также рассчитывалась вероятность ошибки критерия Фишера, которая была существенно меньше задаваемой величины.
Клиническая оценка результатов лечения проводилась по оценочной шкале Харриса (Табл. 3) для тазобедренного сустава (Harris W.H., 1969: Evalution System of the Hip).
Табл. 3
Результаты лечения больных после ревизионного эндопротезирования тазобедренного сустава (по Харрису)
Ревизия эндопротеза тазобедренного сустава
Эндопротезирование тазобедренного сустава – это один из самых современных методов оперативного лечения заболеваний опорно-двигательного аппарата. В ходе операции патологически измененные ткани структур, входящих в состав тазобедренного сочленения, заменяются искусственными протезами.
Иногда в проведении подобной операции отказывают. Такое бывает при инфицировании устройства; если прилежащие костные ткани сустава разрушены или общее состояние пациента оценивается как тяжелое. В этих случаях старый протез удаляют, но новый не устанавливают.
Показания для повторного эндопротезирования
Ревизионное протезирование может быть назначено по многим причинам, например:
Чтобы этого не случилось, важно соблюдать простые правила осторожности. Ведь лечение перелома в месте фиксации устройства, как правило, более длительное и сложное, чем терапия простого перелома кости.
- При некорректной первичной установке. Такое может происходить в результате ошибки хирурга (к сожалению, такое случается; иногда причина кроется в избыточном весе пациента) или из-за выбора некачественного имплантата.
- При поломке эндопротеза или его элементов. Такое случается редко, и в основном объясняется длительностью использования (так называемая «усталость») или неправильным исходным размещением, реже – в результате травмы.
Выбор качественного протеза от проверенного производителя сводит к минимуму риск поломки!
- При возникновении аллергической реакции на материалы, из которых изготовлен эндопротез. В подобной ситуации его могут заменить на полностью неаллергенный.
Если при первичной операции предупредить хирурга об имеющихся аллергических реакциях, то это, возможно, избавит от необходимости ревизионного эндопротезирования.
Устройство ревизионных эндопротезов
При выполнении повторных операций хирурги могут использовать различные типы приспособлений: цементные и бесцементные. Возможно комбинирование двух видов креплений; все зависит от образа жизни больного, его возраста и опыта хирурга.
Ревизионные эндопротезы иногда имеют отличия:
- Особой может чашка – компонент, заменяющий суставную впадину. Ее главное отличие заключается в специальном дизайне, помогающем равномерно распределять вес по обширной поверхности, тем самым уменьшая вероятность расшатывания.
- При разрушении и чрезмерной разработанности костей применяются нестандартные элементы. Их особенность – пористая поверхность; она дает возможность костным тканям прорастать в протез. Это значительно укрепляет фиксацию.
Необходимость в той или иной специальной детали обосновывается тяжестью патологии.
Подготовка к операции
Первый этап подготовительных мероприятий – разработка плана. Его составляет хирург на основе всех собранных данных о пациенте и результатов всевозможных исследований. Обязательно оцениваются противопоказания и факторы риска, даже если на момент первичной установки таковых не было! Иногда оперативное вмешательство требует переливания крови. На сегодняшний день оптимальным и самым безопасным подходом считается заблаговременная заготовка крови самого пациента.
Повторное эндопротезирование тазобедренного сустава объективно более трудоемкая, тяжелая, продолжительная и проблематичная операция. Она является строго индивидуальной, так как нет двух одинаковых случаев повреждения структур, расположения рубцов и костных разрастаний, анатомических особенностей, объема сохранившейся костной массы. Поэтому каждую подобную операцию планируют с учетом возможности непредвиденных технических трудностей, разных вариантов установки нового эндопротеза, предусматривают переход от одного варианта к другому.
В ходе подготовки к ревизионному эндопротезированию тазобедренного сустава стремятся исключить все негативные факторы, которые могут повредить пациенту и затруднить работу хирурга. Подробно изучаются все возможные материалы и металлоконструкции, оценивается риск осложнений в ходе операции. При повторных операциях имплантаты и другие дополнительные конструкции подбираются особо тщательно с учетом особенностей костных дефектов, запаса прочности костной ткани. Возраст и общее состояние пациента позволяют прогнозировать дальнейшие перспективы в плане еще одной ревизионной операции.
Ревизионная операция на тазобедренном суставе может быть:
1. Одноэтапная. При этом поврежденный эндопротез удаляют, обрабатывают ткани для нового и устанавливают его. Если повторная операция была вызвана инфицированием сустава, на полтора месяца после нее назначаются антибиотики. Такие операции успешны примерно в 70% случаев.
2. Двухэтапная. На первом этапе удаляют старый эндопротез, санируют ткани, и устанавливают так называемый артикулярный спейсер. Он обеспечивает подвижность сустава в ближайшие месяцы. А то, что при его установке используется акриловый цемент, насыщенный антибиотиками, позволяет создать их высокую концентрацию непосредственно в очаге воспаления. Это сокращает курс послеоперационной антибиотикотерапии и делает ее более успешной. На втором этапе – через 3-6, а иногда и более месяцев, спейсер удаляют и устанавливают постоянный эндопротез. Эффективность такого подхода выше 90%.
В рамках повторного эндопротезирования тазобедренного сустава применяют разные варианты устранения костных дефектов:
· разгрузка вертлужной впадины бедренным компонентом без ее реконструкции;
· пластика дефекта суставной поверхности синтетическими материалами;
· установка вертлужного компонента с укрепляющей опорой и костной пластикой;
· применение двойного цементирования без костнопластической реконструкции у больных преклонного возраста с низкой вероятностью ревизионных вмешательств в будущем. Этот вариант также целесообразен для пациентов с низким потенциалом восстановления костной ткани при длительной иммуносупрессивной терапии и системных заболеваниях соединительной ткани.
Особенности ревизионной операции
Техника проведения повторного протезирования имеет множество отличий от первичной процедуры; основные из них – это:
- Необходимость в заборе собственной костной ткани с последующей установкой в место крепления устройства. Это связано с тем, что при вторичном вмешательстве часть прилежащих костей разрушается, и надежная, прочная фиксация становиться невозможной.
- Предварительное очищение места установки от остатков цемента (если исходное крепление было выполнено с его помощью) и других инородных частичек.
- Установка дренажа для оттока содержимого раны, с последующим послойным сшиванием и наложением асептической повязки.
Послеоперационный период
| Видео (кликните для воспроизведения). |
Сразу после операции за пациентом ведется тщательное наблюдение. При этом соблюдаются некоторые меры:
- Через нос или лицевую маску подается кислород;
- ведется наблюдение за жизненно-важными показателями;
- нахождение пациента в горизонтальном положении (на спине) с распоркой между ног (помогает избежать вывихов), и в антитромботических чулках (для предотвращения образования тромбов еще применяются лекарственные средства);
- выполнение необходимых инъекций: обезболивающих, противовоспалительных, а также антибиотиков;
- проведение дыхательных упражнений для профилактики осложнений.
Источники
Ревматология. Национальное руководство (+ CD-ROM). — М. : ГЭОТАР-Медиа, 2010. — 746 c.
Справочник практического врача. — Москва: Наука, 2009. — 608 c.
Орехова, Л. В. Артрит. Новые решения для отчаявшихся / Л. В. Орехова, А. Ю. Полянина. — М. : Этерна, 2016. — 288 c.- Бебнева, Ю. В. Ревматизм, артрит, артроз / Ю. В. Бебнева. — Москва: ИЛ, 2008. — 256 c.

Добрый день! Я работаю ортопедом в государственной поликлинике 11 лет в г. Москва.
Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова;
Специальность: ортопед;
Стаж: 11 лет.