Содержание
- 1 Лучелоктевой (дистальный) сустав (art. radioulnaris distalis).
- 2 Локтевой сустав
- 3 Движения в нижнем лучелоктевом суставе
- 4 Локтевой сустав
- 5 РЕНТГЕНОАНАТОМИЯ ЛОКТЕВОГО СУСТАВА. Локтевой сустав по анатомическому строению является одним из наиболее сложных суставов
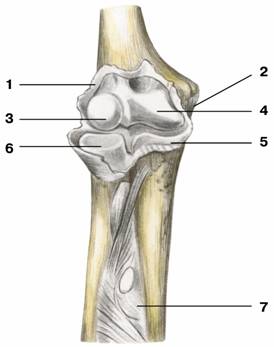
- 6 ЛОКТЕВОЙ СУСТАВ
- 7 Особенности строения локтевого сустава
- 8 Луче локтевой сустав
- 9 Функциональная анатомия верхнего лучелоктевого сустава
Лучелоктевой (дистальный) сустав (art. radioulnaris distalis).
Классификация.Это цилиндрический, одноосный сустав.
Строение. Суставобразован сочленением суставной окружности головки локтевой кости и локтевой вырезки лучевой кости. Дистальный лучелоктевой сустав отделяется от лучезапястного сустава диском треугольной формы. Капсула и связочный аппарат общие с лучезапястным суставом.
Функции.Проксимальный и дистальный лучелоктевые суставы вместе образуют комбинированный цилиндрический (вращательный) сустав: лучевая кость вращается вокруг локтевой кости. Движения в этих суставах осуществляются одновременно вокруг вертикальной оси(пронация – супинация).
Лучезапястный сустав (art. radiocarpea) – рис. 7.
Классификация.Сустав по своему строению является сложным. По форме суставных поверхностей – эллипсовидный с двумя осями движения.
Строение. Суставобразован запястной суставной поверхностью лучевой кости, суставным диском и суставными поверхностями костей запястья: ладьевидной, полулунной, трехгранной. Капсула прикрепляется по краю суставных поверхностей, захватывая лучевую, локтевую и кости проксимального ряда запястья. Укрепляется связками: запястными коллатеральными лучевой и локтевой, лучезапястными ладонной и тыльной (ligg. collaterale carpi radiale et ulnare, radiocarpeum palmare et dorsale).
Функции.Движения в суставе вокруг фронтальной (сгибание и разгибание кисти) и сагиттальной (отведение и приведение кисти) осей.
Рис. 7. Суставы и связки кисти. Фронтальный распил: 1 – лучевая кость, 2 – луче–запястный сустав, 3 – лучевая коллатеральная связ ка запястья, 4 – среднезапястный сустав, 5 – межзапястный сустав, 6 – запястно– пястный сустав, 7 – межпястный сустав, 8 – межкостные межзапястные связки, 9 – коллатеральная локтевая связка, 10 – дистальный луче–локтевой сустав, 11 – суставной диск, 12 – локтевая кость.
Суставы кисти – рис. 8.
Среднезапястный сустав (art. mediocarpea). Сустав образован суставными поверхностями первого и второго рядов костей запястья. Сложный, по форме ближе к эллипсовидному. Связочный аппарат и, в большинстве случаев, капсула общая с лучезапястным суставом.
Межзапястные суставы (artt. intercarpeae) расположены между отдельными костями запястья, плоские, малоподвижные.
Запястно-пястные суставы (artt. carpometacarpeae) образованы суставными поверхностями второго ряда костей запястья и суставными поверхностями оснований пястных костей. Запястно-пястные суставы II-V пальцев – по форме ближе к эллипсовидным, имеют незначительную подвижность.
Рис. 8. Соединения костей кисти, ладонная поверхность: 1 – локтевая кость, 2 – дистальный луче-локтевой сустав, 3 – локтевая коллатеральная связка запястья, 4 – гороховидная кость, 5 – крючок крючковидной кости, 6 – запястно-пястная ладонная связка, 7 – пястные ладонные связки, 8 – глубокие поперечные пястные связки, 9 – пястно-фаланговый сустав, 10 – межфаланговые суставы, 11 – сухожилие глубокого сгибателя пальцев, 12 – сухожилие поверхностного сгибателя пальцев, 13 – запястно-пястный сустав большого пальца, 14 – головчатая кость, 15 – лучевая коллатеральная связка запястья, 16 – ладонная лучезапястная связка, 17 – луче–запястный сустав, 18 – лучевая кость, 19 – межкостная мембрана предплечья.
Запястно-пястный сустав 1-го пальца (art. carpometacarpea pollicis) является простым, седловидным суставом. Образован суставными поверхностями кости трапеции и основанием первой пястной кости. Капсула прикрепляется по краю суставных поверхностей. Функции.Движения в этом суставе осуществляются вокруг двух осей: сагиттальной и фронтальной. Вокруг сагиттальной оси – приведение и отведение большого пальца относительно указательного пальца, а вокруг фронтальной оси – сгибание с одновременным противопоставлением остальным пальцам и разгибание большого пальца.
Межпястные суставы (artt. intercarpeae) образованы прилегающими друг к другу боковыми поверхностями оснований II-V пястных костей. Эти суставы плоские; в них происходит небольшое смещение костей относительно друг друга при сгибании и разгибании кисти.
Пястно-фаланговые суставы (artt. metacarpophalangeae) образованы суставными поверхностями головок пястных костей и основаниями проксимальных фаланг. Суставные поверхности головок округлые, а суставные впадины – эллипсоидные. Капсула прикрепляется по краю суставных поверхностей. Укрепляются связками: боковыми, ligg. collateralia (коллатеральными), ладонными, ligg. palmaria(содержат волокнистый хрящ), глубокой поперечной пястной, lig. metacarpea transversa profunda. Функции.В суставах возможны движения вокруг фронтальной оси – сгибание и разгибание пальцев, вокруг сагиттальной оси – отведение и приведение пальцев.
Межфаланговые суставы (artt. interphalangeae). Классификация. Простые, типичные блоковидные, одноосные суставы. Строение.Образованы суставными поверхностями сочленяющихся фаланг (в формировании сустава участвуют головка и основание соседних костей). Капсула прикрепляется по краю суставных поверхностей. Суставы укрепляются комплексом коллатеральных и ладонных (ligg. collateralia et palmaria) связок.Функции.В суставах возможно движение вокруг фронтальной оси – сгибание и разгибание фаланг пальцев кисти.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Для студентов недели бывают четные, нечетные и зачетные. 9327 —
| 7408 — или читать все.Локтевой сустав
Сложное, подвижное соединение костей плеча и предплечья человека. Образован сочленением плечевой, локтевой и лучевой костей и фактически состоит из трёх суставов: плечелоктевого, плечелучевого и проксимального (верхнего) лучелоктевого суставов; эти сочленения имеют единые суставные полость и капсулу. Анатомические особенности строения сочленяющихся поверхностей костей определяют характер движений в Л. с. Комбинация блоковидного (плечелоктевого), шаровидного (плечелучевого) и цилиндрического (проксимального лучелоктевого) суставов обеспечивает локтевое сгибание и разгибание предплечья, а также вращение лучевой кости и вместе с ней кисти вокруг вертикальной оси, т. е. поворот кисти внутрь и кнаружи. Объём движений в Л. с. составляет приблизительно 140°. Из заболеваний Л. с. наиболее часто встречаются Анкилоз, Бурсит, вывих и др.
Движения в нижнем лучелоктевом суставе
Давайте сначала представим себе, что локтевая кость остается неподвижной и движется только лучевая. В этом случае (рис. 76) ось ротации (помечена черным крестиком) проходит через мизинец и внутренний край локтевой кости. Такая картина наблюдается в том случае, когда во время ротации предплечье лежит на столе, производя пронацию-супинацию, не теряя контакта со столом. Большой палец контактирует со столом тыльной поверхностью при супинации S , и ладонной при пронации Р . Основным движением (рис. 77) является ротационное перемещение нижнего конца лучевой кости по отношению к локтевой, а именно:
- супинация (лучевую и локтевую кости можно видеть снизу после удаления лучезапястного сустава и суставного диска); амплитуда 90°;
- пронация; амплитуда 85°.
Это ротационное перемещение лучевой кости можно сравнить с коленчатым рычагом. Путь, проходимый одним его плечом (второе плечо стационарное), может служить примером такого ротационного перемещения:
- движение происходит по окружности (красная стрелка на рис. 78, коленчатый рычаг в «положении супинации») вокруг цилиндра, соответствующего головке локтевой кости;
- на рис. 79 изменением направления розовой стрелки показано ротационное движение предплечья по отношению к его продольной оси. Нижняя часть рычага вращается вокруг цилиндра, что соответствует движению головки локтевой кости (это движение показано красной стрелкой на рис. 78 и синей на рис. 79); шиловидный отросток лучевой кости при супинации смотрит кнаружи, а при пронации — в сторону локтевой кости.
Когда лучевая кость ротируется вокруг локтевой, переходя из положения супинации в положение пронации, меняется степень конгруэнтности суставных поверхностей или их геометрическое соответствие друг другу (рис. 80). Это происходит по следующим причинам:
Во время пронации и супинации (рис. 85, 86, 87) суставной диск, образно говоря, «обметает» нижнюю поверхность головки локтевой кости, как дворник очищает ветровое стекло автомобиля. На этой нижней поверхности (рис. 84) расположены три точки наибольшего диаметра: центр шиловидного отростка локтевой кости (зеленый квадрат), точка прикрепления суставного диска (треугольной связки) (красная звездочка), центр окружности головки (черный крестик). Из-за эксцентрического расположения точки прикрепления диска к локтевой кости степень его натяжения существенно варьирует:
- При полной пронации и супинации треугольный диск расслаблен, а межкостная мембрана натянута. Обратите внимание на то, что передняя и задняя связки нижнего лучелоктевого сустава, являющиеся слабым уплотнением капсулы, не играют никакой роли в удержании суставных поверхностей в контакте или в ограничении движений в суставе.
- В положении максимальной стабильности, близком к промежуточному, суставной диск натянут, а межкостная мембрана относительно расслаблена, не считая тяги прикрепляющихся к ней мышц.
- В заключение еще раз подчеркнем, что суставные поверхности нижнего лучелоктевого сустава удерживаются в контакте двумя анатомическими структурами, которым часто не уделяют должного внимания при лечении повреждений предплечья, — это межкостная мембрана, играющая очень существенную роль, и треугольная связка.
Пронация ограничивается контактом лучевой кости с локтевой, отсюда проистекает важность наличия небольшой передней вогнутости диафиза лучевой кости, благодаря которой этот контакт наступает позже.
Супинация ограничивается контактом заднего конца локтевой вырезки лучевой кости с шиловидным отростком локтевой через сухожилие локтевого разгибателя запястья. Ограничивающую функцию выполняют не связки, а тонус мышц пронаторов.
«Верхняя конечность. Физиология суставов»
А.И. Капанджи
Локтевой сустав
Локтевой сустав, articulatio cubiti. В локтевом суставе сочленяются три кости: дистальный конец плечевой кости и проксимальные концы локтевой и лучевой костей. Сочленяющиеся кости образуют три сустава, заключенные в одну капсулу (сложный сустав): плечелоктевой, art. humeroulnaris, плечелучевой, aгt. humeroradialis и проксимальный лучелоктевой, art. radioulnaris proximalis. Последний функционирует вместе с соименным дистальным сочленением, образуя комбинированный сустав.
Плечелоктевой сустав представляет собой блоковидный сустав с винтообразным строением суставных поверхностей. Суставная поверхность со стороны плеча образуется блоком, trochlea; находящаяся на нем выемка (направляющая бороздка) располагается не на перпендикулярной оси блока, а под некоторым углом к ней, вследствие чего получается винтовой ход. С блоком сочленяется incisura trochlearis локтевой кости, которая имеет гребешок, соответствующий таковой же выемке на блоке плечевой кости.
Плечелучевой сустав образуется сочленением capitulum humeri с ямкой на головке лучевой кости и является по форме шаровидным, но фактически движение в нем совершается только вокруг двух осей, возможным для локтевого сустава, так как он является лишь частью последнего и связан с локтевой костью, которая ограничивает его движения.
Проксимальный лучелоктевой сустав состоит из сочленяющихся между собой circumferentia articularis radii и incisura radialis ulnae и имеет цилиндрическую форму (вращательный сустав первого типа). Суставная капсула на плечевой кости охватывает сзади две трети локтевой ямки, спереди венечную и лучевую, оставляя свободными надмыщелки. На ulna она прикрепляется по краю incisura trochlearis. На луче фиксируется по шейке, образуя спереди выпячивание синовиальной оболочки — recessus sacciformis. Спереди и сзади капсула свободна, с боков же имеются вспомогательные связки: lig. collaterale ulnare со стороны ulnae и lig. collaterale radiale со стороны луча, расположенные по концам фронтальной оси и перпендикулярно ей. Lig. collaterale ulnare начинается от медиального
надмыщелка плечевой кости и прикрепляется у переднего и заднего края incisurae radialis ulnae. Промежуток между обеими ножками занят фиброзными волокнами, которые дугообразно огибают шейку и головку луча, не срастаясь с ними. Волокна эти носят название lig. annulare radii. Благодаря такому положению кольцевидной связки в горизонтальной плоскости, перпендикулярно вертикальной оси вращения, связка направляет движение луча вокруг этой оси и удерживает его без помехи для вращения.
Движения в локтевом суставе двоякого рода. Во-первых, в нем совершаются сгибание и разгибание предплечья вокруг фронтальной оси; эти движения происходят в сочленении локтевой кости с блоком плечевой кости, причем движется и лучевая кость, скользя по capitulum. Объем движения вокруг фронтальной оси равен 140 градусов. Второе движение состоит во вращении лучевой кости вокруг вертикальной оси и происходит в плечелучевом суставе, а также в проксимальном и дистальном лучелоктевых суставах, которые таким образом, представляют собой одно комбинированное вращательное сочленение. Так как с нижним концом луча связана кисть: то последняя следует при движении за лучевой костью. Движение, при котором вращаяся лучевая кость перекрещивает под углом локтевую, а кисть поворачивается тыльной стороной кпереди (при опущенной руке), называется пронацией, pronatio. Противоположное движение, при котором обе кости предплечья располагаются параллельно друг другу, а кисть повернута ладонью кпереди, называется супинацией, supinatio. Объем движения при пронации и супинации предплечья равняется приблизительно 140 градусов.
РЕНТГЕНОАНАТОМИЯ ЛОКТЕВОГО СУСТАВА. Локтевой сустав по анатомическому строению является одним из наиболее сложных суставов
Локтевой сустав по анатомическому строению является одним из наиболее сложных суставов. Образуют его дистальный эпифиз плечевой кости и проксимальные суставные концы обеих костей предплечья. Дистальный метафиз плечевой кости имеет два надмыщелка — относительно большой и крутой медиальный и более плоский латеральный. В средней части дорсальной и ладонной поверхности метафиза плечевой кости расположены две ямки — венечная и ямка локтевого отростка, разделенные тонкой костной перегородкой, образующей дно этих ямок.
Дистальный эпифиз плечевой кости имеет сложную форму. Латеральная часть его является головкой мыщелка плечевой кости (или так называемым латеральным мыщелком плеча), а медиальная имеет форму блока. Входящая в сустав головка лучевой кости плоская, круглая сочленяется с головкой мыщелка плечевой кости и с лучевой вырезкой проксимального конца локтевой кости. Головка лучевой кости переходит в шейку, у которой имеется хорошо выраженная, с выпуклой наружной поверхностью бугристость. Проксимальный конец локтевой кости имеет блоковидную вырезку и два отростка. Венечный отросток характеризуется небольшими размерами. Он расположен у ладонной поверхности блоковидной вырезки. Массивный локтевой отросток образует верхнедорсальную часть проксимального конца локтевой
Рис. 19.26. Рентгенограмма локтевого сустава взрослого.
1 — плечевая кость; 2 — головка плечевой кости (латеральный мыщелок плеча); 3 — локтевой отросток локтевой кости; 4 — медиальный надмыще-лок плечевой кости; 5 — головка лучевой кости; 6 — заднее «жировое тело»; 7 — переднее «жировое тело».
кости. К дорсальной его поверхности, играющей роль апофиза, прикрепляется сухожилие трехглавой мышцы. На лучевой стороне проксимального конца локтевой кости, непосредственно под блоковидной вырезкой, находится полуцилиндрическая лучевая вырезка, сочленяющаяся с боковой поверхностью головки лучевой кости.
Таким образом, в состав локтевого сустава входят три сочленения, имеющие общую полость сустава: плечелучевой, плечелоктевой и проксимальный лучелоктевой суставы (рис. 19.26).
После окончания формирования локтевого сустава возможна оценка всех рентгенологических показателей его анатомического строения. На переднезадней рентгенограмме к таким показателям относится, прежде всего, соотношение пространственных положений плеча и предплечья, которое характеризуется величиной угла, образующегося пересечением продольных осей названных сегментов верхней конечности. В норме угол открыт в лучевую сторону при значении его 175-162°. Контуры и структура метаэпифизов костей, образующих локтевой сустав, ровные, плавно-закругленные, с большей или меньшей степенью выпуклости. Структура дистального метафиза плечевой кости характеризуется наличием так называемых аркад — системы очень мощных дугообразных силовых линий, выпуклостью обращенной вверх, а также отображением дна венечной ямки и ямки локтевого отростка в виде овального участка пониженной оптической плотности и верхнего края второй ямки — в виде дугообразной полосы. Архитектонику структуры дистального эпифиза плечевой кости проксимальных метафизов костей предплечья образуют системы вертикально ориентированных силовых линий.
На рентгенограммах в боковой проекции пространственное положение дистального мета-эпифиза плечевой кости характеризуется величиной угла, образующегося при пересечении продольной оси диафиза и линии, соединяющей дно ямок плечевой кости с центром суставной поверхности латерального мыщелка плеча. Нормативные значения этого угла (открытого в вентральную сторону) — 35—45°. Дистальный эпифиз плечевой кости отображается на боковой рентгенограмме в виде четырех окружностей. Самая большая и наиболее вентрально расположенная соответствует латеральному мыщелку плечевой кости, самая маленькая и наиболее четко очерченная — выемке между валами блока.
Для плече-локтевого сочленения показателем нормы анатомических соотношений является равномерность ширины рентгенологической суставной щели, проецирующейся между
контуром блоковидной вырезки локтевой кости и нижней частью контура окружности, соответствующей латеральному валу блока дистального эпифиза плечевой кости. Критерием нормы анатомических соотношений в плечелучевом сочленении служит расположение центра суставной ямки головки лучевой кости на уровне границы между первым и вторым квадрантами головки мыщелка плечевой кости (считая от вентрального края суставной поверхности головки). Приведенный показатель действителен только при условии выполнения рентгенограммы при положении предплечья к плечевой кости под углом, близким к 90°.
Этапы оссификации костей локтевого сустава Возраст с 3 месяцев до 1 годахарактеризуется следующими изменениями.
В течение первых 9—12 месяцев после рождения метаэпифизы костей, образующих локтевой сустав, в общем сохраняют степень оссифицированности, достигнутую к концу внутриутробного развития. Не считая увеличения размеров диафизов и хрящевых моделей эпифизов и апофизов, происходит только незначительное окостенение шейки лучевой кости. Хрящевое строение в этот период имеют оба надмы-щелка плечевой кости, дистальный ее эпифиз, головка и часть шейки лучевой кости, полностью венечный отросток, а также дорсальная и частично верхняя часть локтевого отростка локтевой кости.
Рис. 19.27. Рентгенограммы локтевого сустава.
а — 1год:
1 — плечевая кость; 2 — ме-тафиз плечевой кости; 3 — локтевая кость; 4 — лучевая кость; 5 — ядро оссификации латерального мыщелка плеча.
б — 1 год. Появляется ядро оссификации латерального мыщелка плеча: 1 — ядро латерального мыщелка плеча.
1 — ядро головки латерального мыщелка плечевой кости; 2 — область медиального надмыщелка; 3 — ядро головки лучевой кости.
С 1 года до 4 летосновным проявлением энхондрального костеобразования является начало окостенения дистального эпифиза плечевой кости и головки лучевой кости (рис. 19.27). В ди-стальном эпифизе плечевой кости в эти сроки оссифицируется только головка мыщелка и частично латеральный вал блока. Центр оссификации головки лучевой кости появляется в возрасте 3 лет и локализуется в центральном ее отделе, в возрасте 4 лет возможно начало оссификации медиального надмыщелка плечевой кости, хотя средние ее сроки — 6—7 лет. Хрящевое строение до 4 лет сохраняют оба надмыщелка плечевой кости; полностью медиальный вал блока дистального эпифиза плечевой кости и около половины объема хрящевых моделей латерального вала и головки мыщелка; преобладающая часть головки и около ‘/3 длины шейки лучевой кости; венечный отросток и верхнедорсальная часть локтевого отростка локтевой кости.
Показателем соответствия локального костного возраста паспортному возрасту у детей в возрасте 1 года служит наличие центров оссификации головки мыщелка и латерального вала блока дистального эпифиза плечевой кости, у детей 3 лет — наличие ядра окостенения головки лучевой кости.
7—11 лет.Возраст 6 лет является сроком начала окостенения медиального надмыщелка плечевой кости (рис. 19.28). В 7 лет появляются множественные центры окостенения медиального вала блока дистального эпифиза плечевой кости, локализующиеся преимущественно в латеральных двух третях его хрящевой модели. Примерно в 8 лет они сливаются между собой, и в это же время появляется первое ядро окостенения апофиза локтевого отростка локтевой кости (рис. 19.29). К 10 годам окостеневает почти весь медиальный вал блока и начинается окостенение верхней части локтевого отростка локтевой кости за счет появления одного, иногда двух отдельных центров оссификации. В течение этого возрастного периода заканчивается также окостенение головки лучевой кости и значительно увеличивается степень осси-фицированности головки мыщелка и латерального вала блока дистального эпифиза плечевой кости, окончательно оформляется архитектоника костной структуры метафизов и частично эпифизов костей, образующих локтевой сустав.
| Видео (кликните для воспроизведения). |
Хрящевое строение к 11 — 12 годам сохраняют: латеральный надмыщелок плечевой кости; краевые отделы медиального вала блока дистального эпифиза плечевой кости; небольшой учас-
Рис. 19.28. Рентгенограммы
Дата добавления: 2014-12-14 ; просмотров: 1034 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
ЛОКТЕВОЙ СУСТАВ
Сложный по количеству входящих в него костей (плечевая, локтевая и лучевая) локтевой сустав состоит из трех объединенных одной суставной капсулой суставов. Сочленяющиеся между собой trochlea humeri плечевой кости и incisura trochlearis локтевой кости образуют articulatio humeroulnaris (блоковидный сустав; движения: сгибание и разгибание предплечья); саpitulum humeri плечевой кости и caput radii лучевой кости образуют articulatio humeroradialis (шаровидный сустав; движения: сгибание и разгибание предплечья и вращение лучевой кости); circumferentia articularis головки лучевой кости и incisura radialis локтевой кости образуют articulatio radioulnaris proximalis (цилиндрический сустав, комбинированный с одноименным дистальным, имеет ось вращения, идущую продольно конечности, движения в нем осуществляют пронацию и супинацию).
Линия прикрепления капсулы локтевого сустава на плечевой кости спереди идет по верхнему краю fossa coronoidea и fossa radialis (этот уровень колеблется по направлению вверх до 2—3 см и вниз до 1—1,5 см), затем огибает снизу медиальный и латеральный надмышелки плечевой кости, которые остаются вне полости сустава. Сзади капсула прикрепляется по краям fossa olecrani плечевой кости при таких же колебаниях уровня прикрепления капсулы, как и спереди. На локтевой кости капсула прикрепляется по краю блоковидной вырезки или ниже нее на 0,5—1 см, затем линия прикрепления капсулы находится ниже лучевой вырезки, от края венечного отростка она отстоит вниз на 3—10 мм. На лучевой кости капсула прикрепляется по окружности шейки луча при колебании этого уровня выше на 3—5 мм и ниже на 1,5—2,5 см. В результате верхняя граница суставной полости может располагаться выше уровня середины медиального надмышелка на 0,8—2,4 см, а нижняя граница ниже этого уровня — в пределах 2,9—4,8 см. Высота полости локтевого сустава колеблется от 4 до 6,6 см. Объем полости локтевого сустава у взрослого равен 10—15 см3, у новорожденного — 1,5 см3. Наибольший объем (20—22 см3) наблюдается при полусогнутом положении конечности под углом 105—110°.
Рис. 41. Вскрытый локтевой сустав; вид сзади.
Снаружи капсула сустава укреплена связками и мышцами. Lig. collateral ulnare идет от медиального надмыщелка плечевой кости к медиальному краю блоковой вырезки локтевой кости. Lig. collaterale radiale идет от латерального надмыщелка веерообразно вниз до уровня головки лучевой кости, где делится на переднюю и заднюю части, которые сливаются с lig. anulare radii, совместно с ней спереди и сзади охватывают головку лучевой кости и прикрепляются к локтевой кости спереди и сзади от ее лучевой вырезки. Связки укрепляет сращенная с ними m. supinator. Lig. quadratum соединяет нижний край лучевой вырезки с шейкой лучевой кости. Мышцы (m. brachialis спереди, т. supinator с латеральной стороны и спереди, m. triceps brachii сзади и вверху и m. anconeus сзади и с латеральной стороны) непосредственно прилегают к капсуле локтевого сустава и укрепляют ее, срастаясь с ней на отдельных участках. Все другие мышцы, начинающиеся от медиального и латерального надмыщелков плечевой кости, также укрепляют локтевой сустав. Не прикрыт мышцами только участок капсулы у медиального и латерального краев локтевого сустава.
Рис. 42. Капсула локтевого сустава; вид спереди.
Рис. 43. Вскрытый локтевой сустав; вид спереди.
Рис. 44. Поперечный распил локтевого сустава.
Рис. 45. Фронтальный распил локтевого сустава; вид спереди.
Лимфоотток. Из сети лимфатических капилляров синовиального слоя и от глубокой и поверхностной сетей лимфатических капилляров фиброзного слоя капсулы локтевого сустава формируются внесуставные отводящие лимфатические сосуды, которые следуют по ходу кровоснабжающих сустав артерий, попутно образуя на них периваскулярные сплетения, и впадают преимущественно в глубокие лимфатические коллекторы, идущие вдоль главных артерий и вен предплечья, плеча и подмышечной впадины, а частично в поверхностные лимфатические коллекторы, идущие по ходу vv. basilica и cephalica. Регионарными лимфатическими узлами коллекторных лимфатических сосудов, принимающих лимфу от локтевого сустава, являются локтевые, плечевые, подмышечные и глубокие шейные лимфатические узлы.
Рис. 46. Сагиттальный распил локтевого сустава, проведенный через плече-локтевой сустав.
Капсулу локтевого сустава иннервируют: спереди — лучевой и мышечно-кожный
нервы, непостоянно — срединный нерв; сзади — локтевой и лучевой нервы, непостоянно — медиальный кожный нерв предплечья; с медиальной стороны капсулу и окольную локтевую связку иннервируют срединный и локтевой нервы, непостоянно — медиальный кожный нерв предплечья; с латеральной стороны капсулу, окольную лучевую и круговую связки иннервируют лучевой нерв и его глубокая ветвь. Ветви к капсуле локтевого сустава могут подходить как непосредственно из стволов перечисленных нервов, так и из мышечных ветвей этих нервов. Между нервами на передней и задней поверхностях капсулы сустава встречаются связи.
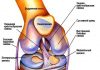
Особенности строения локтевого сустава
Локтевой сустав является уникальным сочленением костей в организме человека. Через него проходят крупные сосуды и нервные образования, которые отвечают за кровоснабжение и иннервацию предплечья и кисти. Он образован тремя костями: плечевой сверху, лучевой и локтевой снизу.
Является единственным сложным соединением в анатомии, который включает в себя еще 3 простых сустава:
- плечелоктевой;
- плечелучевой;
- проксимальный лучелоктевой.
Особенностью является также то, что перечисленные элементы объединяются с помощью общей капсулы. Она прикрепляется по краю хрящевых поверхностей соединяемых костей. Капсула сочленения фиксируется связочным аппаратом.
Слабые места
Там, где капсула прикрепляется к лучевой кости её внутренняя поверхность образует углубление — мешковидную сумку, которая направлена вниз. Здесь суставная оболочка истончается. Она и является слабым местом локтевого сустава. Когда он воспаляется, в сумке скопляется гнойное отделяемое. Если она разорвется, деструктивный процесс может проникать в другие ткани, например, в жировую клетчатку предплечья.
Кроме связочного аппарата, сустав усиливается также мускулатурой. Но сзади и сверху капсулы, по бокам от отростка локтевой кости, она не укрепляется никакими мышцами. Эта область является вторым слабым местом.
Анатомия сустава
Плечелоктевое сочленение, как понятно из названия, соединяет плечевую и локтевую кости. Сустав является по форме блоковидным и комбинируется по движениям с плечелучевым. Соединение происходит с помощью отростка на плечевой кости в виде блока и подходящей к нему вырезки на лучевой. Он, благодаря своему строению, совершает работу только по фронтальной оси, обеспечивая возможность суставу сгибаться и разгибаться.
Связь плечевой и лучевой кости в плечелучевом соединении происходит посредством головки мыщелка и ямки головки соответственно. Хотя сустав имеет форму шара, он может двигаться вокруг фронтальной оси (сгибаться и разгибаться) и вертикальной (вращаться).
Проксимальное лучелоктевое сочленение образовано с помощью суставной окружности лучевой и вырезкой локтевой костей, по форме напоминает цилиндр. Его строение обусловливает то, что в нем реализуются только такие движения, как вращения внутрь и наружу.
Взаимосвязь трех элементов локтевого сустава обеспечивает необходимый объем движений.
Связки и объем движений
Фиксирующий аппарат является общим для всего локтевого сустава, как и капсула. Связки укрепляют соединение и не позволяют совершить в нем чрезмерные движения, например, боковые. Этим свойством они придают стабильность данному сочленению. В анатомии выделяют две коллатеральные (справа и слева от сустава) и кольцевую связки.
Благодаря комбинации 3 простых суставов, их форме и связочному аппарату, который ограничивает боковые движения, в локтевом соединении возможны такие движения, как сгибание и разгибание. Кроме этого, в результате совместного действия проксимального (верхнего) и дистального (нижнего) лучелоктевых суставов, реализуется вращение предплечья внутрь и наружу относительно плечевой кости.
Можно сделать вывод, что соединение является довольно подвижным. Это дает возможность человеку совершать четкие и целенаправленные действия. Именно поэтому восстановление локтевого сустава после травматического воздействия или воспалительного процесса имеет важное значение.
Мышечный аппарат
Совершение движений невозможно без такого важного составляющего элемента анатомии, как мышцы. Большая часть мускулатуры локтя находится на плечевой кости и предплечье, и поэтому начинаются далекого от самого соединения. Перечислим группы мышц, действующих на локтевой сустав:
- В сгибания участвуют бицепс плеча, плечевая мышца, плечелучевая, круглый пронатор.
- Разгибание совершают трицепс плеча и локтевая мышца.
- При вращении внутрь работают такие мышцы, как круглый и квадратный пронаторы, плечелучевая мышца.
- Вращение наружу осуществляют супинатор, бицепс плеча и плечелучевая мышца.
Они представлены группами, которые перемещают конечность в одном направлении. В анатомии их называют мышцы-агонисты. Та мускулатура, которая совершает работу в противоположных направлениях является мышцами-антагонистами. Эти группы обеспечивают координацию движений верхней конечности.
Именно сбалансированное расположение и строение мышц дает возможность человеку совершать целенаправленные действия и регулировать силу сокращения.
Кровоснабжение и венозный отток
Кровь поступает к составляющим элементам сочленения и мышцам с помощью локтевой артериальной сети, которая образуется 8 ветвями и лежит на поверхности суставной капсулы. Они отходят от крупных плечевой, локтевой и лучевой артерий. Данное соединение различных сосудов называют анастомозом. Такая анатомия кровоснабжения локтя обеспечивает достаточный приток крови локтевой области, если какая-либо из крупных артерий, питающих сустав, перестает функционировать. Но одним из негативных моментов артериальной сети является большая вероятность кровотечения при ранении сосудов, которое сложно остановить.
Венозный отток осуществляется по венам, одноименным с артериями, которые осуществляют питание.
Нервные образования
Иннервация мышечного аппарата, совершающего движения в локтевом соединении, происходит благодаря 3 нервным образованиям: лучевому нерву, проходящему по передней поверхности локтевой области, срединному нерву, идущий также спереди, и локтевому, который следует по задней поверхности области.
Клиническая роль соединения
Локтевой сустав, наряду с плечевым, имеет очень важное значение в жизни человека. Благодаря ему возможно выполнение как бытовых, так и профессиональных действий. Если при заболевании или травме не проводить правильного лечения, то нарушение функций столь значимого анатомического образования приводит к большим трудностям, которые ухудшают качество жизни человека.
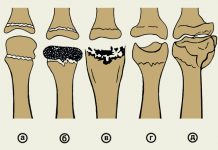
Заболевания локтя могут возникать в результате травматических и инфекционно-воспалительных изменений. К ним можно отнести:
- артриты – острое или хроническое воспаление;
- бурситы – воспаление слизистых сумок;
- эпикондилиты («теннисный локоть», «локоть гольфиста») – воспаление надмыщелка плечевой кости;
- ушибы, вывихи, растяжения связок, переломы.
Главный симптом заболеваний локтевого соединения – это боль. Наиболее часто с этим сталкиваются люди, которые ведут активный образ жизни, занимаются спортом и регулярными путешествиями. Также это частое явление среди людей, которые ввиду своей профессиональной деятельности вынуждены испытывать тяжелые физические нагрузки. Особенное строение и кровоснабжение повышает восприимчивость сустава к травмам. Поэтому очень важно, особенно упомянутым группам риска, профилактировать развитие заболевания и вовремя обращаться к врачу.
Для оценки состояния сустава наиболее информативным исследованием является артроскопия. Она является безопасной операцией с минимальным повреждениями, при которой производят проколы и с помощью видеоаппаратуры осматривают сустав изнутри.
Луче локтевой сустав
Главными внешними ориентирами локтевого сустава являются локтевой отросток, olecranon, и надмыщелки плечевой кости. Следует учитывать, что латеральный надмыщелок расположен на 1 см ниже медиального.
Проекция суставной щели локтевого сустава соответствует поперечной линии, проходящей на 1 см ниже латерального и на 2 см ниже медиального надмыщелка.
Articulatio cubiti образован плечевой, локтевой и лучевой костями, составляющими сложный сустав, имеющий общую капсулу. Блок нижнего эпифиза плечевой кости сочленен с полулунной вырезкой локтевой кости, образуя блоковидный плечелоктевой сустав, articulatio humeroulnaris (рис. 3.22).
Головка мыщелка плечевой кости, capitulum humeri, сочленяется с ямкой на головке лучевой кости, образуя шаровидный плечелучевой сустав, articulatio humeroradialis. Incisura radialis сочленяется с боковой поверхностью головки лучевой кости, образуя цилиндрический проксимальный лучелоктевой сустав, articulatio radioulnaris proximalis. Форма суставов допускает движения по двум осям: сгибание и разгибание, а также вращение (пронацию-супинацию).
Фиброзные волокна капсулы локтевого сустава прикрепляются к надкостнице плеча спереди над лучевой и венечной ямками, сзади — над локтевой ямкой, а в боковых отделах — к основанию обоих надмыщелков. Оба надмышелка плечевой кости остаются вне полости сустава.
На лучевой и локтевой костях капсула локтевого сустава прикрепляется по краям суставных хрящей, а также к шейке лучевой кости.
Рис. 3.22. Сагиттальный срез через локтевой сустав. 1 — humerus; 2 — fossa olecrani; 3 — capsula articularis; 4 — olecranon; 5 — ulna; 6 — radius; 7 — processus coronoideus ulnae; 8 — recessus sacciformis; 9 — trochlea humeri; 10 — fossa coronoidea
Синовиальная оболочка локтевого сустава спереди, у венечной ямки плечевой кости, и сзади, у ямки локтевого отростка, fossa olecrani, не доходит до места прикрепления фиброзной капсулы и заворачивается на кость. Промежутки между фиброзной и синовиальной оболочкой в этих местах заняты рыхлой жировой клетчаткой.
По лучевой и локтевой стороне передний и задний отделы полости сустава связаны лишь узкими щелями, которые при воспалении синовиальной оболочки сустава могут совсем закрыться и полностью изолировать передний отдел полости сустава от заднего.
Функциональная анатомия верхнего лучелоктевого сустава
Верхний лучелоктевой сустав — это цилиндрический сустав с цилиндрическими поверхностями с одной степенью свободы в виде ротации вокруг оси этих двух цилиндров, находящихся в контакте. Механически его можно сравнить с системой шарикоподшипника (рис. 44).
Эта система состоит из двух цилиндрических поверхностей.
Квадратная связка служит для укрепления нижней части суставной капсулы. Остальная часть капсулы 10 объединяет все составляющие локтевого сустава в единую суставную систему: плечелоктевой и плечелучевой суставы.
| Видео (кликните для воспроизведения). |
«Верхняя конечность. Физиология суставов»
А.И. Капанджи
Источники
Бобрович, П. В. Лечимся дома. Артрит / П. В. Бобрович. — М. : Попурри, 2010. — 208 c.
Диагностика и лечение дегенеративно-дистрофических поражений суставов / ред. И. В. Шумада. — М. : Здоровья, 2016. — 200 c.
Рудницкая, Людмила Артрит и артроз. Профилактика и лечение: моногр. / Людмила Рудницкая. — М. : Питер, 2013. — 224 c.- Новикова, С. Л. Легкость движения. Реабилитация после эндопротезирования коленного и тазобедренного суставов по запатентованной методике / С. Л. Новикова. — М. : КомандАрт, 2009. — 120 c.
- Татьяна, Абрамова und Сергей Абрамов Нейроиммунологическая характеристика больных ревматоидным артритом / Татьяна Абрамова und Сергей Абрамов. — М. : Palmarium Academic Publishing, 2012. — 220 c.

Добрый день! Я работаю ортопедом в государственной поликлинике 11 лет в г. Москва.
Образование: Первый Московский государственный медицинский университет им. И.М. Сеченова;
Специальность: ортопед;
Стаж: 11 лет.